Системная артериальная гипотензия часто регистрируется в раннем неонатальном периоде у глубоко недоношенных детей, но далеко не всегда сопровождается клиническими признаками шока. Около трети новорожденных с очень низкой массой тела демонстрируют низкое артериальное давление (АД) в первые часы жизни [1]. На основании ряда исследований предполагается причинно-следственная связь между системной гипотензией и рядом тяжелых осложнений, таких как внутрижелудочковые кровоизлияния и неблагоприятные неврологические исходы [2–5].
Стратегии терапии артериальной гипотонии значительно различаются в зависимости от учреждения. Большинство локальных протоколов подразумевает волюм-эспандерную нагрузку в качестве первого шага в терапии артериальной гипотонии. Как правило, с этой целью используется быстрая инфузия физиологического раствора в дозе 10–15 мл/кг [6–8]. Однако большинство новорожденных с гипотензией имеют нормальный или повышенный сердечный выброс на фоне низкого системного сосудистого сопротивления, часто ассоциированного с функционированием гемодинамически значимого открытого артериального протока [1]. У недоношенных новорожденных отсутствует корреляция между уровнем системного кровотока и системным АД [9]. Уровень АД может быть значительно понижен при отсутствии клинических и эхокардиографических признаков гиповолемии.
Отсутствуют убедительные данные о необходимости использовать волемическую нагрузку у недоношенных новорожденных рутинно. При этом если в случае развития шока быстрое проведение волемической нагрузки может спасти жизнь ребенка, то неизвестно, насколько оправданной и безопасной может оказаться избыточная волемическая нагрузка при артериальной гипотонии, не связанной с гиповолемией, при условии функционирования открытого артериального протока.
Известно, что изолированная волемическая нагрузка у новорожденных с экстремально низкой массой тела (ЭНМТ) менее эффективна в отношении нормализации АД, чем допамин [10]. Кроме того, даже в том случае, когда мы получаем немедленный эффект от объемной нагрузки, мы не можем быть уверены, что АД будет поддерживаться в нормальных пределах продолжительное время, потому что низкое системное сосудистое сопротивление у глубоко недоношенных новорожденных обусловлено, как правило, не гиповолемией, а нарушенной ауторегуляцией сосудистого тонуса. В этом случае более предпочтительным представляется использование допамина.
В 2009 г. опубликован систематический обзор, посвященный сравнению инотропной терапии и объемной нагрузки в снижении смертности и заболеваемости недоношенных новорожденных [5]. В обзор в результате отбора были включены только два исследования более чем десятилетней давности, в которые включались недоношенные дети с артериальной гипотонией с весом менее 1501 г (39 новорожденных) и гестационным возрастом менее 33 нед (24 новорожденных). Допамин был признан более эффективным в отношении коррекции АД, чем объемная нагрузка. Однако обе методики не имели преимуществ в снижении смертности, заболеваемости и влиянии на системный кровоток; при этом в обоих исследованиях в качестве волюм-эспандера использовался альбумин, а в одном из исследований 49% новорожденных вне зависимости от избранной затем тактики до включения в исследование предварительно получили инфузию свежезамороженной плазмы.
Целью нашей работы стало сравнение двух методик терапии артериальной гипотонии у новорожденных с ЭНМТ – волемической нагрузки физиологическим раствором и назначения допамина без предварительной волемической нагрузки.
Материал и методы исследования
Критерии включения: новорожденные с массой тела при рождении менее 1000 г, у которых после трехкратного измерения АД осциллометрическим методом регистрировалась артериальная гипотония. Критерием артериальной гипотонии было значение среднего АД в мм рт. ст. ниже значения гестационного возраста пациента в неделях.
Критерии исключения: новорожденные с врожденными аномалиями развития, а также с очевидными клиническими признаками гиповолемии и шока (объективные признаки кровопотери, нарушенная микроциркуляция, полиорганная недостаточность в сочетании с нарушениями сердечного ритма, неврологическими нарушениями).
На момент включения в исследование все новорожденные получали адекватную респираторную терапию. Рандомизация проводилась путем последовательного включения в исследование. Дети, получившие четный номер, включались в группу «Физиологический раствор», получившие нечетный номер – в группу «Допамин». Группы различались по тактике стартовой терапии. Терапия считалась эффективной после достижения цифр среднего АД, равных или превышающих гестационный возраст в неделях.

В группе «Допамин» новорожденному назначалась инфузия допамина через центральный венозный катетер в дозе 2 мкг/кг/мин с последующим увеличением дозы на 2 мкг/кг/мин каждые 10 мин до достижения эффекта.
В группе «Физиологический раствор» новорожденному вводился физиологический раствор в дозе 10 мл/кг в течение 30 мин. При неэффективности описанной терапии (отсутствие нормализации АД) в терапию добавлялся допамин в дозе 2 мкг/кг/мин с последующим увеличением дозы на 2 мкг/кг/мин каждые 10 мин до достижения эффекта.
В дальнейшем оценивались следующие показатели: эффективность препарата в нормализации АД, диурез до и после вмешательства, суточный диурез, потребность в допамине и его эффективная доза, суммарная доза в течение недели, суммарная продолжительность инотропной поддержки.
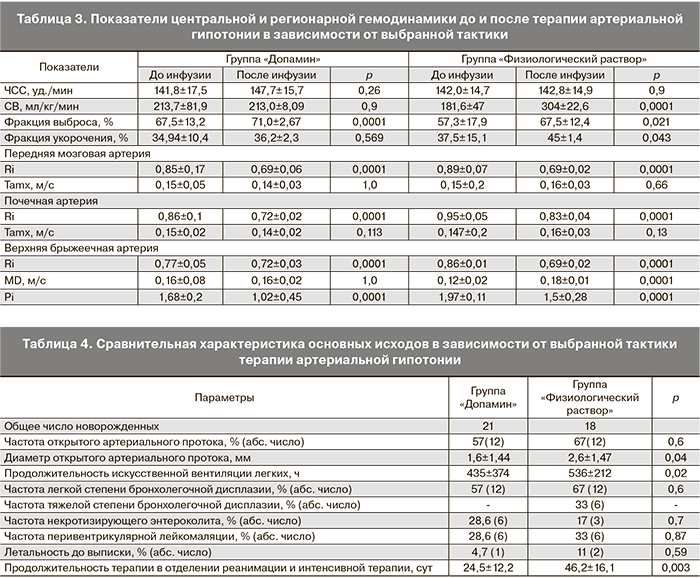
Всем новорожденным проводилось эхографическое исследование с цветным допплеровским картированием до вмешательства и через 30 мин после начала терапии. Исследование включало оценку центральной и регионарной гемодинамики. Исследовалась величина сердечного выброса (СВ), фракция выброса, фракция укорочения, наличие и диаметр открытого артериального протока, а также частота сердечных сокращений (ЧСС). Оценка регионарной гемодинамики включала в себя исследование кровотока в передней мозговой и почечной артерии – индекс сосудистой резистентности (Ri), Тamx, пульсативный индекс (Pi), в верхней мезентеральной артерии – индекс сосудистой резистентности (Ri), пульсативный индекс (Pi), конечная диастолическая скорость кровотока (MD).
Путем экспресс-анализа микропробы до и после вмешательства оценивался уровень кислотно-основного состояния (pH) и лактата.
Для исследования различий средних значений показателей в группах использовался непараметрический критерий Манна–Уитни для количественных значений, а также критерии Фишера и χ2 для сравнения количественных значений. При значении р<0,05 отмечаемые различия в средних значениях показателя между сравниваемыми группами считались достоверными. Числовые данные в таблицах указаны по единому принципу – это либо абсолютные числа с указанием процента, либо М±SD, где М – среднее значение, SD – стандартное отклонение.
Таким образом, в исследование был включен 41 новорожденный, соответствовавший критериям включения, 2 из них впоследствии были из исследования исключены вследствие диагностированной при эхокардиографии врожденной аномалии сердца (дефект межжелудочковой перегородки). После рандомизации в группу «Физиологический раствор» были включены 18 новорожденных, в группу «Допамин» – 21 новорожденный (табл. 1).
Результаты исследования
Группы не различались по гестационному возрасту, весу, длине при рождении. Более чем у половины пациентов в качестве основного диагноза фигурировал респираторный дистресс-синдром. Доля пациентов маленького веса по отношению к гестационному возрасту также достоверно не отличалась в обеих группах.
Нормализация АД через 30 мин от начала терапии, оцениваемая как достижение цифр среднего АД, равных или превышающих гестационный возраст в неделях, отмечена у всех пациентов группы «Допамин» и у 61,2% пациентов группы «Физиологический раствор».
При сравнении двух методик терапии артериальной гипотонии выяснилось, что суммарная доза допамина, средняя продолжительность инотропной поддержки и суточный диурез достоверно не различались. Однако было отмечено, что новорожденным с ЭНМТ, получившим предварительно физиологический раствор, требовалась более высокая доза допамина, чем тем новорожденным, которые сразу с целью терапии артериальной гипотонии получили допамин (табл. 2).
Как видно из данных, представленных в табл. 3, значительное увеличение СВ было отмечено в группе «Физиологический раствор», что, однако, не сопровождалось таким же значимым увеличением АД. В то же время фракция выброса, характеризующая насосную функцию сердца, значительно улучшилась в группе «Допамин», где отмечена более высокая эффективность подъема АД. Влияние на улучшение регионарного кровотока было в целом идентичны в обеих группах. Отмечено достоверное снижение Ri в обеих группах. Значимых изменений ЧСС после проводимой терапии не отмечено в обеих группах.
Увеличение диуреза, который регистрировался в течение 3 ч после начала инфузии препарата, было отмечено как после применения допамина, так и после инфузии физиологического раствора. В группе «Физиологический раствор» диурез увеличился с 0,84±0,35 до 2,52±1,2 мл/кг/ч (р?0,0001), в группе «Допамин» соответственно с 0,6±0,08 до 2,5±1,4мл/кг/ч (р?0,0001).
При использовании обеих методик терапии отмечалось повышение уровня рН крови, однако следует отметить, что кислотно-основное состояние не было значимо нарушено до начала терапии. В группе «Допамин» рН увеличился с 7,29±0,09 до 7,35±0,09 (р=0,037), в группе «Физиологический раствор» с 7,32±0,46 до 7,46±0,04 (р?0,0001). В то же время в обеих группах пациентов отмечалось исходное увеличение уровня лактата на фоне артериальной гипотонии, значимое его снижение отмечено только в группе «Допамин» – с 3,0±0,68 до 1,3±0,14 ммоль/л (р?0,0001). В группе «Физиологический раствор» уровень лактата остался неизменным – 3,47±0,74 ммоль/л до инфузии и 3,6±1,3 ммоль/л после инфузии (р=0,715).
В качестве исходов оценивалась частота открытого артериального протока, бронхолегочной дисплазии, некротизирующего энтероколита, перивентрикулярной лейкомаляции, смертность до выписки из стационара, продолжительность искусственной вентиляции легких и продолжительность наблюдения в отделении реанимации и интенсивной терапии.
Бронхолегочная дисплазия оценивалась по потребности в дополнительной дотации кислорода и/или респираторной терапии в возрасте 28 дней жизни (легкая степень) и в возрасте 36 недель постконцептуального возраста (тяжелая степень) (табл. 4).
Частота регистрации открытого артериального протока не имела различий в обеих группах, но диаметр артериального протока был значительно больше в группе «Физиологический раствор», что косвенно может свидетельствовать о перегрузке жидкостью. Частота некротизирующего энтероколита, перивентрикулярной лейкомаляции и легкой степени бронхолегочной дисплазии не имели достоверных различий между группами, но в то же время тяжелая степень отмечена только среди пациентов, которым терапия артериальной гипотонии проводилась болюсом физиологического раствора. Продолжительность искусственной вентиляции легких и, соответственно, продолжительность лечения в условиях отделения интенсивной терапии и реанимации новорожденных была достоверно выше в группе «Физиологический раствор».
Обсуждение
В группе новорожденных с ЭНМТ методика терапии артериальной гипотонии с помощью допамина без использования быстрого введения физиологического раствора показала большую эффективность в нормализации среднего АД.
Эффективная доза допамина (минимально необходимая для нормализации АД) оказалась достоверно выше у новорожденных, которые предварительно получили инфузию физиологического раствора, в отличие от пациентов, которым терапия гипотонии была начата сразу с введения допамина.
Допамин более, чем болюс физиологического раствора, эффективен в повышении фракции выброса, в то время как физиологический раствор эффективнее в увеличении СВ, что не приводит, однако, к более эффективному повышению АД. Объяснением этому может служить тот факт, что собственно гиповолемия является редкой причиной снижения АД у детей с ЭНМТ, в отличие от снижения сократительной способности миокарда и сосудистого тонуса. Жидкостная нагрузка не приводит у большинства новорожденных с ЭНМТ к улучшению сократимости миокарда и повышению сосудистого тонуса в силу незрелости ауторегуляторных механизмов. С другой стороны, избыточное введение жидкости может способствовать увеличению диаметра открытого артериального протока, что также может стать причиной персистирования артериальной гипотонии.
Допамин и физиологический раствор одинаково эффективны в нормализации кровотока в передней мозговой, мезентериальной и почечной артериях.
Частота возникновения тяжелой степени бронхолегочной дисплазии была достоверно выше в группе, получившей физиологический раствор в качестве терапии артериальной гипотонии. Диаметр открытого артериального протока также был больше у новорожденных из этой группы. Такие пациенты дольше находились на искусственной вентиляции легких и наблюдались в условиях отделения реанимации и интенсивной терапии.
Терапия артериальной гипотонии в большей части протоколов является унифицированной и не учитывает особенности детей с ЭНМТ. В то же время значительная частота снижения АД у детей с ЭНМТ в отсутствие признаков шока требует пересмотра подходов к этому состоянию в сторону большей индивидуализации. Избыточная волемическая нагрузка в отсутствие гиповолемии и на фоне функционирования артериального протока приводит к ухудшению исходов и усугублению дыхательной недостаточности.
Таким образом, на основании полученных данных мы рекомендуем отказаться от использования волемической нагрузки в качестве стартового препарата терапии артериальной гипотонии у новорожденных с ЭНМТ без очевидных признаков шока в пользу использования инфузии допамина.



