Поощрение здоровой беременности – приоритет политики здравоохранения во многих европейских странах, в то время как перинатальная смертность выступает в роли ведущего индикатора успеха этой политики [7]. Снижение перинатальной смертности является важной государственной задачей, поскольку характеризует уровень репродуктивного здоровья населения, а также качество акушерской и неонатологической помощи [2]. Это важно, так как с 2012 г. Российская Федерация перешла на регистрацию рождения по критериям ВОЗ (срок беременности 22 нед и более, масса тела при рождении ребенка 500 г и более или менее 500 г при многоплодных родах; длина тела ребенка при рождении 25 см и более (с случае, если масса тела ребенка при рождении неизвестна) [4]. Выхаживание этих детей ставит перед здравоохранением новые задачи, направленные на снижение плодовых потерь, младенческой смертности и инвалидности детей.
Уровень перинатальной смертности в РФ в 2010 г. составлял 7,37 на 1000 родившихся живыми и мертвыми, в большинстве стран Европейского союза – менее 5,6‰. Несмотря на ощутимое сокращение различий в перинатальной смертности с европейскими странами в последние годы, в России ее уровень остается еще одним из самых высоких в Европе: в Дании – 2,18‰, в Финляндии – 2,83‰, в Германии – 5,33‰ [1].
Цель исследования: провести анализ перинатальной смертности в РФ и регионах, установить особенности ее причин в регионах с разным уровнем показателя.
Материал и методы исследования
Для решения поставленных задач были использованы данные официальной статистики за 2006—2010 гг.. статистический, аналитический методы.
Анализу подлежали данные Росстата: форма А-05 "Сведения о числе у мерших детей в возрасте 0—6 дней и мертворожденных по полу, причине смерти и мертворожденны" в разрезе территорий по всем регионам и федеральным округам (ФО).
Для описания региональных особенностей перинатальной смертности все регионы были разделены квартилями на 4 группы, каждая из которых включала 25% предварительно ранжированных территорий. Дальнейший анализ проводился с учетом принадлежности регионов к той или иной группе. Достоверность различий показателей оценивали с помощью непараметрического критерия X2.
Результаты исследования и обсуждение
За период 2006—2010гг. перинатальная смертность в РФ снизилась на 23%, причем данная динамика в основном была обусловлена сокращением ранней неонатальной смертности на 35% (рис. 1).
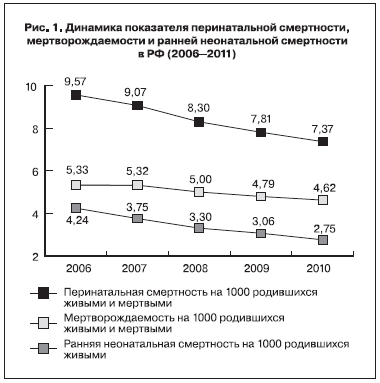
При этом мертворождаемость уменьшилась всего на 13%. Соотношение мертворождаемости и ранней неонатальной смертности до 2006 г. примерно было равно 1:1. С 2006 г. доля мертворождаемости в структуре перинатальных потерь стала превышать смертность в ранний неонатальный период, увеличиваясь с каждым годом (2006 - 55,7%. 2007 - 58,6%, 2008 - 60,2%, 2009 -61,3%, 2010 — 62,7%). Наибольшее годовое снижение показателя перинатальной смертности было зарегистрировано в 2008 г. — на 8,5%, в другие годы не более 6% |3].
Амплитуда интерквартильного размаха, который включает значения 50% регионов РФ, за период 2006—2010 гг. сократилась с 3,0 до 2,2%с. Если в 2006 г. границы интерквартильного интервала соответствовали 8.3—11,3‰, то в 2010 г. он уже составлял 6,5—8,7%о, что говорит о положительной тенденции снижения вариабельности показателя на территории России среди всех субъектов (рис. 2).
Находят подтверждение ранее установленные данные о том, что перинатальная смертность имеет существенные различия по всем ФО [6]. При этом в сельской местности уровень показателя несколько выше, чем в городах (табл. 1).
Рисунок 2. Характеристика центральной тенденции и разнообразия показателя перинатальной смертности среди регионов РФ (2006-2010).
Наиболее низкие показатели в 2010 г. были зарегистрированы в Уральском (6,24%о) и Северо-Западном (6,31‰), наиболее высокие — в Северо-Кавказском (10,61 ‰) и Дальневосточном
(9,01‰) ФО.
Таблица 1. Перинатальная смертность в федеральных округах, среди городского и сельского
населения на 1000 родившихся живыми и мертвыми (2010).
Различия уровня перинатальной смертности среди городского и сельского населения прослеживаются по семи ФО, среди сельского населения уровень показателя выше, за исключением Северо-Кавказского.
Более высокий показатель перинатальных потерь среди сельского населения регистрировался за счет детей, умерших в ранний неонатальный период – 3,25‰ (среди городского населения – 2,55‰), при этом мертворождаемость различалась незначительно: 4,74‰ среди сельского и 4,6‰ среди городского населения.
Существенноразличаютсяуровниперинатальной смертности среди доношенных и недоношенных новорожденных (по РФ при перинатальной смертности в 2010 г. в 7,37‰ ее уровень среди доношенных составил 4,02‰, среди недоношенных – 67,05‰). Эти различия прослеживаются
по всем ФО.
Бесспорно, изучение причин перинатальной смертности имеет большое значение для разработки мер по их профилактике и снижению. Особенностью сбора и анализа данных о причинах перинатальной смертности является сочетание основных заболеваний и состояний ребенка, явившихся причиной его смерти, и заболеваний и состояний матери, обусловивших причину смерти ребенка.
В мире 98% мертворождений происходит в развивающихся странах. К основным причинам мертворождения в развивающихся странах относят: материнские инфекции, в том числе вирусные, гипертензивные расстройства, преэклампсию, плохое питание, бедность, недостаточную медицинскую помощь. Причины мертворождений в экономически развитых странах значительно отличаются и включают: гипертензивные расстройства, преэклампсию, аутоиммунные заболевания, инфекции, врожденные пороки развития, патологию пуповины, потерю крови, курение, ожирение и диабет.
Причинами перинатальной смертности со стороны ребенка в развивающихся странах являются: по 22,5% – асфиксия и родовая травма, 12,7% – врожденные пороки развития, 1,4% – инфекции. Развитые страны имеют более высокий удельный вес врожденных аномалий и более низкий – интранатальных причин и инфекции [10]. Стоит помнить, что перинатальная смертность обусловлена рядом медико-социальных факторов, сопровождающих беременность: возраст матери, высокий индекс массы тела, курение, этническая принадлежность, культурно-религиозные традиции [5, 8, 9].Основные причины перинатальной смертности в РФ представлены в (табл. 2).
Таблица 2. Причины перинатальной смертности в РФ в 2010 г. (на 100 тыс. родившихся живыми и мертвыми).
Как видно из приведенных данных, ведущей причиной перинатальной смертности в РФ со стороны ребенка являлись асфиксия (412,5 на 100 тыс. родившихся живыми и мертвыми), далее – дыхательные нарушения (107,8), третье место занимают врожденные аномалии (71,4), четвертое и пятое – эндокринные нарушения (45,3), инфекции перинатального периода (35,9).
Вместе с тем установлено, что частота патологии как причины перинатальной смертности, меняется в зависимости от уровня показателя. Так, в Уральском и Северо-западном ФО, с относительно низким уровнем перинатальной смертности (6,2 и 6,3‰ соответственно), второе место после асфиксии занимают врожденные аномалии, затем следуют инфекции (29,8 на 100 тыс. родившихся живыми и мертвыми в Уральском ФО; при 35,9 по РФ). При высоком уровне показателя (10,6‰ Северо-Кавказский ФО) первое место среди причин перинатальной смертности занимают дыхательные нарушения (329,2 на 100 тыс., родившихся живыми и мертвыми), на втором месте – асфиксия (298,7). Существенно
выше частота потерь от инфекций – 60,5 на 100 тыс, родившихся живыми и мертвыми (при среднем уровне по РФ 35,9) и родовой травмы – 12,2 на 100 тыс., родившихся живыми и мертвыми (в РФ – 9,2).
При разработке организационных, лечебно-диагностических, профилактических мер в программах модернизации медицинской помощи матерям и новорожденным детям данные о региональных особенностях перинатальной смертности и ее причинах позволяют рационально планировать материальные и кадровые ресурсы.
В ходе анализа все субъекты РФ были ранжированы по уровню перинатальной смертности в 2010 г. от минимального – 4,27‰ (Ненецкий автономный округ) до максимального – 14,26‰ (Чеченская республика), а затем квартилями (Р25, Р50, Р75) разделены на 4 части, соответствующие 25% вариационного ряда: 1-ая часть или «нижняя» (от минимального значения до P25 включала 21 субъект с уровнем перинатальной смертности от 4,27 до 6,5‰.; 2-ая часть (от P25 до P50) включала 21 субъект с уровнем перинатальной смертности от 6,5 до 7,48‰; 3-я часть (от P50 до P75) включала 21 субъект с уровнем перинатальной смертности от 7,5 до 8,7‰; 4-ая часть «верхняя» (от P75 до максимального значения) включала 20 субъектов с уровнем показателя перинатальной смертности от 8,7 до 14,26‰. Региональная структура каждого ФО в зависимости от уровня перинатальной смертности представлена на рис. 3, см. на вклейке).
Диаграмма наглядно демонстрирует различия в удельном весе субъектов с разным уровнем показателя в пределах каждого ФО. Наибольшее число субъектов из группы с наиболее низким уровнем перинатальной смертности (до 6,49‰) находятся в Уральском и Северо-Западном ФО – 50 и 45,4%
соответственно. Аналогично, наибольшая доля регионов, относящихся к группе с высокими значениями перинатальной смертности, выявлена в Южном, Дальневосточном и Северо-Кавказском ФО – 50%, 55,6 и 57,1% соответственно.
Детальный анализ причин перинатальной смертности в 2010 г. проведен в двух субъектах РФ,
имеющих различные уровни показателя перинатальной смертности: в Республике Коми (показатель перинатальной смертности 4,78‰, ниже Р25) и Рязанской области (показатель перинатальной
смертности 9,74‰, выше Р75).
Среди плодовых причин более высокий уровень перинатальной смертности в Рязанской области определялся потерями от родовой травмы, дыхательных расстройств, инфекции плода и новорожденных, эндокринных нарушений и врожденных аномалий (р<0,000). Ведущей причиной смерти в перинатальном периоде как в Рязанской области, так и в Республике Коми стала асфиксия 285,5 и 401,8 на 100 тыс. родившихся живыми и мертвыми (р<0,001) (рис. 4, см. на вклейке).
Патология плаценты и пуповины выступила в роли ведущей патологии со стороны матери, приведшей к перинатальным потерям: в Республике Коми – 384,7 на 100 тыс., родившихся живыми и мертвыми, в Рязанской области – 151,1 (р<0,000). Обращает на себя внимание высокая частота причин, которые были классифицированы как неустановленные. В Рязанской области эта позиция занимала превалирующее место – 722,1 на 100 тыс., родившихся живыми и мертвыми. Таким образом, регионы с разным уровнем показателя имеют различную структуру причин, приводящих к смерти в перинатальном периоде.
Позитивные результаты в отношении перинатальной смертности в Республике Коми были достигнуты благодаря внедрению системы акушерской помощи, которая включала: уровневую систему оказания перинатальной помощи с централизацией родов; стандарт антенатального наблюдения беременности; модернизацию структуры регионального перинатального центра; внедрение современных стандартов и перинатальных технологий с доказанной эффективностью; систему оперативного управления перинатальной помощью в регионе с дистанционным консультированием и планированием антенатального, интранатального и постнатального трансферта; систему поддержания квалификации кадров; бюджетные программы, поддерживающие службу родовспоможения и детства [2].
Таким образом, проведенный анализ региональных особенностей перинатальной смертности показал, что данный метод вполне оправдан, поскольку позволяет выявить субъекты, добившиеся существенного снижения перинатальных потерь, установить причины со стороны плода и матери в субъектах с высоким и низким уровнями показателя, определить за счет каких причин удается снижать перинатальную смертность.



