В жизни современной женщины наступление периода менопаузального перехода и менопаузы являются значимым событием не только с точки зрения угасания и прекращения функций репродуктивной системы, но и ускорения процессов старения организма и, следовательно, снижения качества жизни (КЖ). Пациентки с вазомоторными симптомами испытывают снижение когнитивных функций, нарушение сна, сексуальную дисфункцию, изменение кожи [1]. Несомненно, старение является многофакторным процессом, и ни одна причина не может быть признана доминирующей. В последнее время была сформулирована теория старения, касающаяся гормона эпифиза мелатонина, который участвует во многих жизненно важных процессах, и его секреция падает постепенно в течение всей жизни. Мелатонин является мощным нейтрализатором свободных радикалов, влияя на окислительный стресс организма и формирование заболеваний, ассоциированных с возрастом. Установлено, что снижение концентрации мелатонина в пожилом возрасте может быть связано со снижением эффективности сна, что в свою очередь нарушает многие циркадные ритмы организма. Мелатонин также обладает иммуномодулирующими свойствами, а, как известно, снижение функции иммунной системы является неотъемлемой частью старения [2]. В дополнение к этим фактам, эпифиз играет роль регулятора репродуктивной функции женщин, в частности, снижает выделение гонадотропинов передней доли гипофиза [3].
Учитывая клиническую неоднородность климактерического синдрома, все большую актуальность приобретают подходы, которые могут комплексно решить данную проблему и улучшить КЖ пациенток при наличии противопоказаний или отказе пациенток от «золотого» стандарта – менопаузальной гормональной терапии.
Цель нашего исследования заключалась в изучении КЖ женщин с климактерическим синдромом в перименопаузе при лечении гормоном эпифиза мелатонином.
Материал и методы исследования
 Проведено проспективное клиническое лонгитудинальное исследование на базе женской консультации № 1 города Челябинска в рамках специализированного приема по проблемам климактерия. Критериями включения в исследование являлись: возраст женщин старше 45 лет; наличие климактерического синдрома в периоде менопаузального перехода или постменопаузе, при этом вид менопаузы не имел принципиального значения; умение чтения и письма на русском языке; письменное информированное согласие на участие в исследовании. Критериями невключения были: возраст старше 65 лет; терапия климактерического синдрома фитоэстрогенами или менопаузальная гормонотерапия в настоящее время; прием кортикостероидов; отказ от участия в исследовании.
Проведено проспективное клиническое лонгитудинальное исследование на базе женской консультации № 1 города Челябинска в рамках специализированного приема по проблемам климактерия. Критериями включения в исследование являлись: возраст женщин старше 45 лет; наличие климактерического синдрома в периоде менопаузального перехода или постменопаузе, при этом вид менопаузы не имел принципиального значения; умение чтения и письма на русском языке; письменное информированное согласие на участие в исследовании. Критериями невключения были: возраст старше 65 лет; терапия климактерического синдрома фитоэстрогенами или менопаузальная гормонотерапия в настоящее время; прием кортикостероидов; отказ от участия в исследовании.
Обследованы 70 женщин, средний возраст которых составил 53,6±5,5 года. Из них 43 были в естественной постменопаузе, 10 – в хирургической и 17 пациенток в менопаузальном переходе (стадия «-1», STRAW+10). Все женщины получали 3 мг мелатонина внутрь за 30 минут до сна в течение трех месяцев. Обследование пациенток проводили трижды: до лечения, через 1 и 3 месяца терапии. Степень тяжести климактерического синдрома оценивали с помощью модифицированного менопаузального индекса Куппермана (ММИ).
Для оценки КЖ пациенток использовали два международных опросника на русском языке: общий и специальный. Общий опросник SF-36 (36-Item Shot-Form Health-Survey, автор J.E. Ware, USА, 1993 г.) может применяться как у здоровых, так и больных людей, и является «золотым» стандартом исследования КЖ. Опросник состоит из 36 вопросов, объединенных в 8 шкал: физическое функционирование (ФФ), ролевое физическое функционирование (РФФ), боль (Б), общее здоровье (ОЗ), жизнеспособность (Ж), социальное функционирование (СФ), ролевое эмоциональное функционирование (РЭФ), психическое здоровье (ПЗ). Первые четыре шкалы составляют физический компонент здоровья (ФК), а остальные – психический компонент (ПК). Ответы на вопросы выражаются в баллах от 0 до 100, где 0 – самое плохое состояние здоровья, а 100 – самое хорошее. Специальный опросник WHQ (Women,s Health Questionnaire, автор Dr. Myra Hunter, Department of Psychology Adamson Center St. Thomas Hospital, UK, 2002 год) создан для изучения КЖ женщин. Он содержит 37 вопросов, объединенных в 9 шкал: депрессивные расстройства, соматические симптомы, память, вазомоторные симптомы, тревога/страх, сексуальное поведение, проблемы со сном, менструальные симптомы, привлекательность. Каждая шкала имеет размерность от 0 до 1 балла, чем ближе значение к 0, тем лучше КЖ респондента. Русскоязычная версия опросника WHQ является валидным, надежным и чувствительным инструментом оценки КЖ женщин в периоде естественной или хирургической постменопаузы [4].
 Шкалирование данных опросника SF-36 проводили по инструкции, подготовленной компанией «Эвиденс. Клинико-фармакологические исследования» [5], а специального инструмента WHQ – с помощью методики, предоставленной автором.
Шкалирование данных опросника SF-36 проводили по инструкции, подготовленной компанией «Эвиденс. Клинико-фармакологические исследования» [5], а специального инструмента WHQ – с помощью методики, предоставленной автором.
При статистическом анализе использовали русифицированную версию Statistica 6.0. Признаки с нормальным распределением описывали как среднее значение и стандартное отклонение (M±SD), а при отличном от нормального распределения – медиана и интерквартильный размах (Ме, от 25-го до 75-го перцентиля). При сравнительном анализе результатов лечения по сравнению с исходным состоянием и динамики КЖ пациенток применяли непараметрический метод для связанных групп (тест Wilcoxon).
Результаты и обсуждение
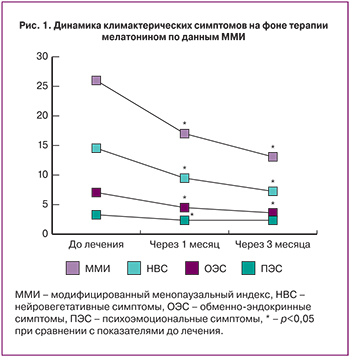
Установлено, что на фоне терапии мелатонином суммарное значение ММИ снизилось через 1 месяц лечения с 25,8±9,7 до 16,8±8,7 балла (р<0,001), а через 3 месяца – до 12,9±5,8 балла (р<0,001), то есть практически в два раза по сравнению с начальным уровнем. Нейровегетативные симптомы редуцировались статистически значимо к 1-му месяцу лечения с 14,7±6,0 до 9,4±5,5 (р<0,001) и к 3-му месяцу терапии до 7,2±3,9 балла (р<0,001). Обменно-эндокринные симптомы также уменьшились с 3,6±1,9 балла до 2,5±1,7 балла через 1 месяц (р=0,016) и оставались без изменений к 3-му месяцу наблюдения – 2,5±1,9 балла. Психоэмоциональные симптомы значительно снизились через 1 месяц лечения с 6,9±4 до 4,4±2,7 балла (р=0,004), продолжая снижаться к 3-му месяцу лечения до 3,6±2,9 балла (р=0,023), что отражено на рис. 1.
Динамика КЖ пациенток по данным опросника SF-36, получающих терапию мелатонином, представлена на рис. 2. Статистически значимые изменения выявлены у двух шкал: ФФ и РФФ. До лечения ФФ пациенток составляло 80 (65–90) баллов, несколько снизилось через 1 месяц наблюдения до 70 (60–90) баллов (р>0,05), а через 3 месяца повысилось до 85 (75–95) баллов (р=0,024). Уровень РФФ женщин до лечения был 75 (25–100) баллов, через 1 месяц достиг своего наивысшего значения 100 (75–100) баллов (р=0,028) и снизился, достигая своего первоначального значения, через 3 месяца до 75 (50–100) баллов (р>0,05).
Остальные шкалы имели клинически значимые изменения, когда разница между значениями достигала 10 и более баллов, или тенденции к изменениям. Так, шкала Б продемонстрировала улучшение в течение наблюдения: 62 (51–100), 62 (52–100) и 74 (51–100) балла соответственно. ОЗ имело тенденцию к повышению только через 1 месяц лечения, возвратившись к исходному уровню через 3 месяца: 57 (45–67), 65 (50–72) и 57 (52–72) баллов соответственно. В то же время выявлена небольшая тенденция изменения Ж женщин: 60 (40–70) баллов до лечения, 65 (50–80) баллов через 1 месяц терапии и 67,5 (55–80) балла через 3 месяца. СФ имело клинически значимое повышение только в конце наблюдения, соответственно 75 (62,5–87,5) баллов до лечения и через 1 месяц наблюдения, 87,5 (75–100) балла через 3 месяца. РЭФ в начале исследования было 66,7 (33–100) балла, повышаясь через 1 месяц лечения до 100 (66,7–100) баллов и оставаясь на таком же высоком уровне через 3 месяца. ПЗ имело тенденцию к повышению через 3 месяца наблюдения: 64 (48–80), 60 (48–84) и 70 (64–80) баллов соответственно.
 Интегральный показатель ФК не имел изменений в течение исследования, а у ПК выявлена тенденция к улучшению в конце наблюдения с 59,1 (52,6–66,3) до 67,4 (60,9–71,6) балла.
Интегральный показатель ФК не имел изменений в течение исследования, а у ПК выявлена тенденция к улучшению в конце наблюдения с 59,1 (52,6–66,3) до 67,4 (60,9–71,6) балла.
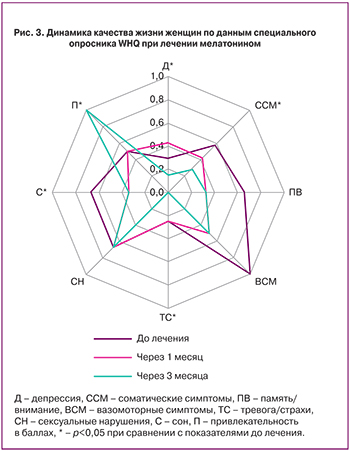
Показатели КЖ по данным специального опросника WHQ представлены на рис. 3. Через 1 месяц лечения мелатонином статистически значимо уменьшились соматические симптомы с 0,57 (0,36–0,71) до 0,43 (0,29–0,71) балла (р=0,036), продолжая снижаться к 3-му месяцу терапии до 0,29 (0,29–0,5) балла (р=0,002). Также значительно редуцировались проблемы со сном с 0,67 (0,33–0,83) до 0,33 (0,33–0,67) баллов через 1 месяц наблюдения (р=0,036), оставаясь на достигнутом уровне 0,33 (0–0,5) балла к 3-му месяцу (р=0,006).
Шкала депрессии продемонстрировала статистически значимое снижение своего значения только к концу наблюдения, до лечения составив 0,29 (0,14–0,43) балла, через 1 месяц – незначительное повышение до 0,43 (0,14–0,43) балла и значительное снижение через 3 месяца до 0,14 (0,14–0,29) балла (р=0,01). Тревоги/страхи не имели динамику к 1-му месяцу наблюдения – 0,25 (0–0,5), но полностью исчезли к 3-му месяцу лечения – 0 (0–0,25) баллов (р=0,002). Только одна шкала привлекательности имела отрицательную динамику во время терапии мелатонином: 0,5 (0–1) до и через 1 месяц, 1 (0,5–1) баллов через 3 месяца (р=0,008).
Остальные шкалы имели тенденцию к улучшению на фоне предложенного лечения. Так, память/внимание составили в начальной точке 0,67 (0,33–0,67) балла, через 1 месяц – 0,33 (0–1) и через 3 месяца – 0,33 (0,33–0,67) балла. Вазомоторные симптомы редуцировались во время лечения на 50%, что было крайне важной тенденцией для пациенток: 1 (0,5–1), 0,5 (0,5–1) и 0,5 (0–1) балла соответственно. Единственная шкала, которая была без изменений – это сексуальные нарушения, которые составили 0,67 (0,33–0,83) балла на протяжении всего наблюдения.
При обсуждении результатов данного исследования необходимо отметить, что по данным литературы большое внимание уделяется качеству сна у женщин в перименопаузе как одного из показателей КЖ человека. Отечественные ученые, Л.И. Колесникова и соавт., изучили процессы перекисного окисления липидов и системы антиоксидантной защиты у женщин с нарушением сна в постменопаузе. Установлено, что коэффициент окислительного стресса у пациенток с инсомнией в 3,2 раза превышает контрольное значение, а в группе женщин с инсомнией и храпом – в 4,7 раза [6]. Известно, что мелатонин является сильным антиоксидантом и с этой позиции его применение у женщин с инсомнией патогенетически обосновано [7, 8]. Так, И.В. Кузнецова, Д.И. Бурчаков для оценки эффективности терапии климактерических симптомов назначали мелатонин в дозе 3 мг в сутки женщинам в возрасте 45–65 лет на протяжении трех месяцев. На фоне терапии отмечено уменьшение интенсивности симптомов по климактерической шкале Грина с 40,96 до 21,36 и улучшение показателей сна по Питтсбургской шкале качества сна в 2,3 раза, что подтверждает эффективность применения мелатонина для лечения климактерических симптомов [9]. В собственном исследовании получен положительный результат при лечении климактерического синдрома мелатонином в дозе 3 мг в сутки на протяжении трех месяцев, однако, для оценки эффективности терапии применялся ММИ Куппермана. Этот инструмент содержит больше вопросов, чем шкала Грина, и состоит из трех блоков: нейровегетативных, обменно-эндокринных и психоэмоциональных симптомов. Такая структура ММИ позволила не только установить аналогичное снижение общего показателя ММИ практически в 2 раза, но и оценить динамику отдельных симптомов, при этом наилучший эффект был достигнут относительно купирования нейровегетативных и психоэмоциональных проявлений климактерия. В представленной работе не применялись специальные опросники для оценки качества сна, так как в структуре инструмента КЖ WHQ имеется шкала сна, по которой через три месяца лечения зарегистрировано улучшение показателя с 0,67 до 0,33.
А.К. Amstrup и соавт. (2015) провели двойное слепое рандомизированное плацебо-контролируемое исследование у женщин в постменопаузе с остео-пенией, целью которого было выявить влияние приема мелатонина в суточной дозе 1–3 мг в течение 12 месяцев и плацебо на мышечную силу, качество сна и КЖ. Эта работа подтвердила безопасность длительного приема препарата относительно снижения постурального равновесия и мышечной силы. Применение низких доз мелатонина у женщин в постменопаузе с нормальным качеством сна не повлияло на КЖ и сна по данным индекса качества сна (PSQI). Данный факт обусловлен тем, что исследование включало только здоровых женщин с высоким КЖ, и поэтому его улучшения не ожидалось. Однако лечебные эффекты мелатонина наблюдались у пациентов, страдающих бессонницей. Значительно улучшилось качество сна у пациенток, получающих мелатонин, в сравнении с плацебо. Результаты этого исследования выявили значительную корреляцию между оценкой ФК и качеством сна, что означает, чем лучше физическое состояние, тем лучше сон пациенток. У женщин с уже существующим низким качеством сна наметилась тенденция к его улучшению [10]. В нашем исследовании участвовали пациентки с климактерическим синдромом, одним из проявлений которого было нарушение сна. При назначении мелатонина в дозе 3 мг в сутки установлено статистически значимое улучшение сна пациенток по данным специального опросника WHQ.
В аналогичном исследовании, проведенном M.P. Kotlarczyk и соавт., изучались эффекты ежедневного применения 3 мг мелатонина в течение 6 месяцев у 18 здоровых женщин, находящихся в перименопаузе. Какого-либо влияния мелатонина на качество сна обнаружено не было. Вероятнее всего, это объясняется тем, что выборка включала добровольцев без симптомов расстройства сна. Кроме того было установлено безопасное использование мелатонина относительно других компонентов КЖ. По данным опросника Menopause – Specific quality of life (MENQOL), в ответ на прием мелатонина наблюдалось улучшение физического состояния пациенток [11]. Однако хорошо известно, что мелатонин положительно влияет на сон у пациентов, страдающих бессонницей [12, 13].
Автором настоящей статьи было выявлено, что по данным общего опросника SF-36 имелось статистически значимое улучшение ФФ к 3-му месяцу лечения и РФФ к 1-му месяцу и снижение его к концу наблюдения. По всей вероятности, за счет неравномерного изменения этих шкал ФК здоровья в общем не менялся в течение всего наблюдения. С другой стороны, ПК здоровья женщин имел тенденцию к улучшению. Влияние мелатонина на ПК КЖ также установили в своем исследовании С.А. Леваков и Е.И. Боровкова (2015). Женщинам в возрасте от 45 до 56 лет с целью лечения климактерического синдрома легкой и средней степени тяжести был назначен мелатонин 3 мг в сутки, как и в нашей работе. Через 3 месяца лечения средний показатель уровня тревожности достоверно снизился по шкале Ч.Д. Спилбергера – Ю.Л. Ханина, а при оценке результатов опросника А.М. Вейна у всех пациенток уменьшилась вегетативная дисфункция [14].
В настоящей работе по данным SF-36 было выявлено клинически значимое улучшение показателей шкал Б, СФ и РЭФ. Представленное исследование отличается от других тем, что для оценки КЖ применялись, помимо общего опросника SF-36, специальный опросник WHQ, который содержит вопросы, касающиеся женского здоровья. Такой комплексный подход позволил выявить, помимо улучшения сна, дополнительные преимущества при назначении мелатонина: статистически значимое снижение соматических симптомов, депрессии и тревоги/страхов. Причем последняя шкала имела к концу наблюдения наилучшее значение из всех, что указывает на выраженный седативный эффект мелатонина. Кроме того, память/внимание, вазомоторные симптомы имели клинически значимую тенденцию к улучшению, что играет важную роль в формировании высокого качества жизни.
В формировании высокого КЖ женщин в периоде постменопаузы большое значение имеет состояние сексуального здоровья, которое значительно снижается по мере прогрессирования вульвовагинальной атрофии, влияя на межличностные взаимоотношения между партнерами [15]. По данным настоящего исследования назначение мелатонина не имело влияния на шкалу сексуальных нарушений, которые составили 0,67 (0,33–0,83) балла по результатам WHQ на протяжении всего наблюдения. Данный факт указывает на необходимость дополнительных лечебных мероприятий при наличии сексуальных нарушений у женщин в перименопаузе.
Заключение
Терапия гормоном эпифиза мелатонином в дозе 3 мг в сутки в течение трех месяцев статистически значимо купировала нейровегетативные, обменно-эндокринные и психоэмоциональные симптомы патологического климактерия. Однако КЖ пациенток имело неоднородные изменения. По данным общего опросника SF-36 в целом ФК здоровья не изменился, однако его отдельные шкалы, такие как ФФ и РФФ, имели повышение к 3-му и 1-му месяцу лечения соответственно. Также было выявлено клинически значимое улучшение показателей шкал Б, СФ и РЭФ, остальные шкалы имели тенденцию к повышению своего уровня, за исключением ОЗ. Специальный опросник женского здоровья WHQ продемонстрировал, что лечение мелатонином статистически значимо снижает соматические симптомы, проблемы со сном, депрессию и тревоги/страхи, за исключением привлекательности. Память/внимание, вазомоторные симптомы имели клинически значимую тенденцию к улучшению. Полученные данные позволяют предложить мелатонин (меларитм) в качестве монотерапии климактерического синдрома легкой степени не только с целью купирования симптомов, но и улучшения КЖ пациенток.



