Окислительный стресс (ОС) играет важную роль в обеспечении иммунологической толерантности во время беременности. Вместе с тем чрезмерно высокий уровень активных форм кислорода (AФК) или недостаток ферментов антиоксидантной защиты может вызывать неизбирательное повреждение биологических молекул, нарушать функции или приводить к клеточной смерти. Существуют механизмы физиологической адаптации, реагирующие на повышение АФК во внеклеточной среде и приводящие к повышению экспрессии генов ферментов антиоксидантной защиты. Осложненное течение беременности в III триместре часто бывает ассоциировано с системным воспалительным ответом, связанным с активностью периферических гранулоцитов, моноцитов и лимфоцитов, продуцирующих АФК [1]. Одним из наиболее тяжелых осложнений беременности является преэклампсия (ПЭ). Уровень ОС и системного воспаления при ПЭ значительно выше, чем при нормальной беременности [2]. По данным L. Myatt и X. Cui [3], G.J. Burton и соавт. [4] ОС развивается на ранних этапах формирования ПЭ.
Глутатион и ферменты его метаболизма – одна из важнейших антиоксидантных систем, защищающих ткани от воспаления различной природы [5].
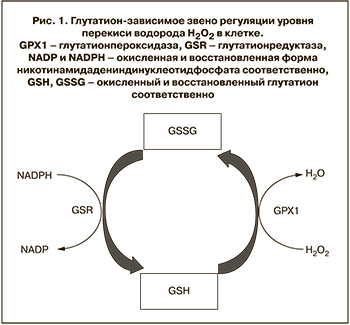
Увеличение ОС вызывает значительное усиление экспрессии генов глутатионпероксидазы (GPX1) и глутатионредуктазы (GSR) (рис. 1) [6]. Нехватка GPX1 во время беременности может вызывать значительное увеличение перекиси липидов и эндотелиальную дисфункцию и развитие ПЭ [7].
Кроме того, окислительный стресс может быть причиной возникновения апоптоза в различных тканях. Клетки, имеющие дефекты антиоксидантной защиты, наиболее чувствительны к воздействиям, вызывающим их запрограммированную гибель [8]. При исследовании плацент женщин с ПЭ было показано увеличение уровня апоптоза по сравнению с нормой [9]. Таким образом, актуально исследование ОС как причины апоптоза клеток плаценты и последующего развития ПЭ.

Материал и методы исследования
В исследование была включена 31 пациентка. Все пациентки были разделены на 2 группы:
I (основную группу) составили 11 беременных с ПЭ, II (группа сравнения) – 20 условно здоровых пациенток. Проведены исследования экспрессии генов методом полимеразной цепной реакции (ПЦР) и оценка апоптоза методом TUNEL в плаценте.
 Критерии включения в исследование:
Критерии включения в исследование:
Для основной группы: одноплодная беременность, наступившая в естественном цикле, осложненная ПЭ.
Для группы сравнения: неосложненное течение данной одноплодной беременности, наступившей в естественном цикле.
Критерии исключения общие: многоплодная беременность, острые воспалительные заболевания, тяжелая экстрагенитальная патология, аутоиммунные и онкологические заболевания
Выделение и анализ мРНК
Из каждой плаценты было взято по два фрагмента (из средней части, исключая поверхностные слои) для дальнейшего выделения РНК. Ткань помещали в раствор RNAlater для стабилизации РНК и замораживали при -80⁰С. Перед лизированием образцы нарезали на криостате для обеспечения равномерного лизиса как трофобласта, так и стромальных клеток. Выделение РНК проводили с использованием набора Синтол (ЕХ-515-50) согласно рекомендациям производителя. Обратную транскрипцию для получения кодирующей ДНК ставили при помощи набора Синтол согласно рекомендациям производителя (Синтол, «ОТ-1»). В исследованиях использовали праймеры (таблица) к мРНК транскриптам GPX1, GSR и RPL19 (референсный ген). Для проведения ПЦР использовали набор Синтол (М-428). Для реакции был использован амплификатор Real-Time PCR Detection System CFX96 («Bio Rad», USA). Условия проведения ПЦР следующие: 1 – предварительный нагрев 5 мин; 2 – 45 циклов (10 с. – 95⁰С, 30 с. – 60⁰С).
Гистохимическое исследование
Ткань плаценты фиксировали в течение 24 ч в 4% параформальдегиде на фосфатном буфере (PBS) при температуре 4оС. Затем без отмывания переносили в 30% сахарозу еще на 24 ч при температуре 4оС. После этого ткань замораживали в среде для заключения замороженных образцов O.C.T. Compaund («Sakura Finetek», USA). Срезы готовили на криостате Microm HM 525 («Thermo Scientific», UK) толщиной 12 мкм. Реакцию TUNEL проводили с использованием набора «In Situ Cell Death Detection Kit, Fluorescein» («Roche», Germany) по рекомендациям производителя с последующим окрашиванием пропидий иодидом в концентрации 2 мкм на PBS всей ДНК. Срезы исследовали на конфокальном микроскопе «Leica SP5» (Germany).
Статистическая обработка результатов
Эффективность ПЦР реакции (E) для каждой пары праймеров была рассчитана при помощи программного обеспечения амплификатора Real-Time PCR Detection System («Bio Rad», USA). Эффективность ПЦР реакции для используемых праймеров была не ниже 1,8. Относительная концентрация исследуемого гена рассчитана по формуле:
Сrel target= Сtarget/ Сref=(Eref)ct ref/(Etarget)Ct target
Статистическую обработку результатов проводили при помощи программы «OriginPro 8». Значимость различий между выборками оценивали с использованием однофакторного дисперсионного анализа (ANOVA), со значением p<0,05. Величины представлены как среднее значение ± стандартная ошибка среднего (SEM).
Результаты исследования и обсуждение
Возраст беременных, включенных в исследование, составил 31,5±0,9 и 30,8±1,9 года (по группам соответственно). Достоверных различий в частоте перенесенных в детстве детских инфекционных заболеваний, соматических и гинекологических заболеваний отмечено не было. Следует отметить, что у всех пациенток, включенных в исследование, не было артериальной гипертензии до наступления настоящей беременности.
Анализ настоящей беременности установил, что ее течение у пациенток основной группы чаще осложнялось угрозой прерывания в I и II триместрах, однако различия не достигали статистической значимости. В подавляющем большинстве случаев (81,8%) имела место поздняя ПЭ с дебютом проявлений после 32 недель беременности. При этом уровень систолического артериального давления составил 140,1±11,2 мм рт. ст. и 117,5±8,9 мм рт. ст. (по группам соответственно) и диастолического артериального давления 90,5±1,4 мм рт. ст. и 71,5±2,4 мм рт. ст. Oтеки нижних конечностей отмечены в 54,5% наблюдениях. Уровень протеинурии составил 0,7±0,3 г/л и 0,1±0,1 г/л (по группам соответственно). Анализ показателей клинико-лабораторных данных не выявил статистически значимых различий между группами. Так, уровень тромбоцитов составил 231,5±12,9×109/л и 317,5±17,2×109/л, аланинаминотрансферазы 31,7±1,9 ЕД/л и 21,5±0,4 ЕД/л; аспартатаминотрансферазы 35,7±2,9 ЕД/л и 27,5±1,8 ЕД/л.
Все пациентки были родоразрешены в связи с нарастанием степени тяжести ПЭ путем операции кесарева сечения, которая была произведена типично. Достоверных различий в осложнениях послеоперационного периода выявлено не было. Следует отметить, что статистически значимых различий в оценке состояния детей при рождении и массо-ростовых соотношений в 63,6% случаев не выявлено. Вместе с тем, следует отметить, что в 18,2% дети родились в асфиксии тяжелой степени при родоразрешении в сроке 37 недель беременности и в 18,2% при ранней тяжелой ПЭ (24—26 недель беременности) имело место досрочное родоразрешение с неблагоприятным неонатальным исходом.
Для изучения уровня генов антиоксидантной системы на первом этапе была определена экспрессия ферментов окислительно-восстановительного обмена глутатиона в плаценте [5, 10]. При исследовании экспрессии GPX1 было выявлено, что ее уровень достоверно повышается (в 60 раз) при ПЭ (36,4% случаев) (ПЭ2) (рис. 2а).
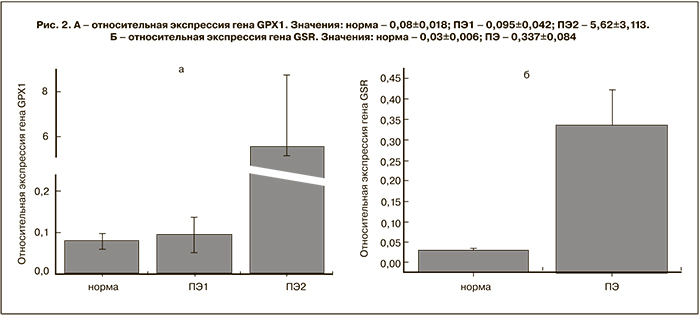
В других образцах плацент (ПЭ1) уровень экспрессии не отличался от нормы (рис. 2а). Уровень экспрессии GSR был повышен во всех образцах плацент с ПЭ по сравнению с нормой более чем в 10 раз (рис. 2б).
На втором этапе исследования для обнаружения клеток плаценты в поздней стадии апоптоза была проведена реакция TUNEL. Обнаружено, что при ПЭ наблюдается гибель клеток трофобласта по пути апоптоза (рис. 3а см. на вклейке), а в некоторых случаях тяжелой ПЭ развивается апоптоз клеток трофобласта и стромы стволовых ворсин (рис. 3б см. на вклейке). В плацентах группы сравнения вышеуказанных явлений не наблюдалось (рис. 3в см. на вклейке).
Сосуды плаценты при ПЭ подвергаются сильному окислительному стрессу, приводящему к системному воспалению [2]. В исследованиях M. Lappas и соавт. [10] было показано увеличение экспрессии генов GSR во всех случаях относительно нормы и генов GPX в большинстве наблюдений в плаценте при гестационном сахарном диабете.
В данном исследовании установлено, что при ПЭ значительно возрастает экспрессия генов GSR во всех исследуемых случаях и экспрессия генов GPX1 в 36,4% [6, 7]. Полученные данные позволяют предположить, что одной из причин развития ПЭ может быть нарушение экспрессии генов антиоксидантных ферментов, приводящее к формированию их недостатка, и, как следствие, к нарушению окислительно-восстановительного гомеостаза [10].
Большие различия в экспрессии GPX1 при ПЭ могут свидетельствовать о возможных полиморфизмах регуляторных областей этого гена, что требует дальнейших исследований. Следует отметить, что в подавляющем большинстве анализируемых случаев имела место умеренная поздняя ПЭ, верифицированная согласно критериям тяжести. Учитывая отсутствие достоверных различий в осложнениях раннего неонатального периода, можно предположить, что регистрируемые изменения уровней экспрессии генов GPX1 и GSR в плаценте на фоне ОС, приводящего к возникновению апоптоза клеток трофобласта, можно расценивать как компенсаторные. В случаях ранней тяжелой ПЭ в сроках 24–26 недель родоразрешение сопровождалось неблагоприятными перинатальными исходами, что коррелировало с развитием апоптоза в клетках трофобласта ворсин плаценты. Можно предположить, что в вышеуказанных случаях, когда экспрессия генов GPX1 и GSR возрастает одновременно, в ткани плаценты имеет место избыточная продукция активных форм кислорода.
Заключение
Таким образом, ОС приводит к повышению уровня апоптоза в ворсинах плаценты. Мы установили, что апоптозу могут подвергаться не только клетки трофобласта, но и в некоторых случаях клетки стромы ворсин, что приводит к их гибели. При этом разрушение ворсин приводит к попаданию крови плода в материнский кровоток, что, вероятно, может являться предиктором развития тяжелой формы ПЭ.



