Рак эндометрия – злокачественное заболевание, занимающее второе место по частоте встречаемости среди женщин в возрастной группе от 55 до 69 лет. Ежегодно в мире регистрируется 188,8 тыс. новых случаев заболевания раком эндометрия, из которых в России – более 19,8 тыс. случаев. Летальность на первом году с момента установления диагноза рака эндометрия (10,9%) в 2,3 раза ниже, чем при раке яичников (26,3%). Основными факторами риска развития рака эндометрия считают угнетение овуляции (ановуляцию) в репродуктивном периоде и пременопаузе, низкую генеративную функцию, позднее наступление менопаузы, ожирение, сахарный диабет, эстрогенпродуцирующие опухоли яичника, терапию препаратами с эстрогенной активностью [1]. Первым и зачастую единственным проявлением рака эндометрия является маточное кровотечение [2], в связи с чем любое патологическое маточное кровотечение требует диагностического обследования.
Следует отметить, что для определения тактики лечения необходимо выяснить распространенность патологического процесса, руководствуясь как клинической (FIGO), так и гистологической классификацией. Также важным прогностическим фактором является оценка степени дифференцировки новообразования, что наиболее точно определяет объем оперативного вмешательства [3].
Сегодня лабораторно-диагностический алгоритм обследования у пациенток с подозрением на рак эндометрия состоит из нескольких этапов – осмотр у гинеколога, цитологическое исследование мазка из шейки или мазок по Папаниколау, проведение биопсии под контролем гистероскопа, гистеросальпингография, трансвагинальное ультразвуковое исследование (УЗИ), трехмерная эхография, магнитно-резонансная томография. Однако все указанные методы диагностики имеют ряд ограничений и не дают полного представления о состоянии эндометрия и распространении новообразования.
 Наиболее доступным, высокоинформативным и широко используемым методом в первичной и уточняющей диагностике у пациенток с подозрением на рак эндометрия на сегодняшний день является трансвагинальное УЗИ [4].
Наиболее доступным, высокоинформативным и широко используемым методом в первичной и уточняющей диагностике у пациенток с подозрением на рак эндометрия на сегодняшний день является трансвагинальное УЗИ [4].
В последнее время активно разрабатывается новое направление визуализации сдвиговых упругих характеристик биологических тканей – метод соноэластографии (СЭГ), который с помощью ультразвуковой волны и небольшой компрессии датчиком позволяет определить степень деформации тканей, а также дать оценку характера жидкостного содержимого – метод статической или компрессионной эластографии [2, 5].
Для оценки эластографических типов при раке эндометрия мы использовали классификацию, разработанную E. Ueno и H. Tohno, которая была усовершенствована и адаптирована на нашей кафедре для гинекологии [6]. При изучении полученных эластографических изображений было установлено, что злокачественная опухоль в эндометрии картируется устойчивым синим плотным типом, в то время как доброкачественные гиперпластические процессы, наоборот, обладают преимущественно характеристиками менее жесткой ткани, что на эластограмме отображается в виде участков с преобладанием зеленого – «эластичного» типа. Также были изучены соноэластограммы содержимого полости матки. Серозное содержимое картировалось прямым трехцветным типом, а геморрагическое – перевернутым трехцветным типом эластограммы, о чем сообщалось в ранее изданных наших публикациях [7].
Целью проведенного исследования был анализ возможностей комплексного УЗИ с компрессионной СЭГ в диагностике и стадировании рака эндометрия.
Материал и методы исследования
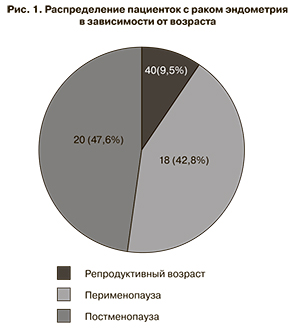
Были проанализированы эластограммы, полученные в ходе УЗИ 42 пациенток в возрасте от 42 до 81 года с верифицированным диагнозом рака эндометрия. Распределение пациенток по репродуктивной функции представлено на рис. 1.
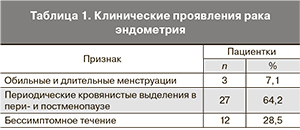
 В табл. 1 приведены клинические проявления рака эндометрия.
В табл. 1 приведены клинические проявления рака эндометрия.
У 24 (57,1%) пациенток рак эндометрия сочетался с другой гинекологической патологией (в 11 (45,8%) случаях – миома матки, в 13 (54,1%) – эндометриоз), у каждой 4-й пациентки в анамнезе отмечалась гиперплазия и полипы эндометрия.
Комплексное трансвагинальное УЗИ было выполнено всем пациенткам на ультразвуковом аппарате Hitachi Hi Vision Preirus с использованием эндокавитального датчика с частотой 8–4 МГц, со встроенной программой компрессионной соноэластографии. После исследования в стандартном В-режиме для оценки васкуляризации проводилась ультразвуковая ангиография (УЗА), включавшая исследование в режимах энергетического (ЭК) и цветового допплеровского картирования (ЦДК). Для оценки эластичности миометрия, эндометрия, а также выявленного образования в реальном времени активировался режим тканевой эластографии. Зона интереса располагалась в той части патологического образования, которая картировалась как зона максимально повышенной жесткости. Для получения достоверного результата размер образования составлял не более четверти окна опроса, таким образом в зону интереса включались неизмененные окружающие ткани. Оценка степени компрессии регулировалась по специальной шкале, где отображалась кривая деформации. Все результаты записывались в виде клипов или статических изображений на жесткий диск аппарата для последующего анализа.
Для оценки информативности данные СЭГ были сопоставлены с результатами патоморфологических заключений, полученных после проведенных оперативных вмешательств.
Статистический анализ проводился путем расчета чувствительности метода соноэластографии, его точности и специфичности.
Результаты и их обсуждение
39 (92,8%) пациенткам проведено оперативное лечение – экстирпация матки с придатками. Результаты патоморфологического исследования, согласно международной классификации рака эндометрия (FIGO), представлены на рис. 2 (см. на вклейке).
У 29 (69%) обследованных пациенток преобладающим гистологическим вариантом опухоли эндометрия была эндометриоидная аденокарцинома различной степени дифференцировки.
При сопоставлении гистологического типа рака эндометрия со стадией заболевания были получены следующие результаты: высокодифференцированная аденокарцинома была выявлена в 18 (46,1%) случаях, низкодифференцированная – в 7 (17,9%), умеренно дифференцированная – в 14 (35,9%) (табл. 2).
Было отмечено, что высокодифференцированная аденокарцинома преобладала в стадиях, где процесс ограничивался эндометрием или телом матки, а низко- и умеренно дифференцированная – в случаях с распространением процесса за пределы органа.
В связи с тем, что мы проводили исследование больным с верифицированным диагнозом рака эндометрия, у которых ранее проводилось раздельное диагностическое выскабливание и Пайпель-биопсия, толщина эндометрия не у всех женщин была более 5,0 мм в менопаузе, более 8,0 мм – при заместительной гормонотерапии и более 15 мм в репродуктивном периоде. Лишь в 48% случаев было диагностировано утолщение эндометрия до 23 мм и в 2,3% случаях был выявлен рак эндометрия с минимальным утолщением эндометрия до 5–6 мм.
 При оценке структуры опухоли эндометрия было отмечено, что в 16 (38%) случаях она была представлена образованием неправильной формы с нечеткими неровными контурами с участками повышенной и пониженной эхогенности, а в 26 (61,9%) была солидной структуры, повышенной эхогенности, несколько неоднородной структуры. В 13 (30,9%) случаях отмечалось расширение полости матки с наличием негомогенного содержимого.
При оценке структуры опухоли эндометрия было отмечено, что в 16 (38%) случаях она была представлена образованием неправильной формы с нечеткими неровными контурами с участками повышенной и пониженной эхогенности, а в 26 (61,9%) была солидной структуры, повышенной эхогенности, несколько неоднородной структуры. В 13 (30,9%) случаях отмечалось расширение полости матки с наличием негомогенного содержимого.
При оценке степени инвазии у пациенток со II и III стадией заболевания мы оценивали нечеткость контуров с миометрием и прерывистость гипоэхогенного ободка, соответствующие распространенности процесса, что, по мнению некоторых авторов, является наиболее достоверным признаком распространения новообразования за пределы эндометрия [8]. У 7,1% пациенток была отмечена стертость границ тела и шейки матки, где отмечалось прорастание опухоли в область внутреннего зева, в 2,3% случаях – распространение процесса на строму и цервикальный канал, что характеризовалось снижением эхогенности тканей, с нарушением их контуров, расширением внутреннего зева и прорастанием в него опухоли.
 При исследовании в режиме УЗА патологическая васкуляризация эндометрия отмечалась в 38 (90,4%) случаев, тогда как в 2 (4,7%) случаях при наличии клинических проявлений внутриопухолевый кровоток не лоцировался.
При исследовании в режиме УЗА патологическая васкуляризация эндометрия отмечалась в 38 (90,4%) случаев, тогда как в 2 (4,7%) случаях при наличии клинических проявлений внутриопухолевый кровоток не лоцировался.
По мнению многих авторов, отличительным признаком злокачественного процесса в эндометрии при исследовании в режиме УЗА является наличие в структуре эндометрия множественных сосудов с извитым ходом [9]. Данный признак в своем исследовании мы наблюдали в 90,4% случаях, однако в 4,7% случаях патологическая васкуляризация эндометрия нами не была зафиксирована, по-видимому, это было связано с распадом опухоли. Также мы отметили, что у пациенток с толщиной эндометрия 5–6 мм (после раздельного диагностического выскабливания) при исследовании в режиме УЗА определялись отдельные цветовые локусы, а при толщине эндометрия более 10 мм – тотальное усиление интраэндометриального кровотока за счет большого количества хаотично расположенных цветовых локусов. При оценке гемодинамических показателей интраэндометриального кровотока нами также было отмечено повышение скоростных показателей кровотока и снижение индекса периферического сопротивления в опухолевых сосудах, что по сравнению с нормативными показателями характеризовало активность опухолевого процесса.
При исследовании в режиме СЭГ у 72% пациенток участок опухолевой инвазии картировался стабильно во всех сканах высокоплотным типом СЭГ, что соответствовало 5-му типу эластограммы, согласно усовершенствованной классификации типов СЭГ в гинекологии (рис. 3 см. на вклейке), в 28% случаях – мозаичным типом картирования, с преобладанием более плотных участков.
 Однако следует отметить, что при наличии у пациентки со злокачественным новообразованием эндометрия сопутствующей патологии, такой как аденомиоз, множественная миома матки, информативность СЭГ снижается за счет мозаичности эластографического изображения, обусловленного морфологическим строением ткани.
Однако следует отметить, что при наличии у пациентки со злокачественным новообразованием эндометрия сопутствующей патологии, такой как аденомиоз, множественная миома матки, информативность СЭГ снижается за счет мозаичности эластографического изображения, обусловленного морфологическим строением ткани.
При оценке данных СЭГ в поперечном и продольном сканировании у 20 пациенток отмечалось распространение опухоли в пределах эндометрия и/или инвазия в миометрий менее ½ его толщины, у 8 пациенток – инвазия в миометрий более ½ его толщины, у 7 пациенток – распространение опухоли на область внутреннего зева и шейку, у 4 пациенток – распространение опухоли за пределы органа с нарушением капсулы.
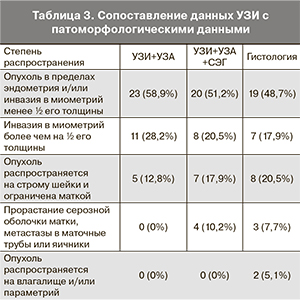
При статистическом анализе мы сопоставили результаты комплексного ультразвукового исследования (УЗИ+УЗА) и исследования в режиме «серой шкалы»+УЗА+СЭГ с данными патоморфологического исследования, опираясь на рекомендации международной классификации FIGO (табл. 3).
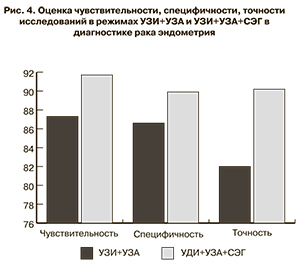
Наибольший процент совпадений при сопоставлении с данными патоморфологического исследования отмечен в режиме УЗИ+УЗА+СЭГ, что позволяет сделать вывод о целесообразности включения СЭГ в комплексное ультразвуковое обследование с целью уточнения стадии заболевания. На основании комплекса «УЗИ+УЗА» характер изменений был правильно интерпретирован в 31 (73,8%) из 39 наблюдений. У 3 (7,1%) пациенток зафиксированы ложноположительные заключения о злокачественном характере процесса в эндометрии. Данные комплекса «УЗИ+УЗА+СЭГ» соответствовали патоморфологическому заключению в 36 (92,3%) из 39 наблюдений. Таким образом, мы отметили, что диагностический комплекс УЗИ+УЗА+СЭГ является более информативным, чем комплексное ультразвуковое исследование (УЗИ+УЗА) (рис. 4).
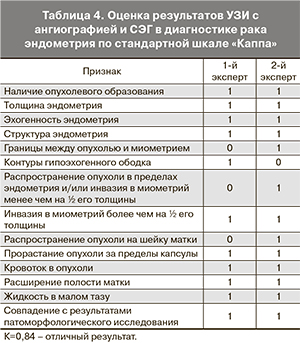
 Оценку воспроизводимости методики компрессионной эластографии в диагностике рака эндометрия мы также проводили с помощью стандартной шкалы Каппа 2 независимыми врачами ультразвуковой диагностики, опыт работы в специальности которых составлял 3 года и 15 лет соответственно. Результаты статистического анализа приведены в табл. 4.
Оценку воспроизводимости методики компрессионной эластографии в диагностике рака эндометрия мы также проводили с помощью стандартной шкалы Каппа 2 независимыми врачами ультразвуковой диагностики, опыт работы в специальности которых составлял 3 года и 15 лет соответственно. Результаты статистического анализа приведены в табл. 4.
Заключение
Таким образом, метод СЭГ дает дополнительную информацию о характере структурных изменений в эндометрии за счет оценки эластичности ткани. Применение компрессионной СЭГ в комплексном УЗИ у пациенток с патологическими изменениями эндометрия позволяет более точно установить распространенность опухолевого процесса, его локализацию и границы, что имеет большое значение для адекватного планирования оперативного вмешательства и прогноза заболевания.



