Актуальность проблемы бактериального вагиноза (БВ), как уникального патологического процесса, равно как и его повсеместное распространение во всем мире, не вызывают сомнений. Сегодня многими исследователями признано, что БВ – это полимикробный инфекционный невоспалительный синдром, развивающийся в результате изменения микроэкологии влагалища, при котором нормальная микробиота, представленная преимущественно лактобациллами, полностью или частично замещается высокими концентрациями (>106-9 КОЕ/мл) другой анаэробной микрофлоры, в частности Bacteroides spp., Prevotellа spp., Mobiluncus sp., Porphyromonas spp., Gardnerella vaginalis, Atopobium vaginae и др. [1].
В норме лактобактерии ферментируют ди- и моносахариды до молочной кислоты, поддерживая кислую среду влагалища в диапазоне pH=3,7–4,5, что препятствует излишнему размножению условно-патогенной факультативно- и облигатно-анаэробной микрофлоры, которая в норме присутствует во влагалище здоровых женщин в невысоком титре (<103 КОЕ/мл). При изменении микроэкологии влагалища и увеличении pН создаются условия, неблагоприятные для роста лактобактерий и оптимальные для размножения бактерий, ассоциированных с БВ [2].
БВ – самая распространенная причина появления вагинальных выделений, встречается у 5–55% женщин репродуктивного возраста. Важно подчеркнуть, что БВ ассоциирован с развитием ряда тяжелых осложнений в акушерско-гинекологической практике (воспалительные заболевания органов малого таза, ранние и поздние выкидыши, преждевременные роды, преждевременный разрыв плодных оболочек, низкая масса плода, амнионит, хориоамнионит, послеродовый эндометрит [1, 3, 4]).
 Стандартными препаратами для лечения БВ являются метронидазол и клиндамицин, которые рекомендованы многими зарубежными руководствами [5, 6]. В тоже время, в последние годы появились многочисленные публикации, свидетельствующие о высокой частоте рецидивов (до 83%) и нежелательных побочных реакций при монотерапии БВ этими препаратами [7].
Стандартными препаратами для лечения БВ являются метронидазол и клиндамицин, которые рекомендованы многими зарубежными руководствами [5, 6]. В тоже время, в последние годы появились многочисленные публикации, свидетельствующие о высокой частоте рецидивов (до 83%) и нежелательных побочных реакций при монотерапии БВ этими препаратами [7].
В нашей стране с середины 80-х годов прошлого века одними из первых в мире для снижения частоты рецидивов БВ стали применять пробиотики и закисление влагалища [8]. Однако в последующем эффективность пробиотиков была подвергнута сомнению ввиду отсутствия строгих контролируемых исследований [9].
Принимая во внимание важную биологическую роль молочной кислоты в поддержании биологического гомеостаза влагалищной среды [10], совершенно логично появилась идея применять для повышения кислотности влагалища именно молочную кислоту. Так, еще в конце ХХ в. В. Andersch с соавт. (1986, 1990) для лечения БВ предложили местное применение лактат-геля (рН=3,5) по 5 мл в течение 7 дней. Этот метод обладал почти такой же эффективностью, как и прием метронидазола по 500 мг 2 раза в день в течение недели [11, 12]. В последующем E. Holst, A. Brandberg (1990) стали использовать интравагинальное введение лактат-геля с рН=3,8 и питательными компонентами для лактобацилл по 5 мл перед сном в течение 7 дней у 10 беременных женщин. Авторами был сделан важный вывод, что локальное лечение, которое восстанавливает нормальную кислотность во влагалище, но не имеет системного эффекта, может быть предпочтительным по сравнению с оральной антимикробной терапией, особенно при беременности [13].
Исходя из вышесказанного, становится очевидным, что разработка новых препаратов и схем коррекции микробиоценоза влагалища является чрезвычайно актуальным направлением в акушерстве и гинекологии.
Цель исследования, которую мы поставили перед собой при планировании данной работы, заключалась в поиске эффективных и безопасных схем терапии БВ с использованием комбинаций антианаэробных препаратов с молочной кислотой. Задачи исследования: 1) сравнить клиническую и микробиологическую эффективность монотерапии БВ вагинальными таблетками орнидазола (орнисид) с монотерапией пероральным метронидазолом; 2) сравнить эффективность и безопасность двухэтапной терапии БВ орнидазолом интравагинально + лактагель (молочная кислота/гликоген) интравагинально с метронидазолом перорально + лактагель интравагинально.
 Материал и методы исследования
Материал и методы исследования
Данное клиническое исследование проводилось в период с марта 2013 г. по май 2014 г. в ФБУН ЦНИИ эпидемиологии Роспотребнадзора (Москва), ФГБУ НИИАГ им. Д.О.Отта СЗО РАМН (Санкт-Петербург), МУЗ ГКБ № 5б (Челябинск) и ГУЗ Кемеровский областной клинический перинатальный центр им. Л.А. Решетовой (Кемерово).
Отбор пациенток и их включение в исследование осуществлялись в соответствии с разработанным протоколом, отвечающим всем требованиям GCP. С учетом критериев включения/исключения первично проводился набор 160 женщин в возрасте от 18 до 45 лет с диагнозом «Бактериальный вагиноз». В процессе исследования выбыло 18 больных в связи с наличием критериев исключения. Из 142 пациенток в зависимости от варианта лечения было сформировано 4 группы, репрезентативные по основным критериям (возраст, индекс массы тела, акушерский и гинекологический анамнез, паритет, перенесенные заболевания и др.). Во всех группах пациентки распределились по возрасту, гинекологическому анамнезу равномерно, что характеризует исследуемые группы пациенток как однородные, равнозначные. Все 4 группы были стратифицированы между собой на начальном этапе (0 визит) по всем признакам, характеризующим показатели заболевания: выделения, их запах, зуд, боль, жжение, гиперемия, микроскопические показатели, посевы и др., что позволяет сравнивать группы между собой.
У всех женщин выполнен комплекс клинико-лабораторных исследований, включающий сбор жалоб, объективное гинекологическое обследование, рН-метрию (кольпо-тест рН, Россия) влагалищной жидкости (ВЖ), микроскопию мазков влагалища с оценкой по Ньюдженту, обнаружение ключевых клеток, аминотест, полимеразную цепную реакцию в режиме реального времени. Использовали «Ампли Сенс N.gonorrhoeae /C.trachomatis/ M.genitalium /T.vaginalis МУЛЬТИПРАЙМ-FL» для диагностики инфекций, передающихся половым путем, и «АмплиСенс-Флороценоз-Бактериальный вагиноз», позволяющий проводить количественную оценку G. vaginalis, A. vaginae, Lactobacillus spp. и общего количества бактерий в биологическом материале (вагинальный образец). Тест ранее прошел валидацию и продемонстрировал высокие показатели диагностической чувствительности (92,8–98,5%) и диагностической специфичности (85,7–96,8%) для постановки диагноза БВ [14, 15].
 Далее производится расчет коэффициентов, отражающих соотношение концентраций перечисленных микроорганизмов. На основании полученных коэффициентов выдается заключение о наличии/отсутствии БВ у пациентки.
Далее производится расчет коэффициентов, отражающих соотношение концентраций перечисленных микроорганизмов. На основании полученных коэффициентов выдается заключение о наличии/отсутствии БВ у пациентки.
Все используемые в работе методы были стандартизированы в рамках GСP и выполнялись строго в соответствии с протоколом исследования.
При первом визите некоторые демографические сведения и анамнестические данные вносились в специально разработанную индивидуальную регистрационную карту (ИРК), которые впоследствии составили базу данных для математической обработки. Все мероприятия были строго спланированы и четко выполнялись в соответствии с графиком исследования.
Рандомизация проводилась в соответствии с таблицей, полученной в программе Excel с использованием генератора случайных чисел.
После проведения процедуры рандомизации и в соответствии с утвержденными инструкциями по применению изучаемых препаратов, 1-я группа (n=39) получала метронидазол 500 мг внутрь 2 раза в сутки в течение 5 дней; 2-я группа (n=34) получала орнидазол 500 мг интравагинально 1 раз в сутки в течение 6 дней; 3-я группа (n=35) получала метронидазол 500 мг внутрь 2 раза в сутки в течение 5 дней, а затем лактагель 5 мл интравагинально 1 раз в сутки 7 дней; 4-я группа (n=34) получала орнидазол 500 мг интравагинально 1 раз в сутки в течение 6 дней, а затем лактагель 5 мл интравагинально 1 раз в сутки 7 дней.
Оценка эффективности лечения в каждой группе проводилась на основании динамики клинических и лабораторных признаков, характеризующих данное заболевание. Безопасность и переносимость препаратов оценивались на основе регистрации нежелательных явлений, сопутствующих заболеваний и лабораторных показателей, которые строго фиксировались в ИРК.
 Проверка количественных признаков на нормальность распределения осуществлялась с использованием критерия Шапиро–Уилка. Описание количественных признаков, соответствующих нормальному распределению, представлено в виде среднего значения ± стандартное квадратическое отклонение, признаков отличающихся от нормального распределения – в виде медианы, 25% и 75% квартилей. Качественные признаки представлены в виде долей – %, абсолютное число. Сравнение количественных признаков, удовлетворяющих условиям нормального распределения, проводилось с помощью t-критерия Стьюдента. Для сравнения количественных признаков, не удовлетворяющих условиям нормального распределения, использован критерий Манна–Уитни. Сравнительный анализ качественных переменных проводился с помощью точного двустороннего критерия Фишера и критерия χ2 с поправкой Йейтса на непрерывность.
Проверка количественных признаков на нормальность распределения осуществлялась с использованием критерия Шапиро–Уилка. Описание количественных признаков, соответствующих нормальному распределению, представлено в виде среднего значения ± стандартное квадратическое отклонение, признаков отличающихся от нормального распределения – в виде медианы, 25% и 75% квартилей. Качественные признаки представлены в виде долей – %, абсолютное число. Сравнение количественных признаков, удовлетворяющих условиям нормального распределения, проводилось с помощью t-критерия Стьюдента. Для сравнения количественных признаков, не удовлетворяющих условиям нормального распределения, использован критерий Манна–Уитни. Сравнительный анализ качественных переменных проводился с помощью точного двустороннего критерия Фишера и критерия χ2 с поправкой Йейтса на непрерывность.
Результаты исследования
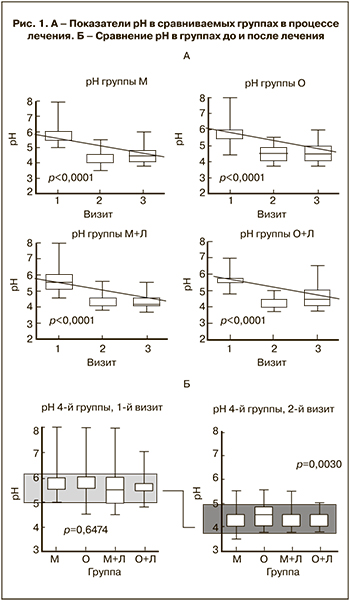
Анализ полученных данных продемонстрировал, что до лечения по первоначальным значениям рН (на 1-м визите) группы были однородны и достоверно не отличались друг от друга. Во всех группах наблюдалось равномерное снижение рН ВЖ (рис. 1). На втором визите различия рН достоверно ниже в 3-й и 4-й группах, причем медиана значения рН в 3-й и 4-й группах ниже таковой в 1-й и 2-й группах, при этом разброс значений в 3-й и 4-й группах был меньше, чем в 1-й и 2-й, в которых встречались показатели рН<5. Через 1 месяц после окончания лечения этот показатель оставался стабильным (<4,5) у большинства женщин 2–4-й групп, тогда как в 1-й группе наблюдалось его увеличение >4,5. После лечения показатель рН достоверно ниже в 3-й и 4-й группах.
Положительная динамика на фоне лечения также наблюдалась по обнаружению в мазках ВЖ «ключевых клеток» и по аминовому тесту. Снижение частоты обнаружения «ключевых клеток» в мазках ВЖ свидетельствует о положительном лечебном эффекте во всех изучаемых группах (рис. 2). По этому показателю достоверных отличий в сравниваемых группах не обнаружено. Аналогичная тенденция отмечена и в изменении аминового теста (рис. 3).
Как видно из представленного графика, исчезновение неприятного запаха наблюдалось во всех группах, однако наиболее демонстративно мы видим исчезновение летучих аминов в 4-й группе.
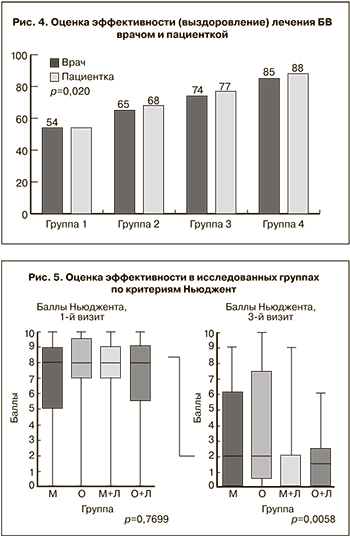
При оценке качества лечения как врачом, так и самими женщинами, мы обнаружили достоверное совпадение результатов (рис. 4).
Анализируя в целом эффективность лечения по критериям Amsel, мы не обнаружили статистически достоверных различий (р=0,544): 95%, 94%, 97% и 100% соответственно с 1-й по 4-ю группах.
Наиболее информативным в оценке эффективности лечения БВ в настоящее время является определение баллов по Ньюдженту.
Как представлено на рис. 5, на первом визите до лечения все группы были однородными и не отличались по значению баллов Ньюджента. На втором визите значения баллов были достоверно ниже в 3-й и 4-й группах, при этом значения >8 (характерно для БВ) присутствовало только в 1-й и 2-й группах. После лечения баллы Ньюджента достоверно ниже в 3-й и 4-й группах, что свидетельствует о большей эффективности комбинированного лечения БВ.
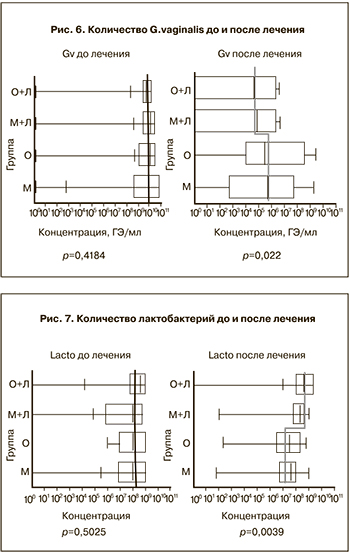
Благодаря применению теста «Флороценоз – Бактериальный вагиноз» в данной работе мы смогли оценить динамику концентраций G. vaginalis и Lactobacillus spp. как основных маркеров, концентрация которых изменяется в процессе лечения БВ.
Как видно из рис. 6, до лечения все группы были сопоставимы по количеству G.vaginalis, которую обнаруживали у всех пациенток в одинаково высокой концентрации (=109 ГЭ/мл). После лечения концентрация гарднерелл уменьшалась во всех группах, но была достоверно ниже в 3-й и 4-й группах (р=0,022).
На фоне снижения количества гарднерелл в процессе лечения наблюдалось последовательное увеличение количества лактобактерий (рис. 7).
На первом визите до лечения количество лактобактерий в группах достоверно не отличалось между собой и было одинаково сниженным (у большинства пациенток <108 ГЭ/мл). После лечения концентрация лактобактерий достоверно выше была в 3-й и 4-й группах. В 1-й и 2-й группах количество лактобактерий тоже увеличивалось, но в меньшей степени.
В каждой группе отмечены единичные случаи нежелательных явлений: в 1-й группе – тошнота (n=2) и металлический привкус во рту (n=1); во 2-й группе – кровянистые выделения из влагалища (n=1); в 3-й группе – диарея (n=2) и тошнота (n=1); в 4-й группе – вульво-вагинальный кандидоз (n=2) на 3-м визите. Однако ни в одном из наблюдений нежелательные явления не стали причиной отмены препаратов и исключения пациенток из исследования. Эти данные свидетельствуют о хорошей переносимости и отсутствии серьезных побочных реакций, что позволяет считать выбранные схемы лечения вполне безопасными.
Обсуждение полученных результатов
Поиск новых возможностей лечения БВ и снижение частоты рецидивов находится под пристальным вниманием, как исследователей, так и практических врачей. Неудовлетворенность эффективностью и наличие нежелательных явлений ограничивают применение метронидазола и клиндамицина для монотерапии БВ.
Относительно недавно было доказано, что ацидификация влагалища может быть надежно осуществлена с помощью местного применения молочной кислоты. Благодаря ее применению восстанавливается кислая среда ВЖ, что создает неблагоприятные условия для размножения строгих анаэробов и обеспечивает оптимальные условия для восстановления лактофлоры.
М. Milani и соавт. (2003) в рандомизированном слепом контролируемом исследовании при лечении БВ показали бóльшую эффективность однократной оральной дозы тинидазола 2 г с последующей поддерживающей терапией в виде интравагинального введения буферного кислотного геля, чем стандартной 7-дневной схемы интравагинального использования клиндамицина [16]. M. Mucci и C. Benvenuti (2006) разработали и предложили использовать молочную кислоту с мальтодекстрином в виде геля (Intilac plus, Rottapharm) для лечения БВ в течение 1 недели. Полное выздоровление или улучшение наблюдалось у 88% женщин с острым БВ на фоне терапевтической безопасности и клинической и микробиологической эффективности препарата [17] .
В 2006 г. M. Brandt и соавт. сообщили об оригинальном препарате вагизан (Vagisan, Wolff, Германия), представляющем собой суппозитории с молочной кислотой, которую авторы использовали интравагинально после курса терапии метронидазолом, сначала ежедневно в течение 7 дней, а далее дважды в неделю еще в течение 13 недель. Рецидивы составили 7,4% в группе с МК против 12,7% в группе контроля [18].
A. Swidsinski и соавт. (2012) отметили положительный эффект при локальном интравагинальном применении лактат-геля у 11 из 20 пациенток, страдающих реккурентным циститом и бактериурией, обусловленными персистенцией кишечной палочки. Авторы связывают положительный эффект с вероятной санацией влагалища, в котором Е. coli входила в состав микробных биопленок [19].
В России для лечения БВ также используют молочную кислоту, демонстрируя эффективность ее как монотерапии, так и в комбинации с хлоргексидином [20].
В случаях нарушения стабильности рН среды коррекция кислотности влагалища может быть осуществлена с помощью местного применения препаратов молочной кислоты, в связи с чем актуальность и перспективность исследований по изучению эффективности новых современных кислотосодержащих препаратов, их доз и схем лечения БВ не вызывают сомнения.
В настоящем исследовании также было продемонстрировано, что комбинация препаратов группы 5-нитроимидазола и молочной кислоты обладает выраженным клиническим эффектом с минимальным числом нежелательных явлений. Мы применяли лактогель, который помимо молочной кислоты содержал гликоген, являющийся пребиотиком, то есть питательным субстратом для лактобактерий. Такая комбинация, как показали наши исследования, становятся альтернативой традиционной антибактериальной терапии БВ и, вполне возможно, сможет исключить второй этап применения пробиотиков.



