В последние годы частота родовозбуждения возрастает во всем мире. В развитых странах один
из четырех детей рождается в доношенном сроке беременности после индуцированных родов [11].
В современном акушерстве все более широкое распространение для подготовки шейки матки к родам и родовозбуждения получают медикаментозные методы, при этом одним из широко используемых и эффективных препаратов является мифепристон. Благодаря воздействию мифепристона как на рецепторный аппарат матки (блокада прогестероновых рецепторов) [8], так и на содержание ключевых для инициации родов гормонов (прогестерон, кортикотропин-рилизинг гормон) [6], а также на уровень цитокинов в децидуальной ткани (ИЛ-1β, ИЛ-8), он является современным высокоэффективным методом индукции родов.
Одним из ведущих показаний к преиндукции и индукцииродов являетсятенденциякперенашиванию беременности, так как родовозбуждение в данной ситуации можно рассматривать не только как профилактику непосредственно перенашивания, но и предотвращение его осложнений и неблагоприятных исходов для матери и плода. При этом прогрессивное возрастание риска возможных осложнений происходит, начиная с 41-й нед беременности. И с каждой последующей неделей гестации их вероятность увеличивается не менее чем в 1,5–2 раза [4, 10, 12].
В связи с возрастанием частоты случаев родовозбуждения в настоящее время большой практический и научный интерес представляет вопрос о неудачной первоначальной индукции («failed primary induction») [11] и тактике ведения пациенток, у которых она имеет место. Изучение этой проблемы поможет определить, существуют ли альтернативы родоразрешения путем операции кесарева
сечения у данной категории женщин.
До настоящего времени остается нерешенным вопрос об оптимальном сроке начала подготовки
к родам и родовозбуждения мифепристоном при наличии тенденции к перенашиванию беременности с учетом времени наступления эффекта после приема препарата. Кроме того, не решен вопрос об эффективности и успешности других методов родовозбуждения после неудачной первоначальной индукции мифепристоном.
Целью нашего исследования явилась оптимизация подходов к подготовке шейки матки к родам мифепристоном у пациенток с тенденцией к перенашиванию беременности, а также определение тактики ведения женщин после неудачной первоначальной индукции мифепристоном.
Задачи:
1. Определить оптимальный срок беременности, при котором преиндукция мифепристоном
является максимально эффективной.
2. Оценить целесообразность и успешность продолжения подготовки к родам при неэффективности/недостаточной эффективности мифепристона.
Материал и методы исследования
Были обследованы 122 пациентки со сроком беременности от 256 до 298 дней. Возраст обследованных составил от 18 до 45 лет (средний возраст 28,7±4,7 года). Все женщины были отобраны на основании имеющихся критериев включения и исключения. Критериями включения в исследование явились возраст от 18 до 45 лет, самопроизвольно наступившая, одноплодная беременность, срок гестации 37 нед и более. Критериями исключения послужили тяжелые системные заболевания, инфекционные и аутоиммунные болезни, аномалии развития матки, пороки развития плода, преэклампсия, суб- и декомпенсированная фетоплацентарная недостаточность. Для оценки исходного состояния шейки матки была использована шкала Bishop в модификации экспертов Королевского колледжа акушеров-
гинекологов (Великобритания). В зависимости от балльной оценки мы разделили пациенток на
3 группы: с незрелой шейкой матки (0–4 балла), недостаточно зрелой (5–7 баллов) и зрелой
(8–13 баллов). Эффективность применяемых препаратов и методов оценивали с помощью ряда
разработанных нами критериев: потребность в дополнительных методах индукции, достижение
активной фазы родов, развитие аномалий родовой деятельности (АРД), частота родоразрешения путем операции кесарева сечения.
Среди обследованных беременных преобладали первородящие пациентки – 94 (77%) и лишь 29 (33%) были повторнородящими (паритет родов не более 3).
Из 122 пациенток у 90 (74%) (1-я группа) для подготовки к родам был использован только мифепристон и у 32 (26%) (2-я группа), учитывая недостаточную зрелость родовых путей после преиндукции мифепристоном, проводили следующий этап подготовки шейки матки к родам с помощью
интрацервикального введения геля, содержащего простагландин (динопростон 0,5 мг) или родовозбуждение с помощью амниотомии. Статистическая оценка данных проводилась с помощью расчета относительного риска (relative risk, RR) и использования теста Манна-Уитни.
Результаты исследования
Для оценки эффективности мифепристона в подготовке к родам в зависимости от срока беременности мы изучили исходы преиндукции в группах пациенток со сроком до 287 и ≥287 дней (до 41 и ≥41 нед) гестации.
После применения мифепристона с целью преиндукции родов спонтанная регулярная родовая деятельность развилась у 84,2% пациенток в группе женщин со сроком беременности до 287 дней и у 61,4% в сроке ≥287 дней (рис. 1).
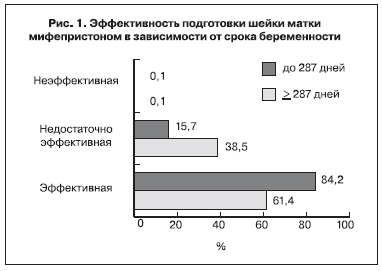
Важным критерием эффективности препаратов, используемых для преиндукции и индукции родов, является не только развитие регулярной родовой деятельности, но и достижение пациентками активной фазы родов без дополнительного применения утеротонических средств. При детальном анализе результатов была обнаружена следующая закономерность: у женщин при сроке беременности ≥41 нед достижение активной фазы происходило реже, однако данное наблюдение
носило характер тенденции (94,7 vs 78,6%, p=0,07).
Сравнительный анализ течения родового акта после преиндукции мифепристоном в зависимости от срока беременности выявил различия в особенностях сократительной активности матки. Аномалии родовой деятельности развились в 18,4% наблюдений у женщин в группе до 41 нед и в 32,1% у пациенток со сроком беременности ≥41 нед. Было обнаружено, что риск развития АРД возрастает в 1,7 раза с увеличением срока гестации, при котором начата преиндукция мифепристоном (RR=1,7, 95% CI 1,1–2,7; p=0,02). Структура АРД включала в себе первичную и вторичную слабость, а также дискоординацию родовой деятельности.
Частота родоразрешения путем операции кесарева сечения не различалась в зависимости от срока беременности, при котором проводили преиндукцию мифепристоном (RR=1).
Следует отметить, что у 15,7% женщин после преиндукции мифепристоном в сроке до 287 дней произошло увеличение балльной оценки шейки матки по шкале Bishop, однако зрелость родовых путей была недостаточной, в связи с чем проводили следующий этап подготовки к родам. В то же время при сроке 41 нед и более необходимость в продолжении преиндукции возникала в 2,5 раза чаще (38,5%) (RR=2,5, 95% CI 1,2–5,1; p=0,015, рис. 1).
После применения стандартной схемы преиндукции мифепристоном (200 мг через 24 ч) частота неэффективности подготовки к родам, выражающаяся в отсутствии изменений зрелости шейки матки, не различалась в зависимости от срока беременности: у 3 (0,1%) пациенток в сроке до 287 дней и у 4 (0,09%) в сроке ≥287 (RR=1) (рис. 1). Они были родоразрешены путем операции кесарева сечения в плановом порядке.
Для решения второй поставленной задачи и определения целесообразности продолжения подготовки к родам при недостаточной эффективности мифепристона был проведен сравнительный анализ исходов преиндукции у 90 пациенток с успешной преиндукцией мифепристоном и 32 женщин, которым после применения мифепристона проводили дальнейшую подготовку шейки матки и/или родовозбуждение.
Было обнаружено, что достижение активной фазы родов произошло у 90% пациенток 1-й группы (после эффективной преиндукции мифепристоном) и у 68,8% – при необходимости продолжения подготовки к родам другими методами (RR=0,7, 95% 0,6–0,94; p=0,03). Также типичным для последней группы женщин явилась высокая частота АРД (34,4 vs 18,9%), которая была в 1,8 раза выше, чем при использовании только мифепристона (p=0,009).
После успешной преиндукции мифепристоном 25,5% женщин были родоразрешены путем операции кесарева сечения, тогда как при продолжении индукции с помощью простагландинов и/или амниотомии частота абдоминального родоразрешения достигала 40,6%. Была выявлена тенденция
к увеличению частоты кесарева сечения в 1,6 раза в ситуациях, когда применение мифепристона
оказалось недостаточно эффективным (р=0,09).
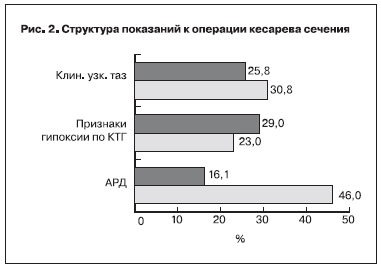
Основными показаниями к операции послужили клинически узкий таз, АРД, признаки гипоксии плода по данным кардиотокографии (КТГ).
Закономерным является то, что во второй группе пациенток одним из ведущих показаний к операции явились аномалии сократительной активности матки, которые в структуре показаний встречались в 3 раза чаще, чем у женщин с эффективной преиндукцией мифепристоном (RR=2,9, 95% CI 1,06–7,7; p=0,038). Различий в частоте родоразрешения путем кесарева сечения в связи с признаками гипоксии плода, по данным КТГ, и формированием клинически узкого таза обнаружено не было (р=0,7 и 0,6 соответственно) (рис. 2).
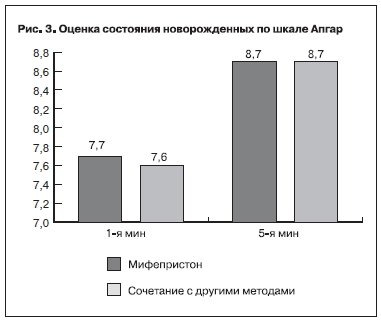
Одним из важнейших показателей не только успешности, но и безопасности мифепристона как метода пре/индукции является состояние новорожденных после индуцированных родов. Все дети родились живыми, в удовлетворительном состоянии. Средняя оценка состояния новорожденных по шкале Апгар на 1-й и 5-й мин жизни в обеих группах статистически значимо не отличалась (р=0,8 и 0,4 соответственно) (рис. 3).
Обсуждение
Методы подготовки шейки матки к родам и родовозбуждения являются основными в профилактике осложнений переношенной беременности. Проблема перенашивания беременности до настоящего времени является крайне актуальной, что требует постоянного совершенствования подходов к ведению данной группы пациенток.
Мифепристон является одним из высокоэффективных и безопасных препаратов для преиндукции родов, в том числе у женщин с тенденцией к перенашиванию беременности. D. Gallot и соавт.[7] продемонстрировали, что более чем у 50% пациенток при сроке беременности 41 нед и более препарат был успешен в индукции родов. Однако имеются данные, свидетельствующие о том, что
эффективность мифепристона в доношенном сроке достигает 80–90% [1, 2]. Вышеизложенное
позволило предположить, что успешность применения данного препарата изменяется с увеличением срока беременности. Следовательно, определение срока беременности, при котором мифепристон является максимально эффективным, позволяет улучшить исходы подготовки к родам у пациенток с перенашиванием беременности.
Результаты данного исследования продемонстрировали, что назначение мифепристона в сроке
беременности 287 дней и более сопровождается снижением эффективности мифепристона в
2,5 раза (р=0,015), более низкой частотой достижения активной фазы родов пациентками (р=0,07)
и увеличением частоты развития аномалий сократительной активности матки в 1,7 раза (р=0,02).
Возможно, это связано с изменениями рецепторного аппарата матки, происходящими с увеличением срока беременности и невосприимчивостью к воздействию антигестагена, а также особенностями цитокинового статуса, возникающими с 41-й нед гестации как в периферической крови [3], так и на местном уровне в шейке матки [9]. Учитывая снижение эффективности мифепристона при сроке беременности ≥287 дней, а также среднее время получения эффекта после приема первой дозы данного препарата, составляющее от 24 до 48 ч, целесообразным является проведение преиндукции мифепристоном в сроке 40 нед 4 дня – 40 нед 5 дней. Таким образом, можно рассчитывать на положительный эффект преиндукции к сроку беременности 41 нед. Учитывая данные о том, что индукция родов по сравнению с выжидательной тактикой в данном гестационном сроке приводит к снижению частоты материнских и перинатальных осложнений (травм промежности, оперативного родоразрешения, дистоции плечиков, мекониальной аспирации) [5], мы считаем срок беременности 40 нед 4 дня – 40 нед 5 дней оптимальным для проведения подготовки к родам мифепристоном.
Как показали полученные результаты, при неэффективности мифепристона для подготовки к родам продолжение индукции другими препаратами также имеет мало шансов на успех. Этот факт заслуживает особого внимания, так как может явиться основополагающим в определении тактики ведения пациенток после неуспешной первоначальной преиндукции мифепристоном.
Было обнаружено, что у данной категории пациенток происходит прогрессивное снижение эффективности дальнейшей подготовки к родам. Типичной особенностью явилось двукратное увеличение случаев АРД (р=0,009), которые вносят существенный вклад в повышение частоты оперативного родоразрешения, риск которого возрастает в 1,6 раза (р=0,07). В то же время число
пациенток, родоразрешенных через естественные родовые пути при многоэтапной индукции, составило около 60%. И мы не отметили увеличения частоты гипоксии плода и различий в состоянии
новорожденных в изучаемых группах.
Таким образом, на основании проведенного исследования не следует считать последующую после применения мифепристона преиндукцию неэффективной. Однако при принятии решения о продолжении подготовки к родам следует учитывать увеличение риска возможных осложнений и абдоминального родоразрешения, а также рассматривать данный вопрос индивидуально в конкретной клинической ситуации.
Выводы
1. Оптимальный срок беременности, при котором преиндукция мифепристоном является максимально эффективной 40 нед 4 дня – 40 нед 5 дней.
2. Продолжение подготовки к родам при недостаточной эффективности мифепристона является целесообразным в определенных клинических ситуациях, однако следует учитывать снижение эффективности применяемых методов и повышенный риск родоразрешения путем операции кесарева сечения.



