Ультразвуковая диагностика открыла новые возможности в обследовании нервной системы плода человека до рождения и на современном этапе является важнейшим методом пренатальной диагностики. Исключительная ценность ультразвукового метода состоит в возможности прижизненного наблюдения за формированием структур ЦНС у эмбриона и плода человека [1, 4].
Живая анатомия мозга, наблюдаемая в режиме реального времени, доступная качественной
и количественной оценке, во многом дополнила фундаментальные представления о развитии отдельных структур мозга и открыла новые клинические перспективы [1–3, 5].
Основой для выявления разнообразных патологических состояний ЦНС является нормальная
ультразвуковая картина, которая имеет достоверные различия в зависимости от гестационного
возраста. Однако следует учитывать ограничения в качестве получаемой информации в каждом конкретном случае. Артефакты и аппаратные недостатки в визуализации, а также индивидуальные
особенности (положение плода в матке, маловодие, наличие или отсутствие ликвора) способны
затруднять получение клинической информации. Результаты получаемых изображений при использовании двухмерного ультразвука страдают из-за известной доли субъективизма – индивидуальной интерпретации несохраненных изображений.
Двухмерная эхография характеризуется невозможностью сохранения объективных визуальных
данных для последующего анализа после исследования. Крайне важно отметить, что, с одной
стороны, в I триместре беременности обнаружение грубых пороков ЦНС может явиться показанием для прерывания беременности, с другой стороны, патоморфологическая верификация ультразвукового заключения в большинстве случаев в I триместре невозможна. Ультразвуковое заключение часто является единственным основанием для радикального изменения тактики ведения беременности. Клиническое использование нового 3D/4D-оборудования в последнее десятилетие демонстрирует новые подходы в эхографической диагностике. В отечественной литературе отсутствуют исследования, посвященные использованию 3D/4D- ультразвука для оценки развития мозга плода в I триместре беременности.
Целью настоящего исследования явилось изучение возможностей современной 3D/4D-эхографии
в исследовании нормально развивающихся структур мозга эмбриона и плода в I триместре беременности.
Материал и методы исследованияŠ „ ‰
Материалом послужил опыт использования трансабдоминальной и трансвагинальной 3D/4D-эхографии у 114 беременных при сроках гестации 5–14 нед. Копчикотеменной размер (КТР) эмбрионов и плодов варьировал от 3 до 75 мм. Все женщины родили здоровых новорожденных с оценкой по шкале Апгар 8–9 баллов, со средней массой тела от 3150 до 3890 г. Во всех случаях не отмечены неврологические отклонения у родившихся детей. Исследования проведены на приборах фирмы МЕДИСОН (Корея), оснащенных функциями 3D/4D и пакетами программного обеспечения для динамического и статического анализа объемных изображений. Общее время обследования плода хронометрировалось и составляло от 1 до 7 мин (без анализа, в режиме обработки уже полученных изображений). Во всех случаях произведено стандартное двухмерное исследование, а время, затраченное на него, включено в общее время обследования. При сканированиях были использованы 4 основные функции 3D/4D-эхографии: поверхностный режим, мультиплановый, мультиплоскостной, объемный негативный, а также их сочетание.
†‹ ‰Œ
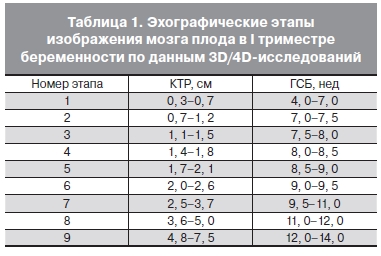
Качественные изменения в изображении отдельных структур мозга в I триместре беременности позволили выделить 9 этапов в его онтогенетическом развитии, которые могут быть определены эхографически. Отдельный этап характеризовался: 1) увеличением количества определяемых структур мозга; 2) возможностью их эхографического выявления; 3) изменением топографии, формы, размеров и эхогенности структур. Каждый последующий этап сопровождается увеличением КТР и гестационного срока беременности (ГСБ) (табл. 1).
Результаты исследования и обсуждение
Исследование показало, что использование 3D/4D-эхографии позволяет визуализировать мозговые
структуры независимо от расположения эмбриона в полости матки. Только единственное сканирова-
ние часто позволяло визуализировать большинство структур ЦНС плода в 3 взаимно перпендикулярных плоскостях с минимальными артефактами при последующем виртуальном анализе (рис. 1, см. на вклейке).
Возможности 3D/4D-визуализации отдельных мозговых структур в I триместре беременности представлены в табл. 2.
При использовании 3D/4D-технологий в обследовании эмбрионов и плодов в I триместре отмечены
выраженные изменения в топографии, пропорциях и изображениях всех отделов мозга (см. рис. 1
на вклейке).
Дифференцировать отдельные мозговые структуры на 1-м эхографическом этапе оказалось
невозможно даже при использовании объемных технологий.
На 2-м этапе во всех наблюдениях определялся головной конец эмбриона благодаря выявлению
полости заднего мозга. С помощью 3D- программы расчета объемов, встроенной в прибор, произведено определение объема полости заднего мозга (ПЗМ) у эмбрионов на 2–6-м этапах. Средний объем ПЗМ на 2-м этапе составил 2,24 мм3, на 3-м этапе – 9,3 мм3, на 4-м этапе – 34,2 мм3, на 5-м этапе – 45,5 мм3, на 6-м этапе – 48,3 мм3. В наших исследованиях ПЗМ после 6-го этапа не определялась как кистозная структура из-за развивающихся структур задней черепной ямки. Полученные результаты продемонстрировали выраженное увеличение объема ПЗМ со 2-го по 4-й эхографический этап. На 5-м и 6-м этапах существенный рост объема нами не отмечен.
При обследованиях на 2–9-м этапах (рис. 2, см. на вклейке) зафиксированы изменения в изгибах мозга (с использованием программы 3D XI, встроенной в прибор), а также установлены топографические взаимоотношения конечного мозга, лица эмбриона и сердечно-печеночного выступа, этапы визуальной доступности новых структур ЦНС (табл. 3).
Таблица 2. Возможности 3D/4D-визуализации структур мозга эмбриона и плода на различных эхографических этапах в I триместре беременности.
Таблица 3. Особенности топографии головки, частей головного мозга и лица у эмбриона и плода в I триместре беременности по данным 4D/4D-эхографии.
В конце 3-го и на протяжении 4-го этапа при горизонтальных сканированиях обычно удавалось визуализировать развитие сосудистых сплетений противоположных боковых желудочков. Из-за
быстрого развития сосудистых сплетений боковых желудочков оказалось возможным различить правую и левую гемисферы конечного мозга.
Определение структур задней черепной ямки на 6–9-м этапах при использовании 3D/4D-сканирований не вызывало затруднений, и большая цистерна выявлялась всегда в виде гипоэхогенного продольного тяжа между мозжечком и внутренней поверхностью затылочной кости (ее нижняя часть). На 11–14-й неделях гестации при получении множественных срезов с помощью программы 3D XI оказалось возможным определять заднюю поверхность мозжечка (край). Визуализация других мозговых структур (базальных ганглиев, мозжечка, III желудочка) на этих этапах не вызывала затруднений. На 9-м этапе
удалось качественно распознать развивающиеся срединные структуры – червь мозжечка и мозолистое тело (рис.3, см. на вклейке).
Проведенное исследование показало высокую информативность 3D/4D- ультразвука в определении отдельных мозговых структур эмбриона и плода начиная с 7-й недели гестации, что является основой для раннего выявления пороков развития ЦНС. Выявлена корреляционная связь между объемом ПЗМ, рассчитанным с помощью 3D/4D-технологии, и сроком гестации, которые могут быть использованы в качестве эхографического параметра метрической оценки структур мозга в I триместре. Трехмерные файлы, полученные в результате таких сканирований, являются объективными изображениями даже
мелких анатомических объектов. Использование 3D/4D-оборудования в I триместре беременности для исследования плода является новым технологическим этапом в ранней пренатальной диагностике.



