В настоящее время все больший интерес уделяется проблемам оперированной матки. Неуклонно возрастает частота кесаревых сечений, миомэктомий, что неукоснительно приводит к увеличению количества женщин фертильного возраста с послеоперационным рубцом на матке. Данная закономерность обусловливает увеличение частоты отдаленных осложнений, связанных с наличием рубца на матке, которые нередко нарушают качество жизни или создают жизнеугрожающие состояния для пациенток молодого, фертильного, трудоспособного возраста. В частности, это касается такого осложнения, как несостоятельный рубец на матке после операции кесарева сечения, когда в области хирургического вмешательства формируются тяжелые рубцовые изменения с резко выраженным истончением миометрия (менее 3 мм) и углублением (нишей) со стороны полости матки или цервикального канала. К нарушению восстановления миометрия могут приводить разные причины, которые обусловлены как особенностями женского организма, так и техническими моментами операции. Послеродовый эндометрит и внутриматочные вмешательства в течение первого года после кесарева сечения рассматриваются многими авторами как основные причины формирования дефекта в области послеоперационного рубца на матке [1, 2].
Обращаясь немного к терминологии, необходимо отметить, что до настоящего времени нет единого мнения о названии дефекта миометрия в области рубца на матке. В литературе можно встретить такие термины, как локальное истончение миометрия, ниша, истмоцеле, несостоятельный рубец, дивертикул, мешок [3]. Клиновидный дефект стенки матки после кесарева сечения впервые был описан с помощью гистеросальпингографии Poidevin L.O. в 1961 г. [4]. Дефект в области внутреннего контура матки был выявлен у 27 пациенток из 43 через 6 месяцев после кесарева сечения. Автором было отмечено, что обследование в более ранние сроки после кесарева сечения может быть недостаточно информативным в связи с сохраняющимся отеком тканей в зоне рубца. Chen H. et al. в 1990 г. впервые описали при трансвагинальном ультразвуковом исследовании (УЗИ) и допплерометрии область рубца как гипоэхогенную клиновидную зону с относительно более слабой васкуляризацией по сравнению с интактным миометрием нижнего маточного сегмента [5]. Авторами была отмечена тенденция к «сглаживанию» дефекта с течением времени. В дальнейшем Morris H. et al. в 1995 г. впервые подробно описали анатомические и гистологические особенности рубцовых изменений передней стенки и перешейка матки после кесарева сечения [6]. Monteguado A. et al. в 2001 г. впервые назвали нишей дефект рубца в виде углубления миометрия треугольной формы различной протяженности, который при УЗИ визуализируется как анэхогенная зона прерывания контура миометрия [7]. Ofili-Yebovi D. et al. предложили ввести понятие «несостоятельный/неполноценный» рубец на матке [8]. Термин «несостоятельный» рубец на матке встречается во многих зарубежных публикациях [8, 9].
В России наиболее часто патология рубца на матке обозначается как «ниша» и/или «несостоятельный» рубец на матке [10, 11].
В 2016 г. Аракелян А.С. и соавт. опубликовали анализ медицинской документации за 10 лет пациенток с рубцом на матке, обратившихся в ФГБУ «НМИЦ АГП им. академика В.И. Кулакова» Минздрава России. Исследование показало, что термин «несостоятельность» рубца на матке использовался в 80% клинических случаев при УЗИ и магнитно-резонансной томографии (МРТ) [12]. Необходимо отметить, что нередко понятием «несостоятельность рубца» обозначают любые, даже незначительные, признаки истончения миометрия, что не всегда соответствует функциональным нарушениям. По этой причине в недавней публикации Мартынов С.А. и соавт. высказывают мнение, что данный термин не является достаточно информативным в характеристике рубца на матке [3]. Авторы предлагают у пациенток вне беременности для описания рубца на матке после кесарева сечения по данным УЗИ, МРТ, соногистерографии использовать термин «дефект рубца на матке после кесарева сечения».
Несмотря на многочисленные исследования по вопросам оперированной матки, в настоящее время расходятся мнения по критическому пороговому значению толщины миометрия. Ofili-Yebovi D. et al. предложили считать дефект выраженным при соотношении толщины миометрия в области рубца и толщины прилежащего миометрия менее 50% [8]. Vikhareva Osser O. et al. при анализе исходов беременностей у 156 пациенток после кесарева сечения показали увеличение риска разрыва рубца на матке до 42,9% (p=0,47) при наличии большого дефекта стенки миометрия (6 мм и более) и истончении сохраненного миометрия менее 2,5 мм [13]. В 2019 г. были опубликованы результаты консенсуса, согласно которому ниша в области рубца – это углубление не менее 2 мм [14]. В отечественной практике критическим дефектом считается истончение миометрия в области рубца менее 3 мм, которое, как правило, сочетается с нишей или нишами со стороны полости матки. Дополнительными признаками несостоятельности рубца на матке принято считать неровность, прерывистость контуров рубца с наличием в нем значительного количества гиперэхогенных включений (соединительной ткани) и снижение при допплерометрии кровоснабжения миометрия в этой области [10, 15].
В настоящее время для диагностики рубца на матке и оценки его состояния возможны следующие методы: гистерография, трансвагинальное УЗИ, гистеросонография с использованием физиологического раствора или геля в качестве контрастной среды, гистероскопия, МРТ. При сравнении исследования показали разную информативность: небольшие дефекты при трансвагинальном УЗИ выявлены у 37% женщин, при гистерографии – у 58% и при соногистерографии – у 59% пациенток. Большие дефекты (более 5 мм) выявлены при УЗИ у 17%, при гистерографии – у 16% и при соногистерографии – у 37% женщин [9, 16].
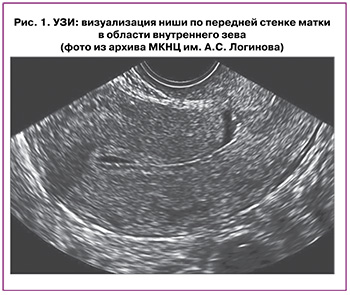
Традиционным диагностическим методом описания рубца на матке является УЗИ, при котором дефект стенки (ниша) на месте ранее выполненного кесарева сечения можно визуализировать в виде гипоэхогенной области в миометрии [17] (рис. 1). Следует отметить, что данный метод является оператор-зависимым: точность его описания зависит от возможностей ультразвукового аппарата и квалификации специалиста. Информативным методом является УЗИ с 3D-реконструкцией ниши, что позволяет измерить глубину ниши, ее ширину у основания и объем, толщину сохраненного миометрия [18, 19].
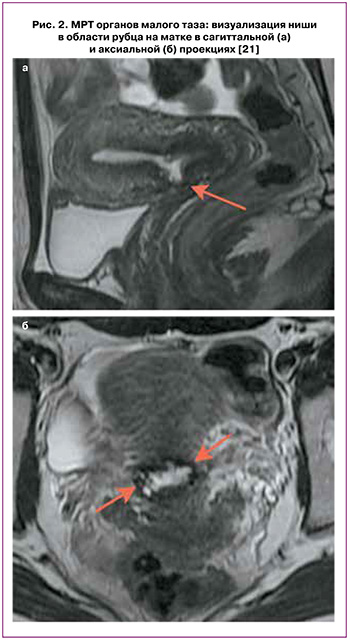
Методом выбора для оценки рубца на матке является МРТ, которая позволяет точно описать все параметры дефекта рубца (рис. 2). Tang X. et al. показали, что точность измерения размеров дефекта рубца значительно лучше при МРТ, чем при эхографическом исследовании (средняя глубина и длина ниши были больше при МРТ, чем при УЗИ); при этом статистической разницы в оценке остаточного миометрия не обнаружено [20].
Гистероскопия как самостоятельный метод диагностики рубца на матке не дает возможности оценить толщину остаточного миометрия; однако данный недостаток исследования устраняется сочетанием гистероскопии с гидросонографией. По мнению Попова А.А. и соавт. [15], а также Пономаревой Ю.Н. и соавт. [21], гистероскопия является наиболее информативным методом диагностики локализации ниши, особенно при ее сочетании с гидросонографией (рис. 3).
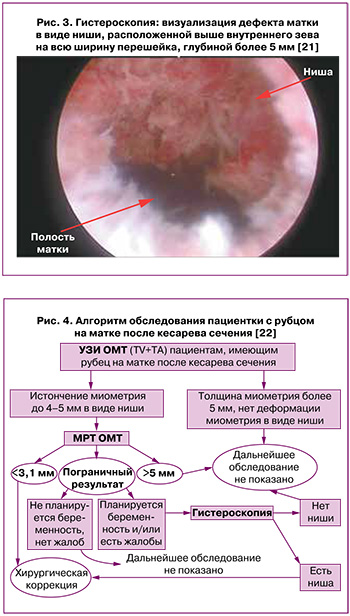
Таким образом, визуализировать область рубца на матке, нишу, можно разными методами. Однако большое значение имеют точность проведенного исследования, качество визуализации и измерения необходимых параметров, что зачастую зависит не только от выбранной методики, но и от опыта исследователя. Для улучшения точности диагностики и определения тактики лечения Беженарь В.Ф. и соавт. предлагают алгоритм обследования пациенток с рубцом на матке (рис. 4), согласно которому необходимо использовать как минимум два диагностических метода (УЗИ+МРТ); а в сложных клинических ситуациях, особенно при значительных расхождениях между методами или при пограничных значениях результатов, выполнять гистероскопию, позволяющую точно визуализировать дефект [22].
Наличие рубца на матке, даже с выраженным дефектом, не всегда приводит к развитию клинических симптомов. Однако нередко дефекты в области рубца негативно влияют на репродуктивную систему женщин: нарушение менструального цикла в виде увеличения длительности менструации и появления постменструальных кровяных выделений; развитие болевого синдрома в виде диспареунии и дисменореи приводит к бесплодию и репродуктивным потерям вследствие нарушения имплантации эмбриона в области дефекта [23– 26]. В литературе сообщения о влиянии дефекта рубца на нарушение менструального цикла встречаются с 1975 г. [27]. Постменструальные кровяные выделения и болевой синдром могут быть обусловлены скоплением менструальной крови в области ниши ввиду механического препятствия оттоку и/или нарушению сократительной функции миометрия [25]. Локальная воспалительная реакция в области ниши, нарушение сократительной способности миометрия, нарушение ангиогенеза, уменьшение плотности мышечной ткани в области рубца, скопление патологической жидкости и/или слизи в месте дефекта – все это также значимые неблагоприятные факторы снижения фертильности [4, 28]. Самым тяжелым репродуктивным осложнением при наличии дефекта рубца на матке является разрыв матки во время беременности и родов, прикрепление и⁄или врастание плаценты в этой области [29]. Разрыв матки во время беременности, по ряду данных, встречается в 1 случае из 280–12 000 родов [29]. В развитых странах сообщается о 1,9–38 случаях разрыва матки на 10 000 родов [30]. При анализе исходов 2 951 297 беременностей частота разрыва оперированной матки составила 0,07%, при отсутствии операций на матке – значительно меньше – 0,012% [31]. Сообщается, что частота разрыва матки по рубцу при последующей беременности варьирует в пределах от 0,8 до 2% [9, 32]. Согласно другому исследованию, наличие хотя бы одного кесарева сечения в анамнезе увеличивает частоту разрыва матки при последующей беременности до 44 случаев на 10 000 родов [30]. Материнская смертность при разрыве матки составляет 0–1,4%, интранатальная гибель плода – около 12% [29].
Выбор лечения данной патологии зависит от выраженности клинических симптомов, репродуктивных планов женщины, характеристики и локализации дефекта миометрия в области рубца.
Принципиально важно определить тактику лечения у пациенток с дефектом рубца на матке, заинтересованных в реализации репродуктивной функции. Выполнение хирургической коррекции на этапе планирования беременности не показано при расположении дефекта рубца ниже внутреннего зева матки на ≥5 мм и отсутствии клинических симптомов. Глубина дефекта в данном случае не имеет значения. Абсолютными показаниями к выполнению операции являются:
- наличие дефекта в области рубца выше внутреннего зева и истончение миометрия менее 3 мм у женщин, планирующих повторную беременность;
- имплантация плодного яйца в области рубца во время предыдущей беременности, независимо от его расположения по отношению к внутреннему зеву [10, 15].
У пациенток, не заинтересованных в реализации репродуктивной функции, при наличии симптомных рубцов на матке (длительные сукровичные выделения из половых путей после менструации, межменструальные кровяные выделения, болевой синдром, диспареуния), значимо нарушающих качество жизни, целесообразно выполнять хирургическое лечение: гистерорезектоскопию под контролем сонографии или реконструкцию рубца на матке. В этой ситуации расположение рубца относительно внутреннего зева не имеет значения. На выбор хирургической тактики может повлиять толщина сохраненного миометрия. Для выполнения гистероскопического доступа достаточная толщина сохраненного миометрия не должна быть меньше 3 мм [33]. Это необходимо для снижения риска перфорации матки и травмы мочевого пузыря. Существуют разные методы выполнения гистероскопической резекции «ниши»: резекция дистального края (ближе к внутреннему зеву) для улучшения оттока менструальной крови [34], резекция верхней и нижней части ниши [35]. С целью уменьшения кровопотери из сосудов ниши резекционный этап может сочетаться с коагуляцией сосудов ниши [35] или с коагуляцией всей поверхности ниши [34].
Проведенные когортные исследования сообщают о положительных результатах гистероскопической резекции ниши в виде улучшения клинической картины: сокращения постменструальных кровяных выделений у 80–90% пациенток и уменьшения болевого синдрома у 97% пациенток [33, 36]. Vervoort A. et al. в рандомизированном исследовании также сообщают об улучшении клинической картины в виде сокращения постменструальных кровяных выделений и уменьшения болевого синдрома при резекции ниши с сохраненным миометрием ≥3 мм [37]. Zhu Q. et al. в проспективном когортном исследовании 208 пациенток с глубиной ниши ≥2 мм и наличием длительных кровяных выделений сообщают о снижении продолжительности постменструальных выделений в среднем с 6 до 1 дня через 3 месяца [38].
Признанной в мировом сообществе методикой реконструкции рубца на матке является метропластика, суть которой заключается в иссечении дефекта и истонченного миометрия в области рубца после кесарева сечения и формировании нового полноценного шва [25, 39]. По мнению Dosedla E., полное иссечение рубца может способствовать увеличению натяжения между проксимальным и дистальным краями миометрия и ухудшить заживление вновь сформированного рубца. В связи с этим существует еще методика реконструкции рубца на матке методом «шейвинга», когда рубцовая ткань «сбривается» с миометрия без вскрытия полости матки [40]. Опубликовано исследование 11 лапароскопических реконструкций рубца на матке по методу «шейвинга», согласно которому клинические симптомы, преимущественно уменьшение постменструальных кровяных выделений, были устранены у 63,6% пациенток. Возможно, данная методика допустима у женщин, уже реализовавших репродуктивную функцию, для которых цель операции – улучшение клинической симптоматики.
Хирургическая коррекция рубца на матке (метропластика) может быть выполнена абдоминальным, эндоскопическим (традиционным лапароскопическим, робот-ассистированным) или влагалищным доступами. Лапаротомный доступ до 2003 г. был основным в хирургической реконструкции рубца на матке. Описан также вагинальный доступ для диссекции области рубца, его иссечения и восстановления целостности миометрия [41, 42].
Активное развитие эндоскопической хирургии привело к тому, что в настоящее время все чаще предпочтения отдаются лапароскопическому или робот-ассистированному доступу. Первая реконструктивно-пластическая коррекция рубца на матке лапароскопическим доступом описана коллективом авторов в 2003 г. [43]. Учитывая небольшую частоту данной патологии в структуре общей заболеваемости женщин и достаточно узконаправленный профиль, можно считать, что к настоящему времени представлено немало публикаций по данной проблематике. Преимущественно представлены клинические наблюдения [39, 44] или описание результатов лапароскопических метропластик у небольших групп пациенток (от 11 до 101) [40, 45].
Наибольшие исследования по лапароскопической метропластике, которые мы встретили при литературном поиске, включают 104 пациентки [45], 101 пациентку [46], 63 пациентки [15] и 57 пациенток [47].
Робот-ассистированный доступ пока мало распространен при выполнении реконструктивно-пластических операций на матке. Возможно, это связано с маршрутизацией пациенток с данной патологией преимущественно в акушерско-гинекологические стационары, достаточно высокой стоимостью роботических операций, ограниченными возможностями по оснащению лечебных учреждений роботическими установками, а также наиболее частым применением робототехники для лечения больных с онкогинекологическими заболеваниями. Описаны немногочисленные клинические наблюдения по хирургической коррекции рубца на матке робот-ассистированным доступом за последние 10 лет [48, 49]. Сообщается об улучшении качества этапов и послеоперационных результатов метропластики с использованием роботической техники. Wang H.F. et al. в 2021 г. опубликовали результаты успешной реконструкции рубца на матке роботическим (n=3) и лапароскопическим (n=17) доступами. Авторами приведены обобщенные результаты без сравнительной оценки лапароскопической и роботической метропластики: сообщается о статистически значимом уменьшении размеров ниши и увеличении остаточной толщины миометрия с 0,41±0,35 до 1,15±0,55 см через 9 месяцев, а также об улучшении клинической симптоматики [50].
Ряд авторов сообщают о сопоставимых результатах реконструкции рубца на матке лапаротомным, лапароскопическим, влагалищным, гистероскопическим методами [40]. По их мнению, выбор доступа зависит от материальной оснащенности лечебного учреждения, предпочтений оперирующего хирурга и возможных пожеланий пациенток. В 2020 г. были представлены результаты крупного метаанализа, в котором оценивались результаты пластики рубца на матке различными доступами по данным 33 оригинальных статей, опубликованных с 1950 по 2018 гг. [19]. Была доказана необходимость именно хирургического вмешательства для коррекции клинических симптомов, ассоциированных с нишей (уменьшение постменструальных кровяных выделений у 80% пациенток). Для выбора доступа к метропластике необходима тщательная предоперационная диагностика рубца на матке с определением толщины сохраненного миометрия. По данным метаанализа, гистероскопический метод коррекции ниши безопасен только при достаточной толщине сохраненного миометрия (более 2,5–3,5 мм); лапароскопический и влагалищный методы целесообразны при истончении миометрия в области рубца менее 2,5 мм или при отсутствии эффективности от ранее выполненной гистероскопической операции. Авторами была подчеркнута недостаточность на данный момент информации по робот-ассистированной коррекции несостоятельного рубца на матке, что, безусловно, делает интересной и ценной каждую публикацию по данной проблеме.
Сообщается, что допустимым вариантом выбора в лечении «симптомных» рубцовых дефектов на матке у пациенток, не планирующих беременность, является медикаментозное лечение: комбинированные оральные контрацептивы, агонисты гонадотропин-рилизинг-гормона, внутриматочные системы (ВМС) с левоноргестрелом. Несмотря на противоречивые данные, использование оральных комбинированных контрацептивов может способствовать сокращению продолжительности постменструальных кровяных выделений [51]. Использование ВМС с левоноргестрелом также может значительно сократить кровяные выделения вплоть до аменореи [52].
Одним из последних крупных исследований в России является работа Курцера М.А. и соавт. [47]. На основании клинического и инструментального обследования авторы предложили шкалу оценки выраженности ниши (таблица).

В зависимости от клинической значимости ниши авторами предложен алгоритм выбора тактики лечения молодых пациенток с рубцом на матке, заинтересованных в реализации репродуктивной функции. Консервативное ведение на прегравидарном этапе допустимо у пациенток с клинически малозначимой нишей. Гистероскопическое ремоделирование краев ниши (резекция дистального края ниши и/или коагуляция шаровым электродом патологических сосудов и эндометриоидных гетеротопий в области дна ниши) возможно у пациенток с умеренно выраженной нишей. Лапароскопическая метропластика целесообразна у больных с критическим уровнем ниши.
Заключение
К сожалению, клинические ситуации, требующие оперативного родоразрешения, будут возникать всегда, и в эпоху возрастания числа вспомогательных репродуктивных технологий, повышения возраста первородящих, увеличения числа больных с гинекологическими и общесоматическими заболеваниями, можно сделать предположение о продолжающемся увеличении количества кесаревых сечений. Таким образом, проблемы оперированной матки будут сохраняться, что требует от врачей первичного амбулаторного профиля более внимательного подхода к пациенткам репродуктивного возраста. Реконструктивная операция на матке позволяет не только улучшить качество жизни женщины и восстановить фертильность, но и самое главное – снизить риски жизнеугрожающих осложнений во время беременности. В литературе приведен сравнительный анализ разных хирургических доступов и техник реконструкции, однако описания репродуктивных исходов после подобных операций практически нет. Можно предположить, что в дальнейшем поиск новых возможностей улучшения этапов реконструктивно-пластических операций на матке, более детальная оценка течения беременности и родов в зависимости от хирургического метода коррекции, более подробная оценка риска возможных осложнений данных операций на большей выборке исследуемых больных позволят оптимизировать тактику наблюдения и лечения пациенток репродуктивного возраста с рубцом на матке.



