Современное абдоминальное акушерство отличается стремлением отечественных акушерских клиник, ведущих специалистов и всего акушерского сообщества в нашей стране создать предпосылки для максимального снижения хирургического риска операции для матери и плода; условной оптимальной регенерации шва на матке, обеспечивающего благоприятное течение последующих беременностей и родов; максимального уменьшения послеоперационных осложнений, особенно септических, и предупреждения экстраординарных осложнений, к которым следует отнести врастание плаценты в рубец на матке при последующей беременности.
Частота абдоминального кесарева сечения (КС) характеризуется прогрессирующим ростом, достигая в России 30–40% и более. Такая практика привела к новым проблемам: увеличивается количество осложнений для матери, высок риск при повторных беременностях с рубцом на матке, появились экстраординарные осложнения, связанные с врастанием плаценты в рубец, формированием несостоятельных рубцов и т.д.
Разумеется, этим не ограничивается круг вопросов, касающихся абдоминального родоразрешения. Последние годы (2019–2020) отмечены появлением методических рекомендаций по КС, которые, без сомнения, следует отнести к одним из наиболее важных практических рекомендаций, касающихся этой ключевой родоразрешающей операции в акушерстве. Это особенно важно, если учесть, что абдоминальное КС в современных условиях не стало операцией в первую очередь полностью безопасной для матери. Причин для этого достаточно много: от постоянного снижения индекса здоровья населения и роста многочисленных заболеваний экстрагенитальной локализации, а иногда и сочетанных хронических и декомпенсированных, до сложностей, обусловленных малой эффективностью антибактериальных средств, включая антибиотики, а также и других, не менее важных, проблем.
В этой ситуации возникает очевидный вопрос о возможностях и правомерности использования в наиболее сложных клинических ситуациях экстраперитонеального КС (ЭПКС). И здесь мы с сожалением вынуждены констатировать, что за последние 20 лет методику ЭПКС как метода родоразрешения мы медленно, но упорно теряли. Причина в этом видится одна – ЭПКС в России всегда и справедливо относилось к наиболее сложным акушерским операциям, требующим высокой хирургической подготовки и квалификации. Одновременно с этим бурный рост абдоминального КС поставил ЭПКС, по существу, вне закона, прежде всего потому, что в России не осталось практикующих акушеров, владеющих техникой и возможностями выполнения этой операции. Итог очевиден – ЭПКС как метод хирургического абдоминального родоразрешения отсутствует в основополагающих монографиях, таких как «Национальное руководство по акушерству», во всех учебниках, изданиях для медицинских вузов и, наконец, в уже упоминавшемся методическом руководстве Министерства здравоохранения Российской Федерации, которое готовится к изданию.
В данной статье нам хотелось бы вернуться к тому, что, на наш взгляд, еще не утеряно – а именно реанимировать и восстанавливать гражданство ЭПКС в России. Одновременно мы хотим привести случай родоразрешения ЭПКС в МОНИИАГ в январе 2020 г., представив ряд слайдов с техническим выполнением операции и приемами извлечения плода, сформулировать показания к ЭПКС в современных условиях, обезболиванию и ведению послеоперационного периода. В этой же публикации мы приводим актуальные данные о месте ЭПКС в акушерском сообществе в мире и наше видение по подготовке специалистов акушеров, реально способных выполнять эту родоразрешающую операцию.
Итак, операция, предложенная венским врачом Вильгельмом Латцко (W. Latzko), и его приоритет в практическом использовании ЭПКС в акушерстве, подтвержденный в 1908 г., практически мало изменились за более чем 100 лет использования в акушерстве [1, 2]. Это обстоятельство обусловлено четко продуманным хирургическим подходом и исполнением ЭПКС [3], а те дополнения и усовершенствования, которые за эти годы давались многочисленными акушерами, по существу не изменили главных ее постулатов.
Пожалуй, одной из наиболее интересных модификаций ЭПКС является FAUCS (French Ambulatory Cesarean Section) по имени одного из авторов D. Fauck [4]. Авторы предполагают левосторонний паравезикальный экстраперитонеальный доступ к матке; после извлечения плода – кисетный шов на разрез матки и клей на кожу. Преимущества такого подхода, по мнению авторов, – в минимизации осложнений и возможности выполнения повторных ЭПКС при последующих родах. Причем, повторно прооперированы 380 беременных, у 5 ЭПКС было третьим, у 1 – четвертым. Авторы единодушно отмечают преимущества операции и выделяют основные: 1) не требуется обезболивание; 2) нет риска образования спаек в брюшной полости, не было ни одного случая непроходимости кишечника.
В публикациях американских авторов [5, 6] отмечаются простота ее выполнения, а также отсутствие необходимости в профилактическом назначении антибиотиков и особенно отсутствие пареза и ранения кишечника, хотя общий процент осложнений составил 17% (ранение мочевого пузыря, циститы, эндометрит и т.д.).
В середине 1970-х годов появились работы Е.Н. Морозова (София, Народная Республика Болгария) [7, 8], предложившего свой подход с области правого параметрия. Автор считает, что смещение мочевого пузыря и освобождение нижнего сегмента матки становятся в этом случае еще более удобными и доступными. В России в 1977 и 1979 гг. [9, 10] академики Л.С. Персианинов и Е.А. Чернуха совместно с автором модификации прооперировали 27 пациенток, из которых у 7 (25,9%) произошло вскрытие брюшины, заживление первичным натяжением наступило у 23 пациенток.
В конце 1990-х гг., когда частота КС составляла 12–14%, а в структуре материнской смертности от септических заболеваний на долю перитонита приходилась третья часть, в МОНИИАГ активно начата работа по использованию ЭПКС как метода профилактики инфекционных осложнений, сохранения жизни плода и репродуктивной функции женщин, в первую очередь для улучшения исходов оперативного родоразрешения, проводимого в условиях высокого инфекционного риска за счет усовершенствования хирургической техники ЭПКС. Суть усовершенствования заключалась в двух моментах: 1) для создания максимальной подвижности мочевого пузыря во время его отсепаровки и обнажения нижнего сегмента рассекалась поперечная фасция мочевого пузыря по всей поверхности последнего, что в итоге не увеличивало риск травмы и ранения мочевого пузыря, 2) оптимизировался один из самых сложных этапов – извлечение плода при ЭПКС за счет наложения прямых акушерских щипцов [11].
Всего в МОНИИАГ прооперировано 69 беременных. Все пациентки выписаны на 6–8-е сутки, дополнительно для профилактики воспалительного процесса использовалось аспирационно-промывное дренирование – у 26%. Частота эндометрита составила 4,3%; ранение мочевого пузыря – 4 (5,8%); ранение брюшины пузырно-маточной складки отмечено у 17 (24,6%), последнее не считается тяжелым осложнением и не оказывает влияния на результат операции.
Нельзя не подчеркнуть, что практически все авторы, изучавшие исходы ЭПКС на обширном материале – от 2–3 тысяч операций до нескольких сотен [4, 12, 13], отмечают преимущество данной операции – отсутствие непроходимости кишечника, улучшение условий обезболивания, гладкий послеоперационный период, раннюю активизацию, улучшение условий репродукции и отсутствие бесплодия, благоприятные отдаленные результаты.
И все же следует обратить внимание на то, что за последние годы показания к ЭПКС могут быть и являются в ряде случаев жизненными, чему в огромной степени способствует тяжелая патология желудочно-кишечного тракта, как, например, тяжелый неспецифический язвенный колит и болезнь Крона.
Ниже приводим собственный клинический пример.
Клинический случай
 Пациентка М., 32 лет, была родоразрешена в МОНИИАГ в начале 2020 г. Настоящая беременность пятая, в анамнезе двое срочных неосложненных родов в 2005 и 2007 гг. и два медикаментозных аборта без осложнений. С 24 лет страдает язвенных колитом, в 2014 г. была оперирована по поводу язвенного колита, была произведена колэктомия с резекцией прямой кишки с формированием тонкокишечного резервуара в малом тазу. В 2015 г. было произведено закрытие илеостомы. При настоящей беременности в сроке 19–20 недель произошло обострение парапроктита с формированием частичной несостоятельности кишечного анастомоза и образованием кишечно-влагалищного свища с тонкокишечным резервуаром. При поступлении в стационар для родоразрешения при сроке близко к доношенной беременности на глубине 15 мм от входа во влагалище в области задней стенки влагалища визуализировалось свищевое отверстие диаметром до 0,5 см с каловым отделяемым. По решению консилиума ведущих специалистов института было принято решение о родоразрешении пациентки методом ЭПКС с применением акушерских щипцов.
Пациентка М., 32 лет, была родоразрешена в МОНИИАГ в начале 2020 г. Настоящая беременность пятая, в анамнезе двое срочных неосложненных родов в 2005 и 2007 гг. и два медикаментозных аборта без осложнений. С 24 лет страдает язвенных колитом, в 2014 г. была оперирована по поводу язвенного колита, была произведена колэктомия с резекцией прямой кишки с формированием тонкокишечного резервуара в малом тазу. В 2015 г. было произведено закрытие илеостомы. При настоящей беременности в сроке 19–20 недель произошло обострение парапроктита с формированием частичной несостоятельности кишечного анастомоза и образованием кишечно-влагалищного свища с тонкокишечным резервуаром. При поступлении в стационар для родоразрешения при сроке близко к доношенной беременности на глубине 15 мм от входа во влагалище в области задней стенки влагалища визуализировалось свищевое отверстие диаметром до 0,5 см с каловым отделяемым. По решению консилиума ведущих специалистов института было принято решение о родоразрешении пациентки методом ЭПКС с применением акушерских щипцов.
Пациентка была родоразрешена в плановом порядке.
Диагноз при родоразрешении: беременность 37–38 недель. Головное предлежание. Хронический слипчивый перитонит. Многоэтапное хирургическое лечение язвенного колита с формированием тонкокишечного резервуара в 2014 г. Закрытие илеостомы в 2015 г. Проктит (обострение в настоящую беременность). Частичная несостоятельность анастомоза с формированием кишечно-влагалищного свища. Анемия средней степени. Гипотиреоз, компенсация.
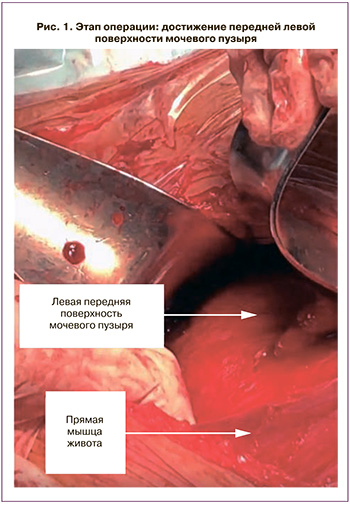
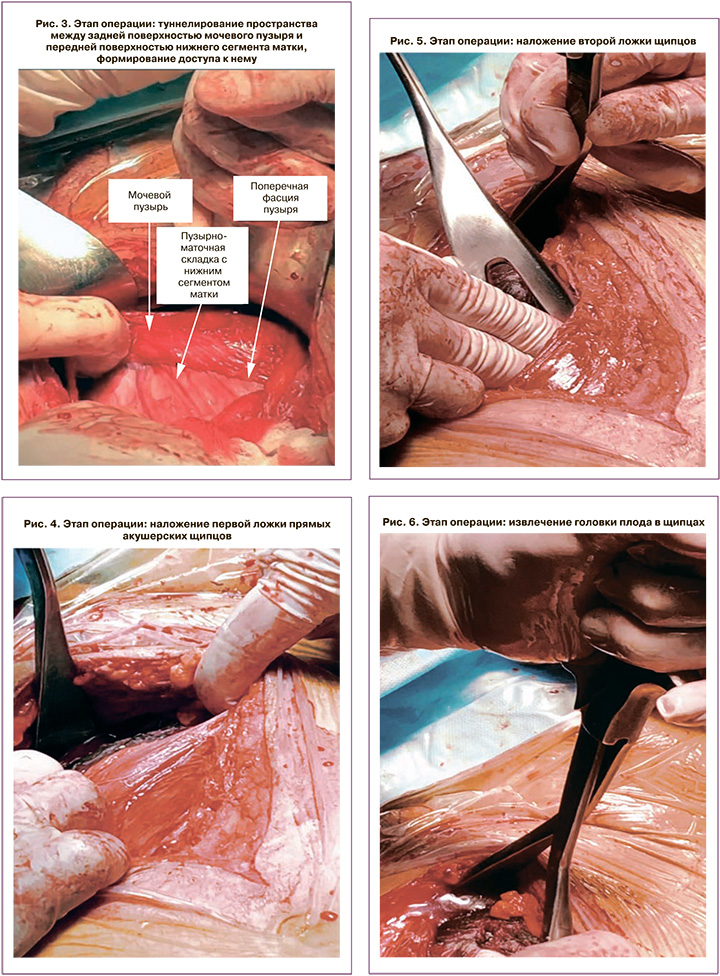
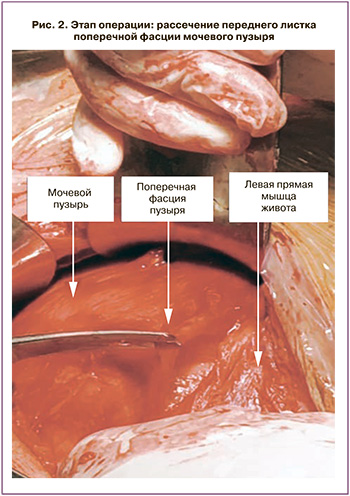 Проведено: повторный нижнесрединный разрез кожи с частичным иссечением кожного рубца. ЭПКС по Латцко в модификации. Дренирование околопузырного пространства слева. Под спинальной анестезией в продольном направлении от лона до пупка произведен разрез кожи с иссечением кожного рубца, далее в продольном направлении рассечен апоневроз прямых мышц. Расслоением пальцами достигнута поверхность мочевого пузыря, вскрыта поперечная фасция мочевого пузыря (рис. 1). Идентифицированы в разрезе: вверху – пузырно-маточная складка, слева – общие подвздошные сосуды, вены варикозно расширены, справа – левая боковая стенка мочевого пузыря, сзади – нижний сегмент матки (рис. 2). Снят зажим с мочевого катетера. Мочевой пузырь отодвинут вправо, пузырно-маточная складка кверху. В нижней трети матки произведен разрез собственной фасции и передней стенки матки в поперечном направлении (рис. 3). Толщина разреза стенки матки 1,5 см. Вскрыт плодный пузырь, излилось 300 мл светлых околоплодных вод. На головку плода наложены ложки прямых щипцов, произведено замыкание замка (рис. 4, 5). За головку и подмышечные впадины без затруднений извлечен живой доношенный мальчик без видимых пороков развития массой 3050,0 г, ростом 50 см с однократным нетугим обвитием пуповины вокруг шеи плода (рис. 6). Оценка состояния по шкале Апгар 8 и 9 баллов. Разрез на матке зашит двумя рядами швов: отдельным мышечно-мышечным нитью викрил №0 и непрерывным швом нитью викрил №0 на собственную фасцию матки. Туалет подбрюшинного пространства. Слева оставлен дренаж в околопузырном пространстве. На мышцы – непрерывный викриловый шов, на апоневроз – отдельные швы этибондом и викрилом через один. На подкожную клетчатку – отдельные швы викрилом, на кожу – непрерывный косметический шов викрилом. Йод. Асептическая наклейка. Кровопотеря 500 мл. Моча по катетеру 150 мл, светлая.
Проведено: повторный нижнесрединный разрез кожи с частичным иссечением кожного рубца. ЭПКС по Латцко в модификации. Дренирование околопузырного пространства слева. Под спинальной анестезией в продольном направлении от лона до пупка произведен разрез кожи с иссечением кожного рубца, далее в продольном направлении рассечен апоневроз прямых мышц. Расслоением пальцами достигнута поверхность мочевого пузыря, вскрыта поперечная фасция мочевого пузыря (рис. 1). Идентифицированы в разрезе: вверху – пузырно-маточная складка, слева – общие подвздошные сосуды, вены варикозно расширены, справа – левая боковая стенка мочевого пузыря, сзади – нижний сегмент матки (рис. 2). Снят зажим с мочевого катетера. Мочевой пузырь отодвинут вправо, пузырно-маточная складка кверху. В нижней трети матки произведен разрез собственной фасции и передней стенки матки в поперечном направлении (рис. 3). Толщина разреза стенки матки 1,5 см. Вскрыт плодный пузырь, излилось 300 мл светлых околоплодных вод. На головку плода наложены ложки прямых щипцов, произведено замыкание замка (рис. 4, 5). За головку и подмышечные впадины без затруднений извлечен живой доношенный мальчик без видимых пороков развития массой 3050,0 г, ростом 50 см с однократным нетугим обвитием пуповины вокруг шеи плода (рис. 6). Оценка состояния по шкале Апгар 8 и 9 баллов. Разрез на матке зашит двумя рядами швов: отдельным мышечно-мышечным нитью викрил №0 и непрерывным швом нитью викрил №0 на собственную фасцию матки. Туалет подбрюшинного пространства. Слева оставлен дренаж в околопузырном пространстве. На мышцы – непрерывный викриловый шов, на апоневроз – отдельные швы этибондом и викрилом через один. На подкожную клетчатку – отдельные швы викрилом, на кожу – непрерывный косметический шов викрилом. Йод. Асептическая наклейка. Кровопотеря 500 мл. Моча по катетеру 150 мл, светлая.
За 1 ч до операции внутривенно с целью антибиотикопрофилактики был введен 1,0 г цефотаксима. Через сутки после операции получены результаты посева из цервикального канала (рост Enterobacter aerogenes 104), результаты клинического анализа крови (лейкоциты 12,2×109/л, нейтрофилез, лимфопения), отмечено наличие кишечно-влагалищного свища, сформировавшегося во время беременности, отсутствие чувствительности к цефотаксиму. Учитывая вышеприведенное, с целью профилактики гнойно-септических осложнений решено начать антибактериальную терапию с учетом чувствительности – ципрофлоксацин 200 мг дважды в день, продолжить антикоагулянтную и симптоматическую терапию.
Через сутки после операции были удалены дренаж из околопузырного пространства и мочевой катетер. На 3-и сутки пациентка самостоятельно решила подавить лактацию. Ультразвуковое исследование на 6-е сутки после операции: тело матки размерами 11,0–6,5–11,2 см. Полость матки расширена до 1,6 см гетерогенным содержимым. Толщина миометрия в области шва на матке 1,8 см, без ниш и деформаций. В проекции шва на матке определяется гематома размерами 33–21–42 мм (16,1 см3) в стадии организации. Объемные образования в области яичников не определяются.
В тот же день в удовлетворительном состоянии пациентка была выписана домой под наблюдение акушера-гинеколога и проктолога по месту жительства.
Обсуждение
Имея определенный опыт в производстве ЭПКС в 1988–2020 гг. (более 70 операций), по нашему мнению, наиболее перспективным является следующий доступ.
Производится рассечение кожи, подкожной жировой клетчатки и переднего листка апоневроза прямых мышц живота либо как при доступе по Пфанненштилю, либо как нижнесрединная лапаротомия. Катетер вводят в мочевой пузырь и перекрывают, чтобы в мочевом пузыре была моча (100–150 мл).
Тупо отслаивается задняя поверхность левой прямой мышцы от поперечной фасции, и вниз по поперечной фасции тупым доступом выходят на боковую поверхность мочевого пузыря слева, рассекается передний листок фасции мочевого пузыря. Тупым и острым путем слева от пузыря освобождают место, формируя треугольник, который образован латерально – левый параметрий и его структуры: клетчатка и подвздошные сосуды; медиально – левая поверхность мочевого пузыря отодвигается ретрактором медиально и вниз, обнажая нижний сегмент матки с располагающейся по верхней границе треугольника pl. vesico-uterinae, которая, будучи отсепарирована от нижнего сегмента матки, смещается кверху.
Эта область освобождается от жировой ткани и фасций, в глубине раны видна блестящая собственная фасция матки.
Двумя пальцами тупо проходят под пузырем в правую сторону, разделяя заднюю поверхность мочевого пузыря и переднюю стенку матки, формируя пространство, достаточное для производства острым путем поперечного разреза передней стенки матки, находящегося ниже pl. vesico-uterinaе на 2 см, для извлечения головки плода. Снимают зажим с мочевого катетера.
Целесообразно использование акушерских щипцов, которые легко вводить и размещать на головке, легко замыкать замок и извлекать головку плода, далее извлечение ребенка заканчивают обычными акушерскими приемами.
После опорожнения матки производят зашивание раны двухрядным швом: 1 ряд – мышечно-мышечные швы викрилом №0 без захватывания слизистой оболочки матки, второй ряд – непрерывный шов викрилом №0, который восстанавливает собственную фасцию матки.
Туалет подбрюшинного пространства, смещение на место мочевого пузыря, контроль целостности брюшинной складки (зашивание в случае обнаружения дефекта) и стенки мочевого пузыря, дренирование позадипузырного пространства и левого паравезикального пространства (не обязательно).
Восстановление целостности апоневроза, далеее – сшивание прямых мышц, подкожной клетчатки и кожи, как обычно.
Послеоперационная наклейка.
Дренаж и катетер из мочевого пузыря при гладком послеоперационном течении удаляются через сутки.
В отношении показаний к производству ЭПКС наше мнение следующее.
Длительность родов более 16 ч и длительный безводный промежуток (более 12 ч) при угрозе или начавшемся эндометрите в родах.
Ситуация, когда в родах многократно (более 6 раз) производится влагалищное исследование, имеются воспалительные заболевания вульвы, влагалища и шейки матки.
Жизненными показаниями являются острое либо обострение хронического воспаления органов брюшной полости: холецистит, калькулезный, гангренозный аппендицит, неясный колит, илеит, панкреатит, а также хронические неспецифические заболевания кишечника, язвенный колит, болезнь Крона.
При аллергии на лекарственные препараты – обезболивающие средства и анальгетики – ЭПКС является операцией выбора.
Возможно выполнение элективного вмешательства в интересах пациентки, плода, лечебного учреждения.
Операция ЭПКС технически несколько более сложная, чем традиционное КС, поэтому очень велика роль обучающего врача, чтобы эта операция с самого начала выполнялась методологически правильно. Примеры:
- в работах немецких авторов [12] выражение «von Hand zu Hand», по сути, отражает преемственность в обучении и наставничество;
- приводятся данные о подготовке и обучении ЭПКС хирургов-акушеров, выполнивших впоследствии за 18 лет успешно 3441 операцию;
- в американских публикациях [14] приводится весьма показательное утверждение: «освоение ЭПКС – это часть обучения современного квалифицированного акушера-гинеколога»;
- болгарско-советское сотрудничество [9, 10] в 70-е гг. прошлого века подтверждает, что для освоения сложных хирургических технологий нет препятствий;
- в нашей стране должен не только декларироваться, но, напротив, доминировать собственный подход к подготовке акушеров высокой хирургической квалификации.
Заключение
25 лет отделяет практику традиционного КС и экстраперитонеального. При этом первая операция практикуется очень широко, вторая почти забыта. Эти операции имеют свои собственные показания и противопоказания. В ряде случаев при родоразрешении потенциально и реально инфицированных рожениц, пациенток с выраженной медикаментозной аллергией, больных с поражением органов брюшной полости, неспецифическим язвенным колитом, аппендицитом, холециститом методика ЭПКС предпочтительнее традиционного КС. В современную эпоху больших возможностей медикаментозного лечения и современных технологий особенности хирургической техники ЭПКС могут оказать пациенту не меньшее благо, чем достижения современной медицины.



