Ученые и эксперты в области медицины по синдрому поликистозных яичников (СПКЯ) считают, что название «синдром поликистозных яичников» не отражает всей сложности взаимодействий, характерных для этого синдрома [1–4]. В качестве диагностических критериев помимо хронической ановуляции и гиперандрогении используется морфология яичников, что дает разнообразные проявления СПКЯ. Диагностические критерии СПКЯ были сгруппированы в различные классификации, которые противоречили в течение многих лет. В последнее время наиболее используемой является классификация Роттердама [5–9]. Этой классификации более десяти лет. Основной принцип – это наличие двух критериев из трех (олиго/ановуляция, гиперандрогения и морфология поликистозных яичников). На основании критериев постановки диагноза выделяют четыре фенотипа СПКЯ:
- Фенотип А (классический). Для него характерно наличие гиперандрогении, хронической ановуляции, ультразвуковой поликистозной морфологии яичников.
- Фенотип В (ановуляторный), для которого характерно отсутствие ультразвуковой поликистозной морфологии яичников при наличии гиперандрогении, олигоановуляции.
- Фенотип С (овуляторный), характеризуется гиперандрогенией и ультразвуковой поликистозной морфологией яичников при сохраненном менструальном цикле.
- Фенотип D (неандрогенный), для которого свойственны отсутствие клинической/биохимической гиперандрогении при наличии хронической ановуляции и ультразвуковых признаков поликистозных яичников [10–12].
Однако, принцип постановки диагноза нуждается в обновлении, так как определение биологической гиперандрогении до настоящего времени не решено; критерии, которые применяются для определения олиго/ановуляции, недостаточны, а определение морфологии поликистозных яичников – устарело.
Существуют исследования, которые показывают, что ультразвуковые данные и уровень антимюллерового гормона (AMГ) в сыворотке крови должны быть интегрированы для определения СПКЯ [13, 14].
Показатель AМГ становится отличной альтернативой числу фолликулов и, вероятно, станет маркером СПКЯ [13, 15, 16]. Известно, что AMГ секретируется клетками гранулезы фолликулов яичника. В поликистозных яичниках имеется большее количество фолликулов и клеточная масса гранулезы, приводящая к высоким концентрациям AMГ у женщин с СПКЯ. AMГ ингибирует действие фолликулостимулирующего гормона и блокирует активность ароматазы, приводящую к снижению уровней эстрадиола и к предотвращению мультифолликулярного развития, способствуя ановуляторным циклам [13, 17].
Ранняя диагностика СПКЯ играет ключевую роль в устранении симптомов, улучшении качества жизни и выявлении проблем фертильности, а также в долгосрочной перспективе, включая метаболические, сердечно-сосудистые и психосоциальные особенности. Остается актуальным поиск четких, специфических маркеров СПКЯ, позволяющих выявлять заболевание на ранних стадиях его развития.
В связи с вышеизложенным, ранняя диагностика СПКЯ у женщин репродуктивного возраста является актуальной.
Материалы и методы
Исследование проводилось с информированного согласия женщин на базе ГАУЗ КО «Кемеровская городская клиническая поликлиника № 5», г. Кемерово. Исследование одобрено комитетом по этике и доказательности медицинских исследований ФГБОУ ВО КемГМУ Минздрава России, утвержденными Приказом Минздрава России от 19.06.2003 г. № 266.
Дизайн исследования: ретроспективное аналитическое исследование случай-контроль. В исследовании приняли участие 100 пациенток с СПКЯ – основная группа; группу сравнения составили 100 здоровых женщин без СПКЯ. Критерии включения в основную группу: женщины репродуктивного возраста с диагнозом СПКЯ, подписавшие информированное согласие на участие в исследовании. Критерии исключения из основной группы: женщины моложе 18 и старше 35 лет; отсутствие согласия на участие в исследовании, женщины, принимавшие гормональную терапию, комбинированные оральные контрацептивы (КОК). Критерии включения в группу сравнения: здоровые женщины репродуктивного возраста без СПКЯ, не имевшие бесплодия, тяжелых соматических заболеваний, либо соматическая патология находилась в стадии компенсации. Критерии исключения из группы сравнения: женщины моложе 18 и старше 35 лет; женщины репродуктивного возраста, имевшие бесплодие, тяжелую соматическую патологию в стадии декомпенсации, отказ от участия в исследовании, женщины, принимавшие гормональную терапию, КОК.
Диагноз СПКЯ устанавливали на основании критериев клинического протокола «СПКЯ в репродуктивном возрасте. Современные подходы к диагностике и лечению» (Москва, 2015 г.) [5].
Исследованы основные клинико-анамнестические факторы – продолжительность менструального цикла (олиго/аменореи), гормональные показатели овариального резерва и ультразвуковые параметры матки и придатков. Уровень АМГ в сыворотке крови на 2–3-й день менструального цикла определен методом иммуноферментного анализа, набором тест-систем ELISA. Объем яичников и количество фолликулов в срезе исследованы на 3-й день менструального цикла аппаратом «Aloka 630» (Япония) с использованием трансвагинального датчика.
Статистическую обработку полученных результатов производили с использованием пакета прикладных программ StatSoft Statistica 6.1, IBM SPSS Statistics 20.0. Характер распределения данных оценивали с помощью критерия Шапиро–Уилка. Количественные данные представлены центральными тенденциями и рассеянием: среднее арифметическое (M) и стандартное отклонения (SD) в формате М(SD). При распределении признаков, отличающихся от нормального – в виде медианы (Me) и квартилей Q1 и Q3 в формате Me(Q1; Q3).
Сравнение двух независимых групп, имевших нормальное распределение, проводили с помощью t-критерия Стьюдента. В этом случае и при использовании других критериев нулевую гипотезу отвергали при р≤0,05.
С помощью расчета отношения шансов (ОШ) был рассчитан относительный риск (ОР) и выявлены фактор и маркеры прогнозирования развития СПКЯ, которые легли в основу модели диагностики данного синдрома. При ее создании нами был использован метод бинарной логистической регрессии.
Бинарная логистическая регрессия позволяет оценить вероятность наступления события в зависимости от сочетания ряда факторов.
При формировании модели с помощью статистики Вальда осуществлялось ранжирование значимости предикторов. В процессе создания прогностической модели использовалось уравнение регрессии:
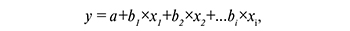
где y – зависимая переменная, принимающая два значения: 0 – нет СПКЯ, 1 – есть СПКЯ; a – константа; bi – коэффициенты регрессии; хi – независимые переменные.
Расчет вероятности диагностики СПКЯ проводили по формуле:

где р – прогностическая вероятность, е – экспонента, приближенное значение которой равно 2,718.
О качестве созданной модели судили при помощи ROC-анализа на основании величины площади под ROC-кривой (AUC, area under curve) – чем больше показатель AUC, тем выше качество созданной модели.
Валидность модели оценивали на основании процента, верно, переклассифицированных случаев и критерия Somers’D. Проверка общей согласованности прогностической модели с реальными данными осуществляли по критерию согласия Хосмера–Лемешова (The Hosmer-Lemeshow Goodness of Fit Test). Помимо указанных статистических показателей для изучения ценности прогностической модели проводили расчет следующих операционных характеристик: чувствительности (Sensitivity, Se), специфичности (Specificity, Sp) и индекса Йодена ((чувствительность + специфичность) – 1). При бинарной классификации расчет чувствительности и специфичности осуществляли на основании таблицы сопряженности (классификационной матрицы).
После выполнения исследования клинико-анамнестических, лабораторных и ультразвуковых маркеров вычисляли коэффициенты регрессии для каждого предиктора.
На основе полученной информационной базы была разработана компьютерная программа с использованием метода логистической регрессии для выделения маркеров, определяющих диагностику СПКЯ у женщин раннего репродуктивного возраста. Компьютерная программа «Клинико-анамнестическая, лабораторная и ультразвуковая диагностика СПКЯ» разработана и зарегистрирована (свидетельство о государственной регистрации программы для ЭВМ № 2019662249, дата государственной регистрации в реестре программ для ЭВМ 19.09.2019 года. Федеральная служба по интеллектуальной собственности, г. Москва).
Результаты и обсуждение
Факторы и маркеры, определяющие диагностику СПКЯ, приведены в табл. 1.
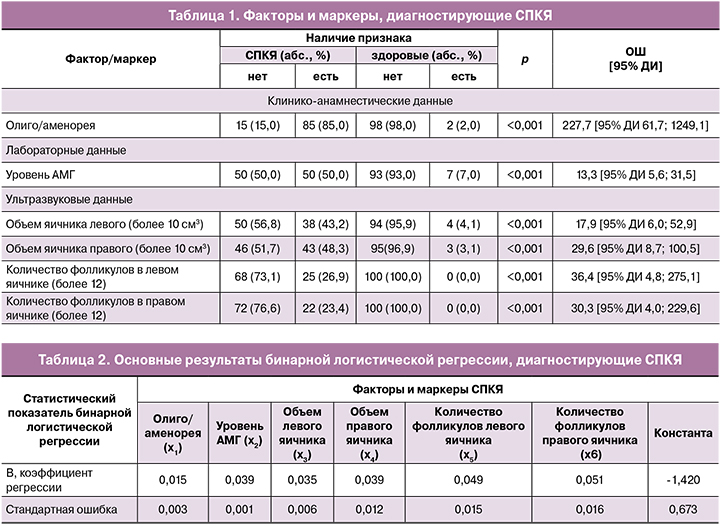
В результате исследования выявлены статистически значимые различия между группами по клинико-анамнестическим факторам, лабораторным и ультразвуковыми показателями. Факторами и маркерами диагностики СПКЯ у женщин репродуктивного возраста являются: олиго/аменорея (ОШ = 227,7 (95% ДИ 61,7; 1249,1)), уровень АМГ (ОШ = 13,3 (95% ДИ 5,6; 31,5)), объем яичника левого (более 10 см3) (ОШ = 17,9 (95% ДИ 6,0; 52,9)), объем яичника правого (более 10 см3) (OШ = 29,6 (95% ДИ 8,7; 100,5)), количество фолликулов в левом яичнике (более 12) (OШ = 36,4 (95% ДИ 4,8; 275,1)); количество фолликулов в правом яичнике (более 12) (OШ = 30,3 (95% ДИ 4,0; 229,6)).
Данные показатели свидетельствуют лишь о вероятности события, поэтому необходима комплексная оценка всех предикторов, включенных в модель.
Для каждого маркера вычислены коэффициенты регрессии, прогнозирующие диагностику СПКЯ, которые представлены в табл. 2.
На основании рассчитанных коэффициентов регрессии определяли прогностическая вероятность диагностики СПКЯ по уравнению:

где p – вероятность диагностики СПКЯ; е – математическая константа 2,72; x1-олиго/аменорея, x2 – уровень АМГ, x3 – объем левого яичника, x4 - объем правого яичника, х5 – количество фолликулов правого яичника, х6- количество фолликулов левого яичника.
 Полученные результаты были подвергнуты ROC-анализу, на основании которого построены ROC-кривые. В разработанной прогностической модели площадь под ROC-кривой составила 0,99 (95% ДИ 0,99; 1,000), что свидетельствует о высокой прогностической способности (рис. 1).
Полученные результаты были подвергнуты ROC-анализу, на основании которого построены ROC-кривые. В разработанной прогностической модели площадь под ROC-кривой составила 0,99 (95% ДИ 0,99; 1,000), что свидетельствует о высокой прогностической способности (рис. 1).
Используя ROC-анализ, был рассчитан индекс Йодена и выбран порог классификации, как для отдельных предикторов, так и для обобщенной модели. Пороги отсечения для значений клинических факторов, лабораторных и ультразвуковых маркеров представлены в табл. 3.
Из приведенной табл. 3 видно, что СПКЯ диагностируется при оптимальных качественных или количественных характеристиках созданной модели, возникает при наличии олиго/аменореи более 38,5 дней, уровне АМГ выше 10,2 нг/мл., количестве фолликулов в левом яичнике – выше 15,0, в правом яичнике – выше 13,0, объеме левого яичника – более 12,7, правого яичника – более 15,3. Данные показатели свидетельствуют о вероятности события, поэтому необходима комплексная оценка всех предикторов, включенных в модель.
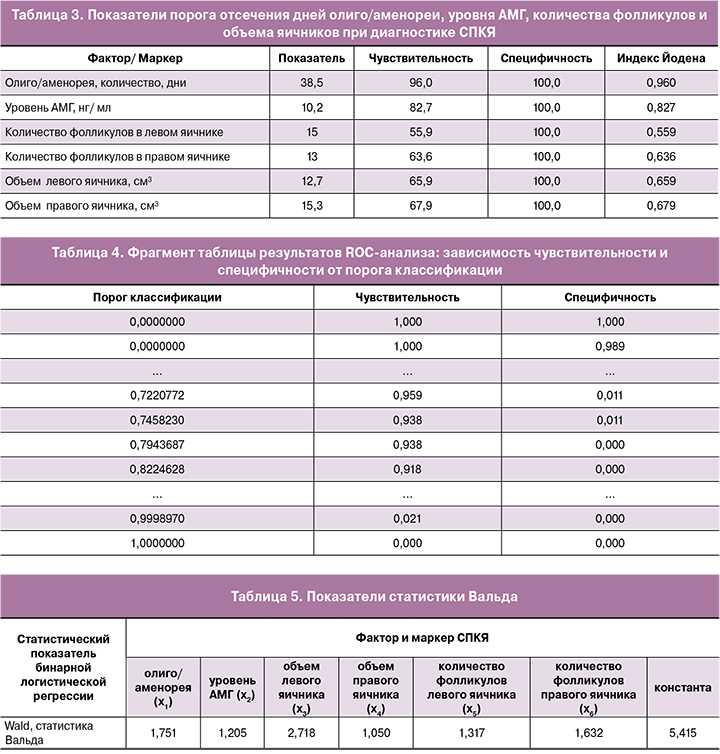
Общий оптимальный порог отсечения в созданной модели при проведении ROC-анализ составил 0,794 (табл. 4).
Процент верной переклассификации (точности модели) составил 98,0 %. Коэффициент Somers’D равен 0,800 (р=0,001). Критерий согласия Хосмера–Лемешова – χ2=1,064, р=0,998. Приведенные показатели демонстрируют высокую валидность модели.
Согласно полученным показателям, диагностика СПКЯ возрастает при увеличении дней олиго/аменореи, повышении уровня АМГ, количества фолликулов и объема яичников.
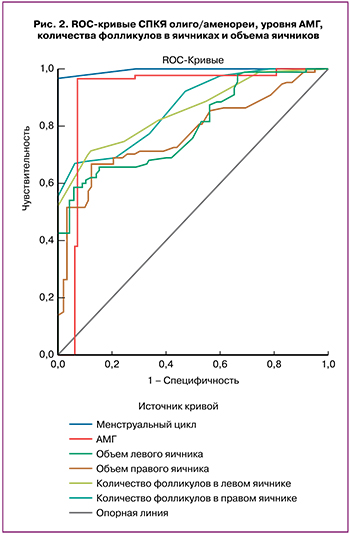 Ранжирование значимости представленных предикторов на основании статистики Вальда продемонстрировало следующие результаты: наиболее значимым является объем правого яичника, затем по значимости следуют показатели уровень АМГ, количество фолликулов в правом яичнике, объем левого яичника, количество фолликулов в левом яичнике (табл. 5).
Ранжирование значимости представленных предикторов на основании статистики Вальда продемонстрировало следующие результаты: наиболее значимым является объем правого яичника, затем по значимости следуют показатели уровень АМГ, количество фолликулов в правом яичнике, объем левого яичника, количество фолликулов в левом яичнике (табл. 5).
Площадь под ROC-кривыми оцениваемых предикторов составила: для олиго/аменореи 0,92 (95% ДИ 0,88; 0,97), для уровня АМГ – 0,91 (95% ДИ 0,86; 0,97), для количества фолликулов в левом яичнике – 0,79 (95% ДИ 0,72; 0,86), для количества фолликулов в правом яичнике – 0,77 (95% ДИ 0,70; 0,84), для объема левого яичника – 0,85 (95% ДИ 0,80; 0,91), для объема правого яичника – 0,86 (95% ДИ 0,81; 0,91) (рис. 2).
Были сформированы диапазоны качественной оценки диагностики СПКЯ. Значения прогностической вероятности диагностики СПКЯ находится в диапазоне от 0 до 1. Если прогностическая вероятность больше 0,794, то вероятность диагностики СПКЯ высокая, если прогностическая вероятность находится в пределах от 0,5 до 0,794 – вероятность диагностики СПКЯ оценивается как средняя, и менее 0,5 – вероятность диагностики СПКЯ оценивается как низкая.
Представленная модель, наряду с существующими методами, позволяет проводить комплексную диагностику СПКЯ.
 Для оптимизации работы практического врача на основе разработанной прогностической модели была создана прикладная программа для ЭВМ «Клинико-анамнестическая, лабораторная и ультразвуковая диагностика СПКЯ». При использовании компьютерной программы «на входе» вводится фамилия, имя, отчество, возраст обследуемой, затем показатели: количество дней олиго/аменореи, уровень АМГ, количество фолликулов в яичниках и объем яичников (рис. 3). После этого на выходе выдается прогностическая вероятность в качественном и количественном эквивалентах, делается заключение о вероятности диагностики СПКЯ. Разработанная программа обладает высокой чувствительностью – 97,9% и специфичностью – 96,6 %. Общая процентная доля корректно предсказанных значений составляет 97,3%.
Для оптимизации работы практического врача на основе разработанной прогностической модели была создана прикладная программа для ЭВМ «Клинико-анамнестическая, лабораторная и ультразвуковая диагностика СПКЯ». При использовании компьютерной программы «на входе» вводится фамилия, имя, отчество, возраст обследуемой, затем показатели: количество дней олиго/аменореи, уровень АМГ, количество фолликулов в яичниках и объем яичников (рис. 3). После этого на выходе выдается прогностическая вероятность в качественном и количественном эквивалентах, делается заключение о вероятности диагностики СПКЯ. Разработанная программа обладает высокой чувствительностью – 97,9% и специфичностью – 96,6 %. Общая процентная доля корректно предсказанных значений составляет 97,3%.
На основании клинических факторов, лабораторных и ультразвуковых маркеров и компьютерной программы диагностики СПКЯ проведен сравнительный анализ их информативности (рис. 4).
Такие факторы, как олиго/аменорея, маркеры уровень АМГ и количество фолликулов в яичниках, обладали высокой чувствительностью (соответственно 97,7%, 87,7%, 100,0%). Наименьшей специфичностью обладал такой маркер, как количество фолликулов в правом яичнике (58,1%).
Программа диагностики СПКЯ «Клинико-анамнестическая, лабораторная и ультразвуковая диагностика СПКЯ», основанная на определении клинико-анамнестических факторов, лабораторных и ультразвуковых маркеров обладает высокой чувствительностью – 97,7% и специфичностью – 87,5 %.
Программа «Клинико-анамнестическая, лабораторная и ультразвуковая диагностика СПКЯ» тестирована на независимой выборке (200 женщин) – 3-я группа. Отбор пациентов проводили среди женщин, обратившихся по поводу олиго/аменореи и бесплодия различного генеза в ГАУЗ Кемеровской области «Клиническая поликлиника № 5, женская консультация № 1».
Медиана возраста независимой выборки составила 31,0 год (Q 26,0; Q 35,0). Олиго/аменорею более 40 дней имели 54,0 % женщин. Медиана уровня АМГ независимой выборки составила 7,4 нг/мл (Q 5,4; Q 15,4). Медиана количества фолликулов в левом яичнике составила 9 (Q4,0;Q12,0). Медиана количества фолликулов в правом яичнике составила 6,0 (Q4,0; Q10,0). Медиана объема левого яичника составила 8,6, см3 (Q 6,1; Q 11,0). Медиана объема правого яичника составила 8,3, см3 (Q5,9; Q10,2). Результаты тестирования программы на независимой выборке приведены в табл. 6.
Чувствительность данного способа диагностики СПКЯ составила 70,9%, а специфичность – 75,7%.
Ниже приведен пример применения программы, демонстрирующий диагностику СПКЯ у гипотетической пациентки с конкретными индивидуальными характеристиками (рис. 5).
У пациентки И., 27 лет был диагностирован СПКЯ с высокой степенью точности. Даны рекомендации по лечению согласно клиническому протоколу.
Заключение
Таким образом, программа диагностики СПКЯ «Клинико-анамнестическая, лабораторная и ультразвуковая диагностика СПКЯ», основанная на определении клинических факторов, лабораторных и ультразвуковых маркеров, может быть рекомендована к рутинному применению для диагностики СПКЯ и более дифференцированного подхода к проведению лечебных мероприятий.
СПКЯ является распространенным женским эндокринным заболеванием, которое до сих пор остается в значительной степени нерешенным с точки зрения этиологии и патогенеза, несмотря на важные достижения в понимании его генетических, эпигенетических или экологических факторов.
Ранняя диагностика и индивидуальный подход к ведению пациенток с СПКЯ является необходимым для возможности подбора лечения, прогнозирования течения заболевания.



