Для оценки состояния парастернальных лимфатических узлов применяются лучевые методы диагностики, такие как рентгеновская компьютерная томография (КТ), магнитно-резонансная томография (МРТ), позитронная эмиссионная томография (ПЭТ) [1–4]. Но большинство перечисленных методов имеют свои ограничения, противопоказания, инвазивны, требуют применения дополнительных контрастных препаратов, и использование их в рутинной практике вне крупных исследовательских центров затруднительно.
Использование ультразвуковой томографии для визуализации парастернального лимфатического коллектора представляло интерес и ранее, однако количество исследований невелико, и большинство из них выполнено около 20 лет назад. [5, 6]. В современной отечественной литературе встречаются единичные работы о применении ультразвукового исследования (УЗИ) для визуализации парастернальных лимфатических узлов.
Цель исследования – улучшение диагностики метастатического поражения парастернальных лимфатических узлов у больных раком молочной железы.
Материалы и методы
За период 2018-19 гг. в ФГБУ «НМИЦ онкологии им. Н.Н.Блохина» обследованы и пролечены 52 пациентки с диагнозом «рак молочной железы» (РМЖ). Средний возраст составил 51 (32–86) год. Критериями включения в исследование явились: центральная или медиальная локализация опухоли, отсутствие какого-либо лечебного воздействия на молочную железу. Всем пациенткам проведено УЗИ молочных желез и регионарных зон, включая парастернальный лимфатический коллектор. Осмотр парастернальной области проводился с первого по четвертое межреберья, вдоль края грудины. При оценке лимфатических узлов учитывалась локализация по межреберьям, размеры лимфатических узлов (продольный, поперечный, передне-задний), дифференциация коркового слоя и ворот лимфатического узла; в режиме цветового допплеровского картирования (ЦДК) оценивали наличие локусов кровотока. Также в исследовании учитывалось определение в опухолевой ткани рецепторов эстрогенов (РЭ) и прогестерона (РП), HER2 и Ki67. У всех больных с выявленными увеличенными лимфатическими узлами проведено исследование морфологического материала, полученного путем тонкоигольной аспирационной биопсии или видеоторакоскопической лимфодиссекции. УЗИ выполняли на аппарате экспертного класса Siemens Acuson S2000, с использованием высокочастотного линейного датчика частотой 4–9 МГц. Статистическая обработка данных выполнена на персональном компьютере с помощью электронных таблиц Microsoft Excel и пакета прикладных программ Statistica for Windows v.7.0, StatSoft Inc. (USA).
Результаты
У 52 осмотренных пациенток у 28 выявлены увеличенные лимфатические узлы. Увеличенные парастернальные лимфатические узлы на стороне поражения выявлены у 19 (37%) пациенток, у 7 (36,8%) пациенток лимфатические узлы визуализировались в двух и более межреберьях (у 5 (26,3%) – в двух межреберьях, у 2 (10,5%) пациенток – в трех межреберьях). В остальных случаях (63,2%) выявленные лимфатические узлы располагались в одном межреберье. Чаще всего увеличенные лимфатические узлы визуализировались в третьем межреберье – 11 (39,3%) случаев, 9 (32,1%) – в первом межреберье, 6 (21,4%) – во втором и в 2 (7,2%) случаях лимфатические узлы визуализировались в четвертом межреберье. При осмотре контрлатеральной стороны увеличенных и патологических измененных лимфатических узлов не выявлено ни в одном наблюдении. Метастазы в парастернальных лимфатических узлах выявлены у 5 (9,6%), а неспецифическая реактивная гиперплазия у 12 (23,1%) из 52 пациенток, включенных в исследование. Всего из 28 выявленных лимфатических узлов выявлено 6 (21%) лимфатических узлов с признаками специфического поражения, остальные 22 (79%) лимфатических узла по результатам морфологического исследования имели признаки неспецифической реактивной гиперплазии. У одной пациентки имелось метастатическое поражение лимфатических узлов сразу в двух межреберьях. При анализе группы со специфическим поражением лимфатических узлов выявлено, что у 2 (40%) пациенток имелось изолированное поражение парастернальных лимфатических узлов, у остальных 3 (60%) отмечалось вовлечение аксиллярной группы лимфатических узлов. У всех 5 (100%) пациенток стадия заболевания была скорректирована в большую сторону (IIIA), за счет поражения парастернального лимфатического коллектора. Не выявлено корреляции между размером опухоли молочной железы и вовлечением в патологический процесс парастернального лимфатического коллектора. При анализе ультразвуковых критериев отмечено, что во всех случаях специфического метастатического поражения лимфатические узлы имели округлую форму, соотношение продольного (L) размера к передне-заднему (T) имело показатель <2, в режиме ЦДК не выявлено особенностей кровоснабжения лимфатических узлов с метастатическим поражением. Во всех случаях специфического поражения отмечено нарушение дифференциации анатомических структур лимфатического узла, отсутствие центрального эхо-комплекса, нарушение дифференцировки и утолщение коркового слоя более 2±0,5 мм.
В подгруппе пациенток, у которых диагностированы лимфатические узлы с признаками реактивной гиперплазии, выявлено, что 14 (63,6%) из них имели плоскую форму, с соотношением L/T>2, а 8 (36,4%) наблюдениях лимфоузлы имели округлую форму – L/T<2. В режиме ЦДК особенностей кровоснабжения гиперплазированных лимфатических узлов не выявлено. У 18 (82%) гиперплазированных лимфатических узлах отмечена сохранность анатомической дифференцировки, тогда как у 4 (18%) лимфатических узлов, как и в случае со специфическим поражением, отмечено нарушение дифференциации коркового слоя и ворот лимфатического узла.
При анализе определения в опухолевой ткани РЭ, РП, HER2, отмечено, что во всех случаях метастатического поражения имел место базальноподобный, тройной негативный подтип РМЖ, РЭ-0,РП-0, HER2-0. У всех больных с метастазами в парастернальных лимфатических узлах Ki67 имел показатель более 80%.
Морфологический материал для оценки состояния лимфатических узлов у 10 (52,6%) пациенток получен при выполнении видеоторакоскопической парастернальной лимфатической диссекции, у 9 (47,4%) пациенток — путем выполнения тонкоигольной аспирационной биопсии под ультразвуковой навигацией. Все 6 (100%) лимфатических узлов с метастатическим поражением выявлены при помощи тонкоигольной аспирационной биопсии. Во время и после проведения процедуры тонкоигольной аспирационной биопсии осложнений (кровотечение, пневмоторакс) не отмечено.
Клиническое наблюдение
Пациентка, 59 лет. При поступлении в стационар жалоб не предъявляла. При проведении по месту жительства плановой маммографии молочных желез выявлено узловое образование левой молочной железы. Направлена в ФГБУ «НМИЦ Онкологии им. Н.Н. Блохина» для дообследования и определения тактики лечения. По данным маммографии, в нижнем внутреннем квадранте определяется гиперденсное образование неправильной формы с нечетким контуром 1,7×1,2×1,3 см, при УЗИ – гипоэхогенное узловое образование неправильной формы с нечеткими контурами 1,3×0,8×0,9 см. Злокачественных кальцинатов нет. В региональных зонах патологически измененных лимфатических узлов не выявлено. При пересмотре готовых гистологических препаратов № 18/34813: инвазивный рак НСТ G3 с выраженной лимфоидной инфильтрацией. Опухоль отрицательна по всем параметрам, по Ki67 – 80%. Тройной негативный рак. С целью дообследования пациентке дополнительно произведено УЗИ парастернальных лимфатических узлов. В парастеранальной области слева, во втором межреберье визуализируется гипоэхогенный лимфатический узел, округлой формы, размером 1,5×1,0×1,9 см, с ровным, четким контуром, структура не сохранена, корковый слой не дифференцируется, при эластографии – жесткой консистенции. В третьем межреберье визуализируется гипоэхогенный лимфатический узел, округлой формы, размером 1,5×1,5×0,9 см, с ровным, четким контуром, структура не сохранена, корковый слой не дифференцируется – жесткой консистенции (рисунок). Под ультразвуковой навигацией произведена тонкоигольная аспирационная биопсия описанных лимфатических узлов. Цитологическое заключение: в полученном материале найденные изменения соответствуют код: 8010/6 Рак, метастатический. Учитывая полученные данные, пациентке выставлена IIIA стадия, T1N2M0. Первым этапом планируется проведение химиотерапии с последующей секторальной мастэктомией и лучевой терапий на оставшуюся молочную железу с захватом парастернальной области.
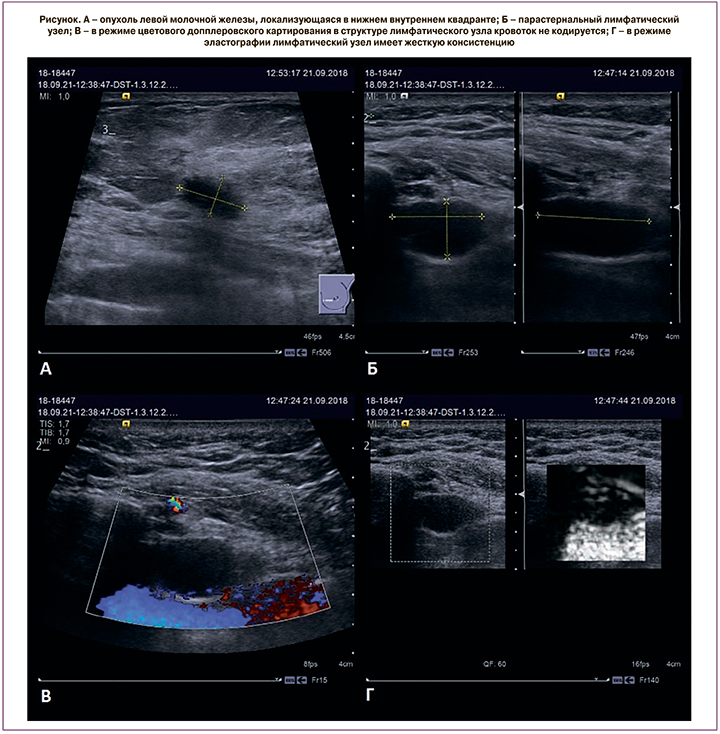
Обсуждение
Ультразвуковая диагностика состояния парастернальных лимфатических узлов может оказать существенное влияние в оценку стадии заболевания, стратификацию риска и, соответственно, радикально изменить подход к лечению пациентов. Согласно действующей седьмой классификации TNM [7], метастазы в парастернальных лимфатических узлах отнесены к уровню N2b, и при их метастатическом поражении клиническая стадия с II переходит в IIIА, вне зависимости от размера опухоли.
По данным различных авторов, частота поражения парастернальных лимфатических узлов колеблется в пределах 10-–30 % [8, 9]
При осмотре регионарных лимфатических узлов В-режим позволяет визуализировать их, произвести оценку размеров и формы, для характеристики которой используется отношение продольного (L) размера к поперечному (T) (L/T), так называемый, индекс округлости. Не вовлеченные в патологический процесс лимфатические узлы, как правило, имеют небольшие размеры и уплощенную, плоскую, вытянутую форму (L/T ≥2), тогда как при патологических процессах лимфатические узлы обычно увеличиваются в размерах и становятся более округлыми с индексом округлости <2 (L/T). Многие исследователи утверждает, что размер и форма лимфатического узла могут быть надежными критериями дифференциации доброкачественной и злокачественной патологии [10, 11]. С другой стороны, как показало исследование, проведенное Аллахвердян Г.С [12], на начальных этапах метастатического поражения (микрометастазы) размеры и форма лимфатических узлов могут существенно не отличаться от нормы. Очевидно, что их состояние нельзя оценивать только по их размерам и форме. Тем не менее, эти показатели являются важными критериями, позволяющими предположить вовлечение исследуемых групп лимфатических узлов в специфический патологический процесс, а уже в процессе проведения лечебных мероприятий оценить динамику и эффективность проводимого лечения.
Заключение
Ультразвуковая диагностика в оценке состояния парастернальных лимфатических узлов может стать полезным инструментом для выявления патологически измененных лимфатических узлов. При подозрении на специфическое поражение парастернального лимфатического коллектора под ультразвуковой навигацией возможно безопасное проведение тонкоигольной аспирационной биопсии, с последующей цитологической оценкой полученного морфологического материала. Применение ультразвуковой диагностики поможет более точно установить стадию заболевания и, соответственно, более тщательно подойти к вопросу о дальнейшей тактике лечения больных РМЖ.



