Сохранение репродуктивного здоровья женщины определено правительством России в качестве приоритетной общегосударственной медико-социальной задачи. Несмотря на широкий и разнообразный арсенал методов контрацепции, проблема непланируемой беременности для россиянок весьма актуальна и далека от решения [1].
Основным методом прерывания беременности в медицинских организациях государственной формы собственности остаются дилатация и кюретаж, которые применяются в 65,1% случаев (2009) [1]. Изменение структуры используемых методов в пользу медикаментозного происходит очень медленно (по данным статистики МЗ РФ в 2012 г. дилатация и кюретаж выполнялась в 60% случаев, медикаментозный аборт – в 8%). Известно, что даже правильно произведенный хирургический аборт представляет риск здоровью женщины [2, 3], в связи с чем экспертами ВОЗ и «Стратегической оценки… в РФ» рекомендовано исключить кюретаж из клинической практики [1].
В схемах медикаментозного прерывания беременности, рекомендуемых ВОЗ [2, 4], используется мифепристон в дозе 200 мг вместо 600 мг, применявшихся ранее. Сведения доказательной медицины свидетельствуют о том, что мифепристон 200 мг по сравнению с 600 мг (в комбинации с мизопростолом) имеет одинаковую эффективность в достижении полного аборта (1,07, 95% ДИ 0,87–1,32) [5, 6]. В региональных клинических протоколах проведения медикаментозного аборта, утвержденных Министром Здравоохранения Забайкальского края 8.10.2012 г., предписана схема, рекомендованная ВОЗ [7, 8].
Цель исследования: провести сравнительную оценку эффективности и осложнений медикаментозного прерывания беременности ранних сроков (до 63 дней аменореи) с использованием 200 и 600 мг мифепристона в комбинации с мизопростолом (400 мкг).
Материал и методы исследования
Для реализации поставленной цели выполнено проспективное когортное исследование, в которое вошли 1728 женщин репродуктивного возраста, отобранные сплошным методом, обратившиеся в женские консультации г. Читы и ООО Медицинский Центр «Здоровье плюс» г. Читы (директор И.А. Белокриницкая) по поводу нежелательной беременности с целью ее прерывания в ранние сроки в период с 2012 по 2013 г. Основными критериями включения в исследование были срок аменореи до 63 дней, считая с первого дня последней менструации, и возраст пациенток 18–35 лет. Перед проведением процедуры медикаментозного аборта всем женщинам выполнено УЗИ для подтверждения факта наличия маточной беременности. Лабораторное исследование перед абортом включало общепринятые методы, регламентированные Приказом МЗ и СР РФ № 434, и включало анализ мазка на степень чистоты влагалищного секрета (микроскопия окрашенных по Граму мазков), анализ крови на RW, гепатиты В и С, ВИЧ, определение группы крови и резус-фактора у первобеременных женщин. Во всех случаях фармакологический аборт выполнен при наличии добровольного информированного согласия пациентки.
 В 1-ю группу вошли 908 женщин, которым беременность была прервана с использованием 3 таблеток (600 мг) мифепристона. Вторую группу составили 820 пациенток, медикаментозный аборт которым выполнен 1 таблеткой (200 мг) мифепристона. Через 24–48 ч после приема таблетки мифепристона пациентки обеих групп получали 400 мкг мизопростола под язык. Контрольное ультразвуковое обследование выполнялось в среднем на 13–14-е сутки после приема мизопростола, в ряде случаев для подтверждения прерывания беременности определяли β-ХГЧ в крови количественным методом.
В 1-ю группу вошли 908 женщин, которым беременность была прервана с использованием 3 таблеток (600 мг) мифепристона. Вторую группу составили 820 пациенток, медикаментозный аборт которым выполнен 1 таблеткой (200 мг) мифепристона. Через 24–48 ч после приема таблетки мифепристона пациентки обеих групп получали 400 мкг мизопростола под язык. Контрольное ультразвуковое обследование выполнялось в среднем на 13–14-е сутки после приема мизопростола, в ряде случаев для подтверждения прерывания беременности определяли β-ХГЧ в крови количественным методом.
При статистической обработке результатов использовали метод описательной статистики с определением среднего арифметического, дисперсии и вычисления 95% доверительного интервала. Достоверность разницы между двумя средними показателями оценивали по критерию Стьюдента (t). Для проверки статистических гипотез о различиях абсолютных и относительных частот, долей и отношений в двух независимых выборках использовался критерий χ2 (при необходимости применялась поправка Йетса). Значения считали статистически достоверными при р≤0,05, при величине χ2>3,84. В обеих клинических группах ретроспективно определялась частота встречаемости изучаемых явлений. Во всех процедурах статистического анализа рассчитывался достигнутый уровень значимости (p), при этом критический уровень значимости в данном исследовании принимался равным 0,05. Относительный риск воздействия оценивали по отношению рисков (ОР). Отношение рисков, равное единице, означало, что риск отсутствует. При ОР>1 имеется повышенный риск, а ОР<1 указывало на пониженный риск. Доверительные интервалы (ДИ), приводимые в работе, строились для доверительной вероятности p=95%.
Результаты исследования и обсуждение
Пациентки обеих клинических групп были сопоставимы по возрасту и паритету. Средний возраст пациенток 1-й группы составил 27,2±3,7 года, 2-й – 29,8±3,5 года. Соответственно средний возраст менархе был 13,2±0,4 и 13,6±0,7 года (12–15 лет); начало половой жизни отмечалось с 17,4±1,5 и 18,2±1,7 года (13–29 лет). Количество беременностей в анамнезе у пациенток 1-й и 2-й групп составило в среднем 2,5±0,9 и 2,7±0,9 (р>0,05). Среднее количество родов было 1,1±0,1 и 1,2±0,1 (р>0,05), медикаментозных абортов 0,06±0,01 и 0,07±0,01 (р>0,05) соответственно. У пациенток сравниваемых групп в анамнезе было равное количество инструментальных абортов –1,0±0,2; мини-абортов – 1,0±0,2; выкидышей в 1-м триместре гестации – по 0,11±0,02.
Срок беременности в обеих клинических группах был также сопоставим и колебался от 4 до 9 недель: до 6 недель (42 дня) – 88% (799/908, рχ2 >0,05) в 1-й группе и 89,63% (735/820) – во 2-й; до 9 недель (63 дня) – 12% (109/908) и 10,37% (85/820, рχ2 >0,05) соответственно.
Начало кровянистых выделений, объем кровопотери, интенсивность болевого синдрома и другие особенности оценивались ретроспективно во время контрольного визита или при внеочередном обращении пациентки в случае возникновения осложнений. Перед проведением медикаментозного аборта все женщины были проинструктированы о возможности и видах побочных эффектов или осложнений. Также им была предоставлена информация о симптомах, требующих срочного обращения к врачу.
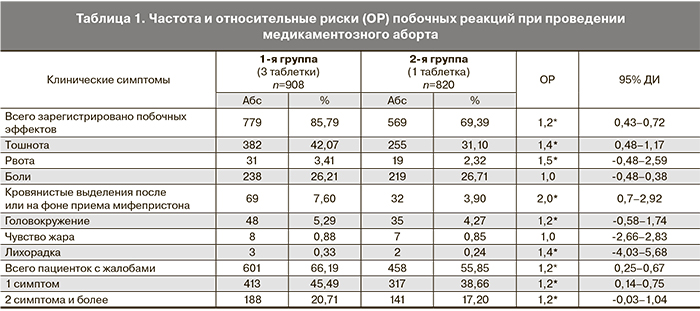
Побочные реакции, возникшие на фоне приема препаратов для прерывания беременности, зарегистрированы в 1,2 раза чаще в 1-й клинической группе (600 мг мифепристона) по сравнению со 2-й (200 мг мифепристона): 66,19% (601/908) и 55,85% (458/820, ОР=1,2, 95% ДИ 0,25–0,67) (табл. 1). Среди побочных реакций в обеих группах наиболее часто отмечалась тошнота. У пациенток, принявших 600 мг мифепристона, частота встречаемости этого клинического симптома была в 1,4 раза больше, чем при 200 мг: 42,07% (382/908) и 31,10% (255/820, ОР=1,4, 95% ДИ 0,48–1,17). На фоне приема 600 мг мифепристона значительно чаще, чем при использовании дозы 200 мг, возникали кровянистые выделения – 7,60% (69/908) против 3,90% (32/820, ОР=2,0, 95% ДИ 0,7–2,92), рвота – 3,41% (31/908) и 2,32% (19/820, ОР=1,5, 95% ДИ -0,48–2,59), головокружение – 5,29% (48/908) и 4,27% (35/820, ОР=1,2, 95% ДИ -0,58–1,74), субфебрильная лихорадка – 0,33% (3/908) и 0,24% (2/820, ОР=1,4, 95% ДИ -4,03–5,68). В сравниваемых группах с одинаковой частотой отмечались интенсивные боли, потребовавшие применения анальгетиков, – 26,21% (238/908) и 26,71% (219/820, ОР=1,0, 95% ДИ -0,48–0,38), и чувство жара – 0,88% (8/908) и 0,85% (7/820, ОР=1,0, 95% ДИ -2,66–2,83) соответственно. Никто из включенных в исследование пациенток не указал на развитие диареи, отмечаемой в качестве возможного побочного эффекта [8]. По одному клиническому симптому зарегистрировано у 45,49% (413/908) пациенток 1-й группы и 38,66% (317/820, ОР=1,2, 95% ДИ 0,14–0,75) во 2-й группе; по два и более – у 20,71% (188/908) и 17,20% (141/820, ОР=1,2, 95% ДИ -0,03–1,04) соответственно.
О наличии побочных эффектов в виде гастроинтестинальных симптомов при производстве медикаментозного аборта свидетельствуют многочисленные сведения научной литературы, указывающей, что вагинальное применение мизопростола существенно снижает частоту тошноты, рвоты, диареи [5, 8, 9].
Экспульсия плодного яйца произошла у 99,34% (902/908) пациенток, принявших 600 мг мифепристона, и 99,88% (819/820) получивших препарат в дозе 200 мг (рχ2>0,05). По данным зарубежных когортных исследований, эффективность медикаментозного аборта в сроки до 9 недель беременности достигает 98% [10–12].
 В зарубежной литературе отмечается, что при увеличении срока беременности до 56–63 дней аменореи при оральном приеме 400 мкг мизопростола происходит некоторое снижение эффективности методики, в связи с чем в настоящее время рекомендуется доза мизопростола 800 мкг вагинально или под язык при сроках более 49 дней аменореи [1].
В зарубежной литературе отмечается, что при увеличении срока беременности до 56–63 дней аменореи при оральном приеме 400 мкг мизопростола происходит некоторое снижение эффективности методики, в связи с чем в настоящее время рекомендуется доза мизопростола 800 мкг вагинально или под язык при сроках более 49 дней аменореи [1].
Однако в нашем исследовании такой зависимости не было выявлено и достигнутый эффект оказался высоким только при изменении орального пути введения препарата на сублингвальный с учетом его фармакокинетики без увеличения дозы, что также совпадает с результатами других современных исследований отечественных [13] и иностранных авторов [14, 15].
Сроки экспульсии плодного яйца в сравниваемых клинических группах не имели статистически значимых отличий (рис. 1). У основной части наблюдаемых женщин аборт произошел в первые сутки после приема мизопростола: у 67,85% (612/902) пациенток 1-й группы и 71,67% (587/819, χ2=1,32, р=0,251) 2-й; на вторые сутки – у 31,26% (288/902) и 27,23% (223/819, χ2=3,37, р=0,066); на третьи сутки – у 0,89% (8/902) и 1,11% (9/819, χ2=3,37, р=0,066).
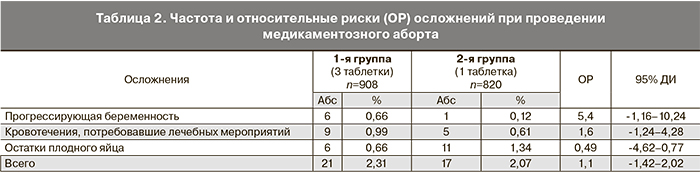
Общая частота и относительный риск осложнений медикаментозного аборта в описываемой когорте пациенток были выше у пациенток, получивших 600 мг мифепристона, чем у тех, кто получил 200 мг: 2,31% (21/908) против 2,07% (17/820, ОР=1,1, 95% ДИ -1,42–2,02) (табл. 2). У женщин 1-й клинической группы в 5,4 раза чаще отмечено прогрессирование беременности – 0,66% (6/908) против 0,12% (1/819, ОР=5,4, 95% ДИ -1,16–10,24). При анализе паритета этих пациенток установлено, что все они имели в анамнезе несостоявшиеся выкидыши в ранние сроки, что является косвенным признаком наличия хронического эндометрита, вероятно, с нарушением рецепции эндометрия [3].
Обильные кровотечения отмечены в 1,6 раза чаще при использовании 600 мг мифепристона 0,99% (9/908) против 0,61% (5/820, ОР=1,6, 95% ДИ -1,24–4,28). Следует отметить, что всем пациенткам, обратившимся за медицинской помощью по месту проведения медикаментозного аборта (4/9 в 1-й группе и 2/5 во 2-й), лечение было начато с медикаментозной терапии (утеротоники и транексамовая кислота), которая оказала эффект в половине случаев (2/4 в 1-й группе и 1/2 во 2-й). Всем пациенткам с обильными кровянистыми выделениями, поступившими в гинекологический стационар, сразу была выполнена инструментальная ревизия полости матки (5/9 в 1-й группе и 3/5 во 2-й).
Согласно сведениям современной литературы кровотечение является наиболее значимым в структуре осложнений медикаментозного аборта [4, 11, 13, 16]. Обильное и длительное кровотечение, приводящее к клинически значимому изменению уровня гемоглобина и/или АД, наблюдается очень редко. Так, при сроках беременности до 63 дней частота кровотечений, требующих гемостатической терапии, составляет 0,33–2,6%, а при сроках беременности до 49 дней – 1,4%. Инструментальная ревизия полости матки для остановки кровотечения выполняется примерно в 1% случаев [17]. Данные о частоте кровотечения, полученные в настоящем исследовании, согласуются с данными литературы.
Остатки плодного яйца диагностированы у 0,66% (6/908) женщин, получивших 600 мг мифепристона, и у 1,34% (11/820, ОР=0,49, 95% ДИ -4,62–0,77) в группе с дозой препарата 200 мг. По поводу данного осложнения всем пациенткам выполнена вакуум-аспирация полости матки. Следует отметить, что у всех этих пациенток имелись указания на хирургические медицинские аборты в анамнезе, при этом 8 из 17 (47,1%) женщин имели по два инструментальных аборта. Наши результаты в этой части исследования в целом совпадают с данными M.F. Reeves и соавт. (2009), которые при анализе исходов медикаментозного прерывания беременности у 1870 женщин отметили, что по данным ультрасонографии кюретаж матки потребовался в 1,6% случаев [18].
По данным зарубежной литературы, в целом частота инструментальной ревизии полости матки и вакуум-аспирации по поводу кровотечений, остатков плодного яйца и прогрессирования беременности после фармакологического аборта составляет 2–5% [8].
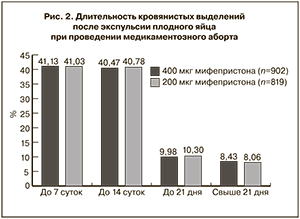
Длительность кровянистых выделений после экспульсии плодного яйца, произошедшей у 902 из 908 пациенток, получивших 600 мг мифепристона, и 819 из 820 женщин, принявшим препарат в дозе 200 мг, не зависела от схемы медикаментозного аборта (рис. 2). У 1-й и 2-й клинических групп умеренные кровянистые выделения до 7 суток отмечены в 41,13% (371/902) и 40,03% (336/819, ОР=1,0, 95% ДИ -0,30–0,32). До 14 суток сохранялись выделения от умеренных до скудных в 40,47% (365/902) и 40,78% (334/819, ОР=0,99, 95% ДИ -0,33–0,29); до 21 дня – в 9,98% (90/902) и 10,13% (83/819, ОР=0,99, 95% ДИ -0,81–0,73); небольшие и мажущие выделения свыше 21 дня – в 8,43% (76/902) и 8,06% (66/819, ОР=0,99, 95% ДИ -0,74–0,98). По данным литературы, сроки кровянистых выделений после свершившегося медикаментозного аборта варьировали в пределах от 9 до 45 дней [19].
Заключение
Уменьшение дозы мифепристона с 600 до 200 мг в комбинации с сублингвальным приемом 400 мкг мизопростола не снижет эффективности медикаментозного аборта при сроках до 63 дней аменореи и не увеличивает количества его осложнений. Наличие хирургических абортов и несостоявшихся выкидышей в анамнезе повышает частоту таких осложнений фармакологического аборта, как прогрессирование беременности и остатки плодного яйца, независимо от дозы вводимого мифепристона.



