Тошнота и рвота беременных (ТРБ) являются наиболее частыми симптомами прогрессирующей гестации и встречаются у 70–80% беременных женщин [1, 2]. И хотя у большинства из них данные проявления ограничиваются I триместром, до 10% пациенток испытывают это состояние длительно, иногда вплоть до родов. При выраженной и продолжительной форме ТРБ может наблюдаться более тяжелое состояние – чрезмерная рвота беременных (ЧРБ), известная как hyperemesis gravidarum, характеризующаяся потерей массы тела более чем на 5%, обезвоживанием, электролитными нарушениями, кетонурией. ЧРБ встречается с частотой 0,3–2,0% и может быть связана с неблагоприятными исходами для матери, плода и потомства [3]. ЧРБ является наиболее распространенным показанием для госпитализации в стационар в первую половину гестации и уступает только преждевременным родам как самой распространенной причине для госпитализации во время беременности [4].
Точная причина ТРБ и ЧРБ неизвестна, хотя отмечается, что в патогенез вовлечены психосоциальные, генетические, гормональные, плацентарные, метаболические и неврологические факторы, нарушение моторики желудочно-кишечного тракта, а также влияние Helicobacter pylori [1].
ТРБ – это клинический диагноз исключения других причин тошноты и рвоты в гестационный период (заболевания желудочно-кишечного тракта (ЖКТ), мочевыделительной и эндокринной систем, неврологические и психические нарушения, гестационные осложнения, воздействие лекарственных и токсических веществ); лабораторные исследования обычно не требуются, кроме случаев ЧРБ.
Зарубежными исследователями были созданы и внедрены в клиническую практику различные системы оценки тяжести тошноты и рвоты: индекс Родеса (Rhodes Index), индекс тяжести тошноты и рвоты при беременности (PUQE) и его модифицированный вариант.
Индекс тошноты, рвоты и рвотных позывов (Rhodes Index of Nausea, Vomiting and Retching, INVR), предложенный Rhodes et al. в 1984 г. для оценки симптомов тошноты и рвоты у пациентов, получавших противоопухолевую химио- или лучевую терапию, включал 8 пунктов и был тогда назван золотым стандартом в определении тяжести этого состояния. Акушеры-гинекологи признали его доступность и полезность также и для анализа ТРБ, хотя указывали на сложность для клинического применения. Поэтому G. Koren et al. (2002) был разработан простой и клинически значимый метод оценки тяжести ежедневных паттернов ТРБ – скрининговая система Pregnancy-Unique Quantification of Emesis and Nausea (PUQE) и упрощена по сравнению с INVR [5]. В 2008 г. PUQE была модифицирована A. Lacasse et al. [6] и в таком виде используется как в медицинской практике, так и при проведении научных исследований.
В основе шкалы PUQE лежит количественная балльная оценка основных симптомов ТРБ: тошноты, рвоты и рвотных позывов. Индекс PUQE представляет собой сумму баллов за ответы на 3 вопроса (таблица).
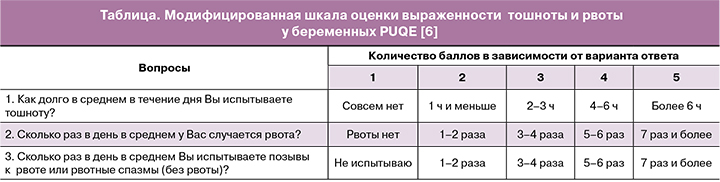
Проявления ТРБ классифицируются как легкие, если сумма баллов PUQE 6 и менее; умеренные – для 7–12 и тяжелые – для 13–15 баллов.
Клиницисты применяют шкалу PUQE как проверенный инструмент для определения тяжести ТРБ – легкой, умеренной или тяжелой, необходимого объема терапии и места ее проведения (амбулаторно или стационарно). Она также может использоваться и для мониторинга состояния пациента при осуществлении лечения [7].
В терапии ТРБ используют фармакологические и нефармакологические методы. Лекарственные препараты последовательно трех линий, применяемые для лечения указанных симптомов в гестационный период, включают пиридоксин (витамин В6), антихолинэргические препараты, антагонисты Н1-, Н2-, дофаминовых и серотониновых рецепторов, глюкокортикоиды. Но, к сожалению, не все из них применимы согласно инструкции к лекарственным препаратам.
Американская коллегия акушеров-гинекологов (ACOG, 2018) подчеркивает, что терапией ТРБ первой линии являются, в основном, немедикаментозные варианты лечения. Помимо рекомендаций по увеличению времени отдыха, устранения различных сенсорных стимулов (запахи, шум, жара, влажность, мерцающие огни), дробному приему пищи с включением небольших перекусов сухими и пресными продуктами с целью профилактики перенаполнения желудка, отказа от острой, жирной и кислой пищи. В качестве немедикаментозной терапии первой линии рекомендуется акупрессура точки Р6 Нэй-гуань (Neiguan) на запястье, а также использование фолиевой кислоты, витамина В6 и имбиря [8].
Среди фармакологических средств наряду с лекарственными препаратами широкое распространение получили средства растительного происхождения [9]. К числу наиболее широко используемых для лечения в период гестации растительных средств относится имбирь (Zingiber officinale Roscoe), который внесен в Государственные фармакопеи многих стран, включая США, Великобританию, Австрию, Швейцарию, Нидерланды, Египет, Индию, Китай, Японию [10]. На российском рынке корень имбиря представлен в составах биологически активных добавок (БАД) к пище и в комплексных лекарственных препаратах импортного производства.
Имбирь, получившее распространение из Юго-Восточной Азии многолетнее травянистое растение, используется в традиционной медицине Китая и Индии уже более 4000 лет. Его лечебные качества описаны Авиценной в «Каноне врачебной науки».
Накопленные результаты многочисленных исследований продемонстрировали, что имбирь обладает множеством биологических свойств, включая антиоксидантную, противовоспалительную, противомикробную, противоопухолевую, гепато- и нейропротекторную, сердечно-сосудистую, респираторную, противокашлевую и отхаркивающую, противодиабетическую, антидепрессивную, анксиолитическую, андрогенную, эстрогенную и противорвотную активность [11–14].
Наиболее широко известным действием корня имбиря является его противорвотный эффект, который обусловлен фенольными фотохимическими соединениями, так называемыми гингеролами, в основном, 6-гингеролом, в меньшей степени – 8-, 10- и 12-гингеролом. Эти вещества воздействуют сразу на 2 пути развития тошноты и рвоты – центральный и периферический. Гингеролы обладают свойствами антагонистов серотониновых 5-гидрокситриптаминовых рецепторов 3-го типа (5-HT3-рецепторов). Считается, что гингеролы помогают улучшить состояние беременной, также стимулируя моторику ЖКТ, выделение слюны, желчи и желудочного секрета, кишечных ферментов за счет активации М3-холинорецепторов дна желудка, ингибирования пресинаптических М1- и М2-холинорецепторов [15].
Отечественные клинические рекомендации по ТРБ до настоящего времени отсутствуют.
Имбирь – единственное немедикаментозное средство, рекомендованное Королевской коллегией акушеров и гинекологов (RCOG, 2016), Обществом акушеров и гинекологов Канады (SOGC, 2016), Американской коллегией акушеров и гинекологов (ACOG, 2018), Обществом акушерской медицины Австралии и Новой Зеландии (SOMANZ, 2019) для лечения ТРБ [8, 16–18].
Ряд зарубежных систематических обзоров, опубликованных в последнее время, продемонстрировали эффективность и безопасность применения Zingiber officinale беременными женщинами при легкой и умеренной ТРБ [9, 19].
В нескольких работах показана безопасность для плода включения экстракта имбиря в терапию ТРБ в I триместре гестации. Исследования на лабораторных животных, клинический опыт применения препарата согласно действующей инструкции не выявил среди достаточного количества наблюдаемых повышения риска возникновения пороков развития у плода или фетотоксического действия [9, 20].
По мнению экспертов, в целом имбирь хорошо переносится беременными женщинами, однако при его систематическом приеме в завышенных дозах изредка возможно развитие побочных эффектов, проявляющиеся слабой изжогой, диареей, раздражением слизистой оболочки рта, которые не требуют медикаментозной коррекции [20]. Во избежание этого рекомендуется принимать препараты на основе имбиря во время еды.
Цель исследования: изучение эффективности применения экстракта имбиря при ТРБ.
Материалы и методы
В период с мая 2019 г. по май 2022 г. на базе клиники «ВитроКлиник» ООО «ВИТРОМЕД» проведено наблюдательное исследование 94 женщин, страдающих ТРБ легкой и средней степени тяжести в период от 6 до 16 недель гестации, и применяющих БАД «Прегинор».
Исследование проведено в соответствии с этическими принципами Хельсинской декларации Всемирной медицинской ассоциации.
Критериями включения в исследование являлись: наличие жалоб на тошноту и/или рвоту, беременность сроком от 6 до 16 недель при первом обращении, наличие письменного информированного согласия пациентки на участие в исследовании.
К критериям невключения в исследование относили: наличие сопутствующих экстрагенитальных заболеваний и/или использование медикаментов, сопровождающихся тошнотой и/или рвотой.
Критерии выхода из исследования: необходимость госпитализации вследствие развития ЧРБ, аллергические реакции на компоненты используемого комплекса, желание пациентки завершить участие в исследовании.
Протокол исследования одобрен Этическим комитетом при медицинском институте ФГБОУ ВО «ТулГУ».
Все пациентки, включенные в исследование, были обследованы согласно приказам МЗ РФ от 01.11.2012 № 574н (с 01.01.2021 утратил силу) и от 20.10.2020 № 1130н.
Для оценки тяжести симптомов ТРБ использовалась разработанная анкета, включившая в себя PUQE, а также ряд вопросов о качестве жизни пациентки (социально-экономический статус, привычки, образ жизни) из шкалы «Профиль воздействия болезни» (Sickness Impact Profile, SIP).
Опрос проводился трижды: на врачебном приеме до начала курса применения комплекса «Прегинор», на повторном приеме на 4–5-й день применения комплекса и по окончании курса.
При легкой степени рвоты пациентки принимали комплекс «Прегинор» по 1 капсуле внутрь во время еды 1 раз в сутки в течение 7–10 дней.
При средней степени рвоты пациентки принимали по 1 капсуле комплекса «Прегинор» внутрь 1 раз в сутки в течение 7 дней. При сохранении рвоты и тошноты беременные принимали по 1 капсуле комплекса внутрь 2 раза в сутки в течение 5–7 дней. При улучшении состояния (уменьшение тошноты и рвоты) пациентки переходили на 1 капсулу в сутки в течение последующих 7 дней. При отсутствии положительной динамики продолжали прием по 1 капсуле внутрь 2 раза в сутки в течение последующих 7 дней.
Результаты и обсуждение
За исследуемый период в Клинику «ВитроКлиник» ООО «ВИТРОМЕД» по поводу ведения беременности первично обратилось 169 женщин в сроке гестации от 6 до 16 недель. Из них 125 пациенток предъявляли жалобы на тошноту и/или рвоту различной интенсивности. При обследовании данной группы беременных у 6 выявлены заболевания ЖКТ, проявлявшиеся, в том числе, вышеуказанными жалобами. У остальных 119/169 (70,4%) женщин жалобы были нами связаны с ТРБ. Этими пациентками был начат прием комплекса «Прегинор» по 1 капсуле внутрь во время еды 1 раз в сутки в течение 7–10 дней. 94 женщины полностью завершили клиническое исследование.
Средний возраст пациенток составил 34,2 (5,1) года (от 24 лет до 51 года), средняя продолжительность беременности на начало исследования – 9,5 (2,1) недели. 63/94 (67,0%) из них имели высшее образование. 64/94 (68,1%) работали, 2/94 (2,1%) учились. Большинство женщин – 81/94 (86,2%) – на момент наступления беременности состояло в браке.
72/94 (76,6%) женщин, включенных в исследование, имели те или иные хронические соматические заболевания, в том числе, у 9/94 (9,6%) был выявлен избыточный вес, а у 8/94 (8,5%) – ожирение различной степени.
Согласно данным работ, в группу риска по ТРБ входят женщины молодого возраста, с многоплодной беременностью, женщины, беременные плодом женского пола, страдающие мигренью, синдромом «морской болезни», с личным или семейным анамнезом ТРБ [21–24]. Среди повторнобеременных участниц исследования у 28/39 (71,8%) в анамнезе также уже отмечалась ТРБ.
В нашей работе не наблюдалось различий в частоте ТРБ у 60/94 (63,8%) женщин с беременностью, наступившей в результате ВРТ, по сравнению этого показателя при спонтанной беременности. К аналогичному выводу пришли шведские исследователи под руководством F. Bazargani (2021), также продемонстрировавшие отсутствие связи между ЭКО и ТРБ [25].
82/94 (87,2%) респонденток указали, что проводили профилактические мероприятия, включая прием фолиевой кислоты и витамина B6, в рамках прегравидарной подготовки перед настоящей беременностью. По данным ряда исследователей, женщины, принимавшие пренатально поливитамины, реже нуждались в медицинской помощи при тошноте и рвоте в гестационный период, что обусловлено общей оптимизацией питания и увеличением уровня пиридоксина в организме [8, 26, 27].
Для 55/94 (58,5%) женщин данная беременность была первой.
В исследованиях показано, что курильщики имеют меньше шансов иметь ТРБ [8, 28]. В нашей работе 2/94 (2,1%) пациентки сообщили, что они продолжают курить во время беременности.
Степень ТРБ по шкале PUQE оказывает существенное влияние на различные аспекты жизни женщин, включая готовность забеременеть повторно [8, 29].
40/64 (62,5%) пациенток, принявших участие в исследовании, отметили значительное снижение трудоспособности, связанное с тошнотой и рвотой.
По данным нашего опроса, даже легкая ТРБ оказывает отрицательное влияние на выполнение рутинной работы по дому и семейные отношения: 81/94 (86,2%) беременных сообщили о выраженном негативном влиянии ТРБ на возможность вести привычную социальную жизнь, 50/81 (61,7%) – о неблагоприятном влиянии на их отношения с партнерами, 17/30 (56,7%) – о значительных трудностях по уходу за детьми. Аналогичные данные по оценке качества жизни при тошноте и рвоте в период гестации были получены и другими авторами [30].
Часть женщин испытывают значительное психологические проблемы, вызванные выраженной ТРБ, что связано с повышенной частотой депрессии, снижением вероятности повторного зачатия, а также с принятием решения о прерывании беременности. По данным ряда исследователей, у пациенток с незначительно выраженными симптомами ТРБ те же психосоциальные проблемы также приводили к более высокому уровню невроза, оцененного по шкале депрессии и тревожности [31]. Согласно S.I. Iliadis et al. (2018), женщины с длительной тошнотой имеют повышенный риск развития депрессивных симптомов через 6 недель после родов, независимо от наличия депрессии в анамнезе [32].
В нашем исследовании 60/94 (63,8%) опрошенных указали на ощущения подавленного настроения или депрессии в связи с ТРБ.
Беременность у 60/94 (63,8%) пациенток, участвовавших в нашем исследовании, наступила в результате вспомогательных репродуктивных технологий (что соответствовало профилю клиники) и была очень желанной. Только 3/94 (3,2%) респонденток и лишь со спонтанной гестацией высказали готовность прервать ее из-за тяжести своего состояния. Однако 27/94 (28,7%) обследованных высказали сомнение в планировании последующей беременности из-за ТРБ в период данной гестации.
По данным M.M.H.J. van Gelder et al. (2021), женщины с ТРБ в первую беременность, реже планировали последующую по сравнению с женщинами без ТРБ в анамнезе [33].
J.A. Smith et al. (2022) рекомендуют пациентам с тошнотой попробовать употреблять продукты, содержащие имбирь (например, имбирные леденцы, имбирный чай, продукты или напитки, содержащие корень или сироп имбиря) [34].
Полученные результаты применения имбиря и метаанализ большого числа РКИ за последние 20 лет расширяют представления о возможных вариантах немедикаментозной коррекции ТРБ. Опубликованный в 2022 г. в J Matern Fetal Neonatal Med систематический обзор и метаанализ 13 РКИ с участием 1174 пациенток показал, что использование имбиря оказывает значительное влияние на улучшение общих симптомов ТРБ (OШ=7,475, 95% ДИ (4,133, 13,520), I2=30,1%), уменьшение тяжести тошноты [SMD=0,821, 95% ДИ (0,585, 1,056), I2=38,9%], но менее выраженный в уменьшении рвоты [SMD=0,549, 95% ДИ (-0,268, 1,365), I2=91,4%] по сравнению с плацебо [2].
Прием имбиря не связан со статистически значимым риском побочного действия [20]. Имеющиеся данные доказательной медицины и длительный опыт применения имбиря в реальной практике позволяют считать его достаточно безопасным [9, 10, 16, 18].
Безусловно, необходимо учитывать отсутствие опубликованных отечественных работ в этой области. По нашему мнению, необходимо продолжить изучение данных о применении имбиря при ТРБ.
Следует особо подчеркнуть, что БАД «Прегинор» указан в едином реестре свидетельств о государственной регистрации Евразийской экономической комиссии [35]. Согласно инструкции «рекомендован в качестве биологически активной добавки – дополнительного источника витамина В6, содержит магний и гингеролы. Прегинор эффективен в отношении симптомов тошноты и рвоты, вздутия живота, для уменьшения проявлений токсикоза».
В состав БАД «Прегинор» входят высокоселективный экстракт корня имбиря (67 мг), стандартизованный по содержанию гингеролов до 5%, что соответствует около 1 г свежего имбиря; витамин В6 1,4 мг; магния лактат 112,5 мг. По нашему мнению, состав БАД «Прегинор» является патогенетически обоснованным: имбирь и витамин В6 имеют доказательную базу по уменьшению ТРБ, магний необходим для поддержания его баланса в организме вследствие потерь при рвоте.
По результатам анкетирования ТРБ легкой степени (до 6 баллов включительно по шкале PUQE установлено у 65/94 (69,1%) пациенток, ТРБ средней степени (7–12 баллов) – у 29/94 (30,9%). Средний расчетный балл составил 6,5.
В зависимости от степени тяжести ТРБ, определенной с помощью шкалы PUQE, пациентки принимали комплекс «Прегинор» по 1–2 капсулы в день в течение 7–14 дней.
При втором визите, на 4–5-й день приема комплекса «Прегинор», было отмечено отсутствие тошноты и рвоты у 14/94 (14,9%) беременных. Эти женщины прекратили прием БАД. Количество женщин со средней степенью ТРБ уменьшилось до 17/94 (18,1%). Доля пациенток с легкой степенью ТРБ практически не изменилась – 63/94 (67,0%). Средний расчетный балл снизился, составив 4,9, что, в целом, уже соответствовало легкой степени ТРБ.
На третьем визите, на 11–12-й день терапии комплексом, более трети пациенток – 35/94 (37,2%) – не предъявляли жалоб на тошноту и рвоту и прекратили прием БАД «Прегинор». У 52/94 (55,3%) беременных, согласно данным опросника PUQE, сохранялась ТРБ легкой степени. 7/94 (7,5%) женщин не отмечали значительной положительной динамики в оценке своего самочувствия на фоне использования комплекса, у них сохранялась тошнота и рвота умеренной степени. Эти беременные продолжили прием комплекса «Прегинор» более одного месяца (5 пациенток – 6 недель, 2 пациентки – 7 недель). Симптомы ТРБ сохранялись, однако их интенсивность значительно снижалась, что улучшало общее состояние женщин и повышало качество их жизни. Среднее значение суммарного балла PUQE после проведенного курса лечения составило 3,0, уменьшившись в 2,2 раза.
За период исследования выявлено лишь одно нежелательное явление в виде легкой изжоги, которое не только не потребовало отмены приема комплекса «Прегинор», но и не вызвало необходимость дополнительного приема каких-либо препаратов для купирования этого состояния.
Пациентки также отметили, что, по их мнению, имбирь более эффективно облегчал симптомы тошноты, чем рвоты.
Наши данные о применении 94 беременными женщинами (6–16 недель) с симптомами легкой и умеренной тошноты и рвоты комплекса «Прегинор» не противоречат результатам зарубежных исследований в этой области. Однако в связи с методологическими недостатками ряда работ, гетерогенностью их участников, использованных вмешательств, групп сравнения и оцениваемых исходов необходимы дальнейшие исследования эффективности и безопасности нелекарственных средств, используемых при ТРБ, в частности имбиря.
Заключение
Применение нефармакологического комплекса «Прегинор» значительно облегчает симптомы тошноты и рвоты, улучшает качество жизни беременных. По нашему мнению, использование БАД «Прегинор» является перспективным и обусловливает более широкое его внедрение в клиническую практику.



