В последние десятилетия появилась еще одна причина маточных акушерских кровотечений – врастание плаценты в стенку матки, а в некоторых случаях – в органы малого таза. Известно, что еще в середине 90-х гг. прошлого века врастание плаценты выявлялось у 1 беременной на 50 тыс. родов. Однако в последние десятилетия частота выявления данной патологии выросла в 10 раз.
Одним из факторов риска врастания плаценты считаются рубец на матке и частые внутриматочные вмешательства. По данным медицинской статистики с 2000 по 2020 гг., частота операций кесарева сечения увеличилась с 24 до 37%. При этом рост частоты врастания плаценты происходит синхронно с увеличением числа оперативного родоразрешения при предыдущих родах [1–3].
Врастание плаценты – это «патологически инвазированная плацента», которая не отделяется от стенки матки естественным путем после родов и не может быть отделена без патологической кровопотери. При этом нарушается процесс отслойки плаценты от стенок матки, провоцирующий патологическую массивную кровопотерю и приводящий к таким грозным состояниям, как синдром диссеминированного внутрисосудистого свертывания, респираторный дистресс-синдром и гиповолемический шок [3, 4].
Актуальность данной проблемы заключается в том, что возникает жизнеугрожающее состояние для беременной. По данным ВОЗ, частота материнской смертности при кровотечениях, вызванных патологическим прикреплением плаценты, варьирует от 7 до 52% [5, 6].
К настоящему времени в литературе достаточно данных, посвященных проблеме врастания плаценты, определены факторы риска, методы диагностики, представлены клинические наблюдения, описаны случаи материнской смертности. Но в опубликованных работах не проводились исследования, посвященные оценке маточно-плацентарно-плодового кровотока во время беременности у женщин с врастанием плаценты. Кроме того, нет данных, посвященных состоянию новорожденных от этой категории женщин.
Таким образом, изучение состояния плода и оценка новорожденного являются необходимым основанием для выработки более строгих и адекватных подходов к выбору срока и способа родоразрешения у беременных с врастанием плаценты.
Цель настоящего исследования: оценка состояния плода по данным ультразвуковой допплерографии (УЗДГ) и состояния новорожденных в раннем неонатальном периоде от беременных с врастанием плаценты.
Материалы и методы
Проведен ретроспективный анализ 35 случаев врастания плаценты у беременных, которые были родоразрешены в период с 2019 по 2022 гг. в родильных домах №2 им. Р.А. Каримова и в Республиканском перинатальном центре г. Махачкалы. Все беременные соответствовали критериям включения.
Критерии включения в исследование: верифицированный диагноз врастания плаценты методом трансвагинального сканирования, цветового допплеровского картирования и магнитно-резонансной томографии; письменное информированное согласие пациенток и разрешение этического комитета Дагестанского государственного медицинского университета (протокол № 45 от 28.12.2019).
В исследовании принимали участие 35 беременных с врастанием плаценты и 35 их новорожденных.
С целью оценки состояния плода проводили УЗДГ по стандартной методике на аппарате Aloka SD SSD 3500 (Япония). При этом определяли сопротивление сосудов правой и левой маточных артерий, артерий пуповины и средней мозговой артерии плода.
Оценку состояния новорожденных проводили по шкале Апгар на 1-й и 5-й минутах после рождения. Как удовлетворительное расценивалось состояние при оценке новорожденного 7–10 баллов; 4–6 баллов – асфиксия средней степени; 0–3 балла – асфиксия тяжелой степени.
Результаты
В результате проведенных исследований установлено, что все беременные с врастанием плаценты были в позднем репродуктивном возрасте. При этом возраст обследуемых составил в среднем 37,8 года.
По данным анамнеза выяснено, что у беременных с врастанием плаценты часто встречались экстрагенитальные заболевания: ожирение I–III степени – у 20/35 (57,1%), варикозное расширение вен матки и придатков – у 15/35 (42,8%), железодефицитная анемия легкой степени – у 22/35 (62,8%), миопия различной степени тяжести – у 6/35 (17,1%), хронический пиелонефрит – у 5/35 (14,2%). В единичных случаях у беременных выявлялись мочекаменная болезнь – у 2/35 (5%), тромбофлебит вен нижних конечностей – у 2/35 (5,7%), диффузный зоб – у 3/35 (8,5%), гастрит – у 3/35 (8,5%) и наследственная тромбофилия – у 1/35 (2,8%) беременной.
При изучении гинекологического анамнеза нами установлено, что у беременных с врастанием плаценты часто встречались заболевания половых органов (табл. 1).
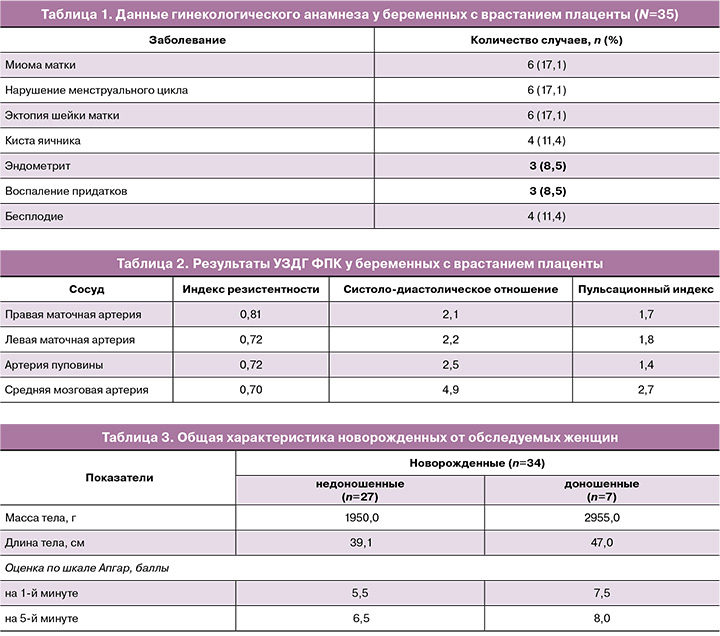
Течение беременности у женщин с врастанием плаценты осложнилось угрозой прерывания – у 17/35 (48,5%), ранним токсикозом – у 10/35 (28,5%), угрозой преждевременных родов – у 29/35 (82,8%), отеками беременных – у 6/35 (17,1%) пациенток. Также у 18/35 (51,4%) беременных выявлено предлежание плаценты.
Результаты УЗДГ фетоплацентарного комплекса (ФПК) показали нарушения гемодинамики у 25/35 (71,4%) пациенток с врастанием плаценты (табл. 2).
Нарушения маточно-плацентарного кровотока при сохранном плодово-плацентарном кровотоке, т.е. нарушения в системе маточных артерий, выявили у 17/35 (48,5%) беременных. Нарушения плодово-плацентарного кровотока при сохранном маточно-плацентарном кровотоке выявили у 4/35 (11,4%); критические значения одновременного нарушения маточно-плацентарного и плодово-плацентарного кровотока, не достигающие критических изменений (сохранен диастолический кровоток), – у 3/35 (8,5%) беременных.
С учетом того, что у всех обследуемых имелись врастание плаценты и рубец на матке после двух и более кесаревых сечений, им было проведено оперативное родоразрешение путем кесарева сечения. При этом экстренное кесарево сечение было выполнено 28/35 (80%) и плановое кесарево сечение – 7/35 (20%) беременным.
У 28/35 (80%) беременных роды были преждевременными. При этом срок беременности при родоразрешении в среднем составил 32,2 недели. Причинами раннего родоразрешения у этих женщин были преждевременная отслойка предлежащей плаценты – у 12/35 (34,2%), преждевременная отслойка нормально расположенной плаценты – у 9/35 (25,7%), разрыв матки по рубцу – у 1/35 (2,8%), начавшиеся преждевременные роды – у 6/35 (17,1%). В данных случаях беременность этим женщинам не пролонгировалась из-за высокого риска массивной кровопотери и материнского травматизма.
Своевременные оперативные роды в 37–38 недель были у 7/35 (20%) беременных.
У обследуемых родились 27/35 (77,1%) недоношенных и 7/35 (20%) доношенных новорожденных. Мертвым родился 1/35 (2,8%) новорожденный у матери с преждевременной отслойкой предлежащей плаценты. Общая характеристика детей при рождении представлена в таблице 3.
В структуре осложнений у новорожденных наблюдалась асфиксия легкой степени – у 12/34 (35,2%) и тяжелая асфиксия – у 9/34 (26,4%) детей. Выявлена связь между нарушением гемодинамики в ФПК и развитием асфиксии у этих новорожденных. Также во всех случаях рождения недоношенных детей в состоянии асфиксии во время беременности наблюдалось нарушение гемодинамики в ФПК.
Дети с тяжелой асфиксией были направлены в отделение интенсивной терапии и реанимации новорожденных. Все недоношенные дети для дальнейшего лечения и выхаживания были переведены на II этап в отделение патологии новорожденных.
Обсуждение
Полученные данные имеют большое практическое значение, так как настоящее исследование уточняет влияние врастания плаценты на осложнения беременности и перинатальные исходы. Как показали результаты исследования, у пациенток с врастанием плаценты беременность протекает с осложнениями: наблюдается высокая частота угрозы преждевременных родов – у 29/35 (82,8%), которая во многих случаях не поддается коррекции; роды происходят преждевременно – у 28/35 (80%); часто возникает отслойка предлежащей – у 12/35 (34,2%) и нормально расположенной плаценты – у 9/35 (25,7%); в несколько раз чаще рождаются недоношенные дети в состоянии асфиксии – 27/35 (77,1%).
Анализируя результаты УЗДГ, мы установили, что у беременных с врастанием плаценты выявляется нарушение гемодинамики в ФПК. Среди 35 беременных с врастанием плаценты, участвовавших в данном исследовании, нарушения маточно-плацентарного кровотока выявили у 17/35 (48,6%), нарушения плодово-плацентарного кровотока – у 5/35 (14,3%) и критические значения одновременного нарушения маточно-плацентарного и плодово-плацентарного кровотока, не достигающие критических изменений (сохранен диастолический кровоток), выявили у 3/35 (8,5%) беременных. При этом отмечается повышение индекса резистентности и пульсационного индекса.
Следует отметить, что выявлена связь между нарушением гемодинамики в ФПК и развитием асфиксии у этих новорожденных. Во всех случаях рождения недоношенных детей в состоянии асфиксии различной степени тяжести во время беременности наблюдалось нарушение гемодинамики в ФПК.
По нашим данным, у 15/35 (42,8%) беременных с врастанием плаценты было выявлено варикозное расширение вен матки и придатков. Омарова Х.М. и соавт. (2020), проводя исследования гемодинамики у беременных с варикозным расширением вен половых органов, установили нарушение кровотока в маточно-плацентарном русле, объясняя это тем, что вследствие дилатации маточных вен происходят застой крови и снижение объемной скорости кровотока. Но, как отмечают авторы, показатели при этом были не критическими [7]. Возможно, в нашем исследовании нарушение гемодинамики в ФПК при врастании объясняется наслоением явлений застоя крови в варикозных венах матки и нарушением гемодинамики в сосудах в участках патологической плацентации. Несомненно, данное обстоятельство диктует необходимость проведения гистологических, иммуногистохимических и функциональных исследований при врастании плаценты.
Заключение
В настоящее время ведется активная дискуссия по поводу патогенеза врастания плаценты, ведения беременности и родов при данной патологии. Но исследования, посвященные оценке гемодинамики в ФПК при врастании плаценты, не встречаются. В связи с чем считаем, что данная проблема особенно актуальна в современном акушерстве.
Полученные нами результаты показывают, что у пациенток с врастанием плаценты беременность протекает с осложнениями: выявляются нарушения гемодинамики в маточно-плацентарно-плодовом комплексе, часто возникает отслойка предлежащей и нормально расположенной плаценты, роды происходят преждевременно и чаще рождаются недоношенные дети в состоянии асфиксии.



