Аномалии матки и влагалища наблюдаются у 7,3% женщин в популяции, а у пациенток с бесплодием частота диагностированных врожденных пороков репродуктивной системы выше и достигает 16,7–24,5% [1–4].
Диагностика пороков развития матки и влагалища представляет значительные трудности, в том числе при использовании современных методов визуализации (ультразвукового исследования (УЗИ), магнитно-резонансной томографии (МРТ), лапароскопии, гистероскопии), что приводит к неточности в распознавании характера порока и необоснованности хирургических вмешательств у 24–34% больных [5, 6].
УЗИ позволяет в 96% выявить аномалии внутренних половых органов, однако сложно дифференцировать степень раздвоения матки, особенно при выраженном спаечном процессе в малом тазу [7–9].
Верификацию диагноза проводят во время лапароскопии и гистероскопии (наружный и внутренний контур матки), однако внутритканевые структуры не доступны визуализации.
МРТ характеризуется высоким тканевым контрастом, позволяющим оценить анатомию внутренних органов, дифференцировать структуру мягких тканей. Контрастная МРТ ангиография позволяет получить изображение кровеносных сосудов 1–4-го порядка (диаметром более 1,5 мм), но особенности микроциркуляции миометрия остаются недоступными визуализации [9, 10].
Разработаны эффективные методы хирургического лечения аномалий матки и влагалища, однако при некоторых вариантах пороков хирургическая тактика неоднозначна.
Показаниями для рассечения внутриматочной перегородки являются потери беременности при отсутствии эффекта от консервативной терапии. При удвоении нередко отмечается асимметрия и различное течение беременности в правой или левой гемиполости.
При полной внутриматочной перегородке репродуктивный прогноз благоприятный, как и при удвоении матки; около 77% пациенток благополучно вынашивают беременность без оперативного лечения, в то время как при неполной внутриматочной перегородке потери беременности до операции составляют 97,5% [11].
Прогноз течения беременности зависит от анатомической формы аномалии и интенсивности кровообращения в миометрии [12–15].
Целесообразно изучение интенсивности кровотока и микроциркуляции непосредственно в миометрии и в области внутриматочной перегородки до оперативного лечения, не ожидая репродуктивных потерь.
Функциональная контраст-усиленная МРТ – это последовательное получение изображений одного и того же тканевого объема неоднократно до, во время и после болюсного введения контраста. Проводится серия снимков (100 серий за 5 минут), которая позволяет качественно оценить кровообращение в миометрии и в выбранных локусах (в том числе в области внутриматочной перегородки). Интенсивность усиления сигнала связана с сосудистой плотностью ткани, а скорость снижения (вымывания) зависит от ангиогенных (эндотелиальных) факторов [16]. Метод успешно применяется в онкогинекологии для выявления рака шейки матки и эндометрия на ранних стадиях. Чувствительность и специфичность методики функциональной МРТ в диагностике поражений эндометрия составили 0,81 и 0,72 [17]. Публикации о применении функциональной МРТ при аномалиях матки отсутствуют.
Показатели восстановления репродуктивной функции после хирургического лечения неудовлетворительные: частота наступления беременности составляет не более 40%, в том числе при использовании методов вспомогательной репродукции и патогенетической терапии [18, 19], а потери беременности при этом превышают 55% [8, 20–22].
Цель исследования: изучить кровообращение при симметричных аномалиях матки с помощью функциональной МРТ.
Материал и методы исследования
В отделении оперативной гинекологии НЦАГиП им. В.И. Кулакова прооперированы 107 больных с симметричными аномалиями матки (внутриматочной перегородкой, удвоением матки) в возрасте от 18 до 45 лет за период 2015–2016 гг. Проведено полное клинико-лабораторное обследование, включая УЗИ органов малого таза, МРТ.
Показания для проведения МРТ диагностики:
Сложности в диагностике анатомической формы порока развития после использования стандартных методов – УЗИ с допплерографией.
Наличие сочетанных аномалий мочевой системы, аноректальных пороков.
Необходимость проведения детальной диагностики на фоне выраженного спаечного процесса.
Подозрение на вовлечение в процесс смежных органов: мочевой системы, толстого кишечника.
Стандартная методика МРТ проведена у 34 больных для детализации анатомической формы порока: дифференциация между удвоением матки, двурогой маткой и полной внутриматочной перегородкой. Использованы срезы по плоскости матки для оценки наружно-внутреннего контура матки, толщина срезов 3–4 мм.
С целью оптимизации тактики оперативного лечения у 12 пациенток с симметричными аномалиями матки произведена функциональная МРТ с болюсным контрастированием: при неполной внутриматочной перегородке (n=5), при полной внутриматочной перегородке (n=4), при удвоении матки (n=3).
МРТ выполнено на томографе с индукцией магнитного поля 3Т. В качестве контрастного препарата использован гадопентетат димеглюмина или гадодиамид (гадолиниевый парамагнитный контрастный агент). Введение препарата осуществляли с помощью автоматического инжектора со скоростью 4,5 мл/сек в локтевую вену одновременно с началом динамического сканирования, количество вводимого контрастного препарата рассчитывали из соотношения 0,2 мл (1 ммоль)/кг массы тела пациентки.
Проведено сканирование в Т2-режиме для выбора оптимальной плоскости. Динамическое сканирование выполнено с использованием импульсной последовательности TWIST (100 снимков за 3 сек). По результатам построены кривые кинетики накопления и выведения контрастного препарата в зонах интереса. Локусы исследования можно выбирать произвольно. Для сравнительного анализа нами выбраны локусы исследования в миометрии (в области дна, боковых стенок матки) и в области внутриматочной перегородки. В области дна и боковых стенок матки кровоток не различается.
Оценку кинетики контрастного препарата проводили путем построения параметрических карт (WI, WO, TTP, PEI, MIP-time) с кодированием в цветовой шкале (красный цвет – максимальное, а синий – минимальное значение соответствующего параметра карты). Использовали программное обеспечение MeanCurve рабочей станции SyngoVia.
Результаты исследования
У 107 пациенток диагностированы различные варианты аномалий матки (таблица).
Полное удвоение матки выявлено у 19 пациенток: две симметричные гемиматки с гемиполостями веретеновидной формы, каждая из которых имеет только одно устье маточной трубы, две шейки матки с отдельными цервикальными каналами; а также удвоение влагалища.
Двурогая матка выявлена у 8 больных. Характеризуется единой шейкой матки, от внутреннего зева начинаются две отдельные гемиполости, каждая из которых имеет только одно устье маточной трубы. Полость матки единая, цервикальный канал один.
Внутриматочная перегородка выявлена у 80 больных: неполная внутриматочная перегородка – у 50, полная внутриматочная перегородка – у 20, полная внутриматочная перегородка и удвоение влагалища – у 10 больных
При наличии неполной внутриматочной перегородки наружный контур единый, имеется одна шейка матки и один цервикальный канал. В полости матки имеется внутриматочная перегородка различной протяженности.
При наличии полной внутриматочной перегородки имеется единая шейка матки, разделенная перегородкой на два цервикальных канала, две раздельные гемиполости.
Нарушение репродуктивной функции отмечено у 87,9% (n=94) пациенток: первичное бесплодие у 36,4% (n=39), вторичное бесплодие у 33,6% (n=36) и потери беременности у 42,1% (n=45).
Анализ репродуктивных исходов показал: 62 пациентки имели в анамнезе беременности, из них у 20 женщин были от 2 до 5 самопроизвольных выкидышей. При сравнении данных репродуктивных исходов у пациенток с различными аномалиями матки, наихудшие показатели наблюдались у женщин с неполной внутриматочной перегородкой. Так, из 50 больных с неполной внутриматочной перегородкой, у 72,0% (n=36) наблюдались потери беременности преимущественно в первом триместре; у 30 женщин с полной внутриматочной перегородкой потери беременности выявлены в 30,0% (n=9) случаев.
При изучении исходов беременностей у 62 пациенток выявлено из общего числа 106 желанных беременностей (исключая искусственные аборты): 66,9% (n=71) – самопроизвольных выкидышей до 12 недель беременности, 4,7% (n=5) – потери беременности с 13 до 22 недель, антенатальная гибель плода – 6,6% (n=7), преждевременные роды (с 22 до 36 недель) – 3,8% (n=4) случаев. Своевременные роды живым плодом наблюдались у 27,4% (n=17) пациенток в 17,9% (n=19) случаев.
Показанием для рассечения внутриматочной перегородки является нарушение репродуктивной функции (бесплодие и потери беременности).
Во время лапароскопии уточняли форму матки, оценивали состояние маточных труб, яичников, брюшины малого таза.
Рассечение внутриматочной перегородки произведено в раннюю фазу пролиферации методом гистерорезектоскопии с помощью монополярной (П-образной) петли между двумя устьями маточных труб до формирования единой грушевидной полости матки. При полной внутриматочной перегородке рассекали перегородку в цервикальном канале.
Пациентка М., 21 год, обратилась с жалобами на болезненные менструации, межменструальные кровяные выделения, боли внизу живота в течение 3 лет, отсутствие беременности в течение 1 года.
По данным УЗИ выявлена неполная форма двурогой матки. Внутренний эндометриоз 1-й степени распространения. Эндометриоидные кисты правого яичника.
Для уточнения диагноза выполнена МРТ. На снимках МРТ матка размерами: передне-задний 44 мм, билатеральный 54 мм, продольный 44 мм, имеет нормальный наружный контур. Во внутреннем контуре определена неполная внутриматочная перегородка на широком основании до 20 мм (расхождение диагноза с данными УЗИ). Толщина функционального слоя эндометрия 5 мм. Правый яичник размерами 79×49×74 мм с жидкостным образованием с мелкодисперсной взвесью (эндометриоидная киста). Левый яичник размерами 28×35×29 мм с множеством примордиальных фолликулов.
Заключение: МР-картина неполной внутриматочной перегородки. Эндометриоидная киста правого яичника.
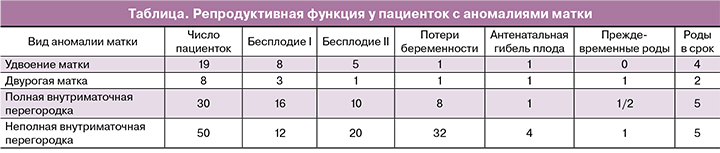
Проведена функциональная МРТ с контрастированием: представлена на линейном графике (рис. 1b).
На томограмме выбраны локусы (рис. 1a), в которых изучен кровоток: красным маркером отмечен локус в области внутриматочной перегородки, желтым цветом отмечен локус миометрия в стенке матки. На линейных графиках отмечены уровни перфузии в выбранных локусах, показаны скорость накопления и выведения контраста. Отмечено снижение перфузии в области внутриматочной перегородки (красная кривая) на 32% по сравнению с миометрием в области стенки матки (желтая кривая).
Произведено оперативное лечение: лапароскопия, разделение спаек в полости малого таза. Резекция правого яичника. Гистерорезектоскопия, рассечение неполной внутриматочной перегородки.
По данным гистологического исследования биоптированный фрагмент внутриматочной перегородки представлен участками мышечной ткани с наличием единичного полнокровного толстостенного сосуда.
Пациентка К., 29 лет, обратилась с жалобами на отсутствие беременности в течение 4 лет регулярной половой жизни без контрацепции. В анамнезе одна неразвивающаяся беременность 8 недель. Перенесла хламидийную инфекцию.
На МР-томограммах матка размерами: передне-задний 36 мм, билатеральный 58 мм, продольный 48 мм, имеет нормальный наружный контур. Во внутреннем контуре определена полная внутриматочная перегородка на широком основании до 23 мм, симметрично разделяющая полость матки и цервикальный канал на 2 гемиполости. МР-сигнал в области основания перегородки негомогенный. Функциональный слой эндометрия толщиной 9 мм. Правый яичник размерами 29×20×38 мм с множеством примордиальных фолликулов. Левый яичник размерами 28×24×20 мм с множеством примордиальных фолликулов. Маточные трубы расширены до 24 мм по типу гидросальпинксов.
Заключение: МР-картина полной внутриматочной перегородки, удвоения цервикального канала. Двусторонние гидросальпинксы.
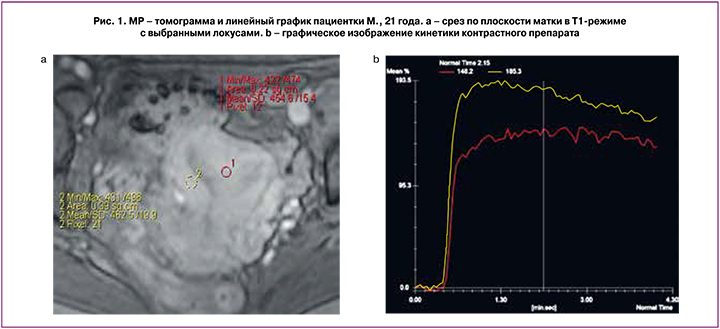
Проведена функциональная МРТ с контрастированием: информация представлена на линейном графике (рис. 2d) и методом цветового картирования (рис. 2a, b, c).
На томограмме выбраны локусы, в которых изучен кровоток: 1) красным маркером отмечен локус миометрия в дне матки; 2) желтым, 3) синим, 4) зеленым маркерами – в области внутриматочной перегородки. На линейных графиках отмечены уровни перфузии в выбранных локусах, показывающие скорость накопления и выведения контраста. В различных локусах внутриматочной перегородки кровоток не различается (желтый, синий и зеленый графики). Отмечено снижение перфузии в области перегородки на 22% по сравнению с миометрием в области стенки матки (красная кривая).
Методом цветового картирования выявлено снижение кровотока в области основания внутриматочной перегородки и в левой боковой стенке матки (рис. 2b).
Оперативное лечение: лапароскопия, разделение спек, двусторонняя фимбриопластика. Гистерорезектоскопия, рассечение полной внутриматочной перегородки и перегородки цервикального канала.
Пациентка Б., 25 лет. По УЗИ был установлен диагноз двурогая матка.
В анамнезе: 1 беременность наступила самопроизвольно. Протекала на фоне токсикоза в первом триместре, анемии легкой степени во втором триместре (принимала препараты железа). В 38 недель диагностировано умеренное маловодие. В связи с началом родовой деятельности на сроке 39–40 недель у первородящей 25 лет с тазовым предлежанием плода и пороком развития матки (двурогая матка) произведено кесарево сечение в экстренном порядке. Родилась живая доношенная девочка массой 3360 г, длиной 52 см, по шкале Апгар 8/9 баллов. В полости матки обнаружена полная внутриматочная перегородка на широком основании.
Произведена МРТ: на МР-томограммах матка имеет нормальный наружный контур, размерами: передне-задний 34 мм, билатеральный 56 мм, продольный 43 мм. В просвете полости матки определена полная внутриматочная перегородка на широком основании толщиной до 22 мм в области дна, симметрично разделяющая полость матки. Толщина функционального слоя эндометрия 8 мм.
Правый яичник размерами 32×24×38 мм с множеством примордиальных фолликулов. Левый яичник размерами 29×26×31 мм с множеством примордиальных фолликулов.
Заключение: МР-картина полной внутриматочной перегородки.
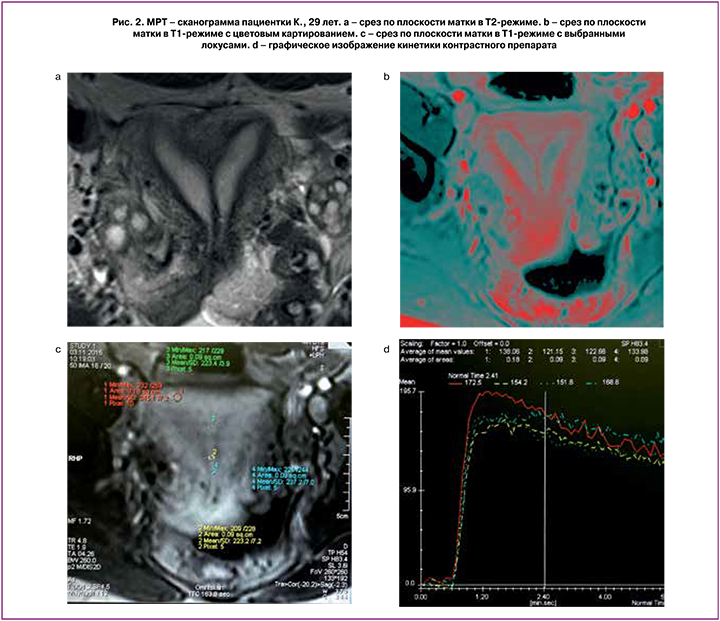
Проведена функциональная МРТ с контрастированием (рис. 3).
На томограмме выбраны локусы (рис. 3а), в которых изучен кровоток: 1) красным маркером отмечен локус миометрия в дне матки; 2) желтым, 3) зеленым, 4) синим – в области внутриматочной перегородки. На линейных графиках (рис. 3b) отмечены уровни перфузии в выбранных локусах, показаны скорость накопления и выведения контраста. В различных локусах внутриматочной перегородки кровоток не различается (желтый, зеленый и синий графики). Отмечено снижение перфузии в области перегородки на 10% по сравнению с миометрием в области дна матки (красный график).
Обсуждение
МРТ позволяет достоверно изучить анатомическую форму аномалии матки и влагалища, используя срезы, ориентированные по плоскости матки для оценки наружно-внутреннего контура.
Метод функциональной контраст-усиленной МРТ позволяет изучить кровоток с помощью кривых кинетики препарата и визуально с помощью цветовых картограмм.
При различных аномалиях матки метод функциональной МРТ позволяет изучить кровоток в различных локусах миометрия и во внутриматочной перегородке, в зависимости от показателей, выбрать тактику хирургического лечения и ведения беременности.
При неполной внутриматочной перегородке наблюдается снижение кровотока во внутриматочной перегородке более чем на 32%, что коррелирует с высоким уровнем потерь беременности более чем в 72% наблюдений.
При полной внутриматочной перегородке хирургическая тактика неоднозначна, так как 70% пациенток благополучно вынашивают беременность. По данным функциональной МРТ выявлено 2 группы: 1-я группа – без нарушения кровотока во внутриматочной перегородке, благополучно вынашивают беременности; 2-я группа – со снижением кровотока, имеют репродуктивные потери в анамнезе.
Пациенткам со сниженным кровотоком во внутриматочной перегородке необходимо проводить оперативное лечение, предупреждая неблагоприятные репродуктивные исходы.
При двурогой матке и удвоении матки в некоторых случаях наблюдалась асимметрия кровотока, что имеет значение при выборе гемиполости с лучшими условиями кровоснабжения для переноса эмбриона в программе ЭКО.



