Актуальность проблемы диагностики и лечения заболеваний, вызванных вирусом папилломы человека (ВПЧ), связана не только с тем, что папилломавирусная инфекция (ПВИ) является сексуально-трансмиссивным заболеванием [4, 5], но и с тем, что вирус может вызывать предраковые и раковые поражения гениталий.
Данные многочисленных зарубежных исследований [13, 14] свидетельствуют о широком распространении остроконечных кондилом (ОК): у здоровых женщин. ДНК ВПЧ определяется
в 3–10%, при различных клинических формах ОК в 50–80% . Таким образом, ввиду резкого роста заболеваемости, высокой контагиозности и значительного онкогенного потенциала возбудителя одним из ключевых моментов решения проблемы является правильный выбор эффективного метода лечения, с учетом индивидуальных особенностей организма.
В настоящее время для лечения ОК вульвы используют крио-лазерную терапию, радиоволновое и хирургическое иссечение, химиопрепараты и другие методы. Однако их эффективность остается низкой, а частота рецидивирования — высокой. Поэтому поиск и клиническая оценка эффективности новых методов лечения заболеваний наружных половых органов, обусловленных ВПЧ, остается актуальной проблемой гинекологии.
В связи с этим особый интерес представляют методы флуоресцентной диагностики (ФД) и фотодинамической терапии (ФДТ), которые широко применяются в последнее десятилетие для диагностики и лечения как онкологических, так и неонкологических заболеваний, в том числе в гинекологии [1, 2, 6–8, 10]. Основу ФДТ составляет способность некоторых химических препаратов, называемых фотосенсибилизаторами (ФС), в присутствии кислорода сенсибилизировать биологические системы к воздействию светового излучения определенной длины волны [3, 11]. При фотодинамическом воздействии в тканях образуется крайне реактивный цитотоксический агент – синглетный кислород, который вызывает повреждение клеточных структур и гибель клеток [3].
Многие ФС, применяемые в клинической практике, обладают сродством к патологическим тканям, включая ткани злокачественных опухолей, очаги воспаления и клетки, инфицированные вирусом [7, 17]. При введении в организм они длительно задерживаются в патологической ткани и быстро выводятся из окружающей здоровой ткани. Данный феномен в сочетании со способностью ФС флуоресцировать в красной области спектра, лежит в основе метода ФД [6, 17].
При использовании экзогенных ФС ввиду их выраженной фототоксичности необходимо соблюдать световой режим, наносить солнцезащитные средства и принимать антиоксиданты [7, 17]. Поэтому особый интерес вызывает возможность применения эндогенного ФС протопорфирина IX, синтез которого индуцируется избыточным введением в ткани его предшественника – 5-аминолевулиновой кислоты (5-АЛК). Применение 5-АЛК-индуцированного протопорфирина IX для целей ФД в урологии
и гинекологии широко освещается в научных обзорах [6, 16].
Целью данной работы было изучение эффективности ФД и ФДТ ОК вульвы с использованием в качестве ФС эндогенного протопорфирина IX, синтезируемого при пероральном и в виде мази применении 5-АЛК.
Материал и методы исследования
Для проведения ФД и ФДТ применяли препарат аласенс, который имеет в своем составе стандартную субстанцию 5-АЛК, синтезированную в ГНЦ РФ «НИОПИК» совместно с МНИОИ им. П.А. Герцена.
Всего были обследованы и пролечены 86 пациенток с ОК вульвы, которые обратились в научно-поликлиническое отделение ФГУ НЦ АГиП им. В.И. Кулакова Минздравсоцразвития РФ. Информированное согласие было получено у всех женщин, подвергавшихся клиническому обследованию и лечению. На фазе предварительного обследования пациенткам была представлена информация о ПВИ и возможностях ее лечения различными методами, в том числе и о приемлемости выжидательной тактики при обнаружении ОК вульвы у молодых женщин.
У всех пациенток имелись многочисленные, клинически выраженные, диффузно расположенные ОК вульвы. Женщинам, обратившимся в Центр, провели комплексное клиническое обследование на основании специально разработанной схемы, которое включало изучение общего и специального анамнеза, гинекологический осмотр, вульвоскопию, цитологическое исследование соскобов с поверхности ОК вульвы, выявление ВПЧ методом полимеразной цепной реакции (ПЦР) с ДНК типированием.
Возрастной диапазон женщин исследуемых групп варьировался от 19 до 45 лет (средний возраст 29±0,5 года). Сеансы ФДТ проводили однократно на 6–15 день менструального цикла. В 1-й группе пациенток (n=38) препарат аласенс вводили перорально в дозе 25 мг/кг. Во 2-й группе (n=30) препарат аласенс наносили на ОК в виде 20%-ной мази. В 3-й группе (n=18) лечение проводили с использованием препарата солкодерм (Solco Basel, Швейцария), который относится к местнонекротизирующим средствам и состоит из смеси органических и неорганических кислот.
Сопоставимость групп пациенток оценивали на основании сравнения базовых параметров, которые могли бы исказить результаты. К ним отнесли возраст женщин, наличие других инфекций, передающихся половым путем, и заболеваний гениталий, сексуальную активность, то есть факторы, которые могли бы оказать влияние на состояние иммунной системы и, соответственно, на течение ПВИ. Статистически значимых различий между группами обнаружено не было (p>0,05).
Для флуоресцентной визуализации тканей вульвы с целью выявления очагов накопления протопорфирина IX в исследовании был использован источник возбуждения флуоресценции на основе светодиодного осветителя АФС с длиной волны 400±15 нм (ООО «Полироник», Москва).
Для ФДТ использовали диодный лазер «ЛФТ-630-01-БИОСПЕК» (ООО «Биоспек», Москва) с длиной волны генерации 630 нм. Доставку лазерного излучения к очагам ОК осуществляли с помощью оптического волокна, снабженного на торце микролинзой (ООО «Полироник», Москва). Мощность лазерного излучения с торца волокна составляла 100 мВт, общая доза облучения за один сеанс ФДТ варьировалась от 50 до 100 Дж/см2 в зависимости от числа очагов. Средняя продолжительность одного сеанса ФДТ составила в среднем 17±2,5 мин.
На основании исследования кинетики накопления 5-АЛК-индуцированного протопорфирина IX в тканях вульвы методом локальной флуоресцентной спектроскопии и с учетом удобства для пациенток сеансы ФДТ проводили через 2 ч после нанесения мази аласенс и через 3 ч после перорального приема раствора аласенс [2]. Женщину укладывали в гинекологическое кресло, ватным тампоном удаляли остатки мази с поверхности вульвы, при необходимости удаляли слизь и бели. Предварительно область вульвы обезболивали 5%-ным кремом ЭМЛА (лидокаина 25 мг, прилокаина 25 мг).
При проведении ФД излучение светодиодного осветителя направляли на область вульвы и с помощью специальных очков наблюдали флуоресценцию кожи и слизистой оболочки вульвы в красной области спектра, при этом вели поиск очагов наиболее яркой флуоресценции.
При проведении ФДТ лазерный луч направляли на патологический участок и воздействовали на него в течение определенного времени в соответствии с предварительными расчетами световой дозы. Затем луч последовательно переводили на следующие участки, пока облучению не подвергались все области вульвы, инфицированные кондиломами.
Клиническую эффективность ФДТ и солкодерма оценивали с помощью визуального осмотра, противовирусный эффект – по данным ПЦР-диагностики и цитологического исследования мазков с области вульвы. Основным признаком ПВИ в цитологических мазках со слизистой оболочки вульвы было наличие койлоцитов и дискератоцитов. За основу были взяты традиционные критерии оценки эффективности [8]:
· полная регрессия – полное исчезновение ОК через 3 мес после лечения;
· частичная регрессия – уменьшение площади ОК (или суммы площадей) на 50% и более через 3 мес после лечения;
· отсутствие регрессии – уменьшение размеров ОК менее чем на 50% через 3 мес после лечения.
Контрольные осмотры проводили через 1 и 3 месяца после ФДТ, во время которых брали мазки с области вульвы для определения ВПЧ методом ПЦР и цитологического обследования. Все пациентки находились под динамическим наблюдением в течение последующих 12 мес.
Безопасность аласенса оценивали во время клинических исследований препарата до и после его перорального применения пациентками с ОК. Для этого мы посчитали целесообразным выделить небольшую группу женщин (n=11). Пациенткам были проведены клинический анализ крови, общий анализ мочи, определены уровни общего белка, мочевины, креатинина, билирубина, глюкозы, активность аланинаминотрансферазы, аспартатаминотрансферазы в сы воротке крови, электрокардиограмма. Все вышеперечисленные исследования проводились до ФДТ и через 1 нед
после нее.
Статистические расчеты производили с помощью пакета «Analysis Tool Pack», «Statistica» v. 7.0.
Для сравнения числовых данных (после проверки количественных данных на нормальное распределение) использовали метод дисперсионного анализа ANOVA (для нескольких групп) и t-критерий Стьюдента для двух независимых выборок. Для сравнения непараметрических данных применяли критерии Вилкоксона и Манна-Уитни.
Результаты исследования и обсуждение
Оценка безопасности аласенса при пероральном приеме
При оценке безопасности препарата аласенс только у 1 (9%) пациентки было выявлено повышение уровня билирубина до 25,3 мкмоль/л (норма 5–21 мкмоль/л). Через 1 нед этот показатель был в пределах нормы.
Оценка переносимости лечения
В 1-й группе через 1–1,5 ч после перорального приема аласенса у 2 (4%) пациенток отмечено снижение агрегации тромбоцитов до 40% (норма 50–75%) и наличие петехий в области бедер в течение 2 сут; у 3 (5%) пациенток имела место рвота и слабость; головокружение было у 4 (8%) пациенток; 12 (23%) пациенток в течение 1–3 сут отмечали гиперемию кожи лица, причиной которой можно считать фототоксические реакции, вызванные накоплением небольшого количества протопорфирина IX в кожных покровах. У 21 (40%) пациентки побочные эффекты отсутствовали. Во 2-й группе местных или системных побочных эффектов выявлено не было. При использовании препарата солкодерм женщины с ОК сразу после обработки отмечали чувство жжения, которое исчезало в течение 2–3 ч и не требовало медикаментозной коррекции. Флуоресцентная визуализация тканей вульвы
При освещении стенок влагалища возбуждающим излучением очаги ОК визуализировались по красной флуоресценции 5-АЛК-индуцированного протопорфирина IX независимо от способа введения препарата. Кожа вульвы практически не флуоресцировала. В то же время красная флуоресценция протопорфирина IX регистрировалась в скрытых, невидимых в белом свете инфицированных ВПЧ очагах, которые впоследствии развивались в клиническую форму ПВИ (см. таблицу) Полученные результаты полностью согласуются с мнением ряда зарубежных авторов об эффективности ФД в снижении рецидивов заболевания за счет дополнительного выявления очагов субклинической и скрытой ПВИ [12, 15, 18–20].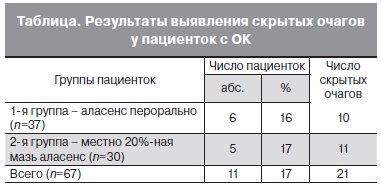
Сравнительная оценка эффективности ФДТ и препарата солкодерм
При оценке клинической эффективности ФДТ с помощью визуального метода исследования через 3 мес статистически значимых различий между 1-й и 2-й группами пациенток не выявлено (р>0,05). В 1-й группе полная регрессия ОК вульвы была зарегистрирована в 73%, во 2-й –в 70% случаев (рис. 1).
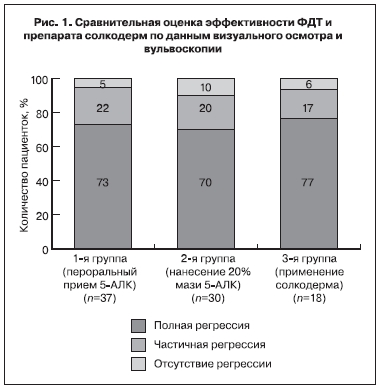
Таким образом, полученные результаты показали высокую эффективность ФДТ с препаратом
аласенс независимо от способа введения 5-АЛК, что подчеркивает правильность времени проведения и дозы светового воздействия, а также дозы и экспозиции препарата.
При использовании солкодерма у большинства (56%) пациенток полная деструкция ОК наступала после 3–5 аппликаций препарата. В среднем для достижения полной элиминации ОК потребовалось 3±0,3 процедуры. У 14 (77%) пациенток была достигнута полная деструкция ОК, у 3 (17%) пациенток наступила только частичная деструкция, у 1 (6%) пациентки – эффект отсутствовал. Побочные реакции в виде гиперестезии наблюдались у 3 пациенток, при этом никакого дополнительного лечения не потребовалось. Необходимо отметить, что длительно существующие кондиломы и кондиломы крупных размеров труднее поддавались лечению и требовали большего количества аппликаций солкодерма, чем ОК небольших размеров.
По данным ПЦР и цитологического исследования мазков со слизистой оболочки вульвы (рис. 2), полный эффект в отношении ВПЧ через 3 мес отмечен у 54% пациенток 1-й группы, у 50% пациенток 2-й группы и 39% пациенток 3-й группы.
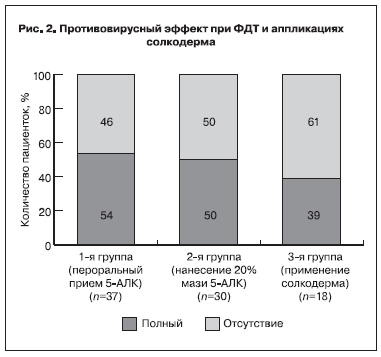
Таким образом, статистически значимые различия были отмечены между пациентками 1-й и 3-й групп и 2-й и 3-й групп (р<0,05).
По оценкам зарубежных публикаций, эффективность ФДТ в лечении ОК вульвы варьируется от 73 до 95% [12, 15, 18–20]. Анализ публикаций показывает, что высокий процент эффективности (до 95%) получен в работах с единичными ОК на половом члене или в области вульвы [12, 15]. В нашем исследовании только у 5 (7%) пациенток были отмечены единичные ОК вульвы, во всех остальных случаях это были многочисленные, клинически выраженные, диффузно расположенные ОК.
В нашем исследовании в течение всего срока динамического наблюдения (12 мес) уровень рецидивов после ФДТ был статистически значимо ниже (р<0,05), чем после традиционного метода лечения путем химической деструкции солкодермом (рис. 3). Снижение вирусной активности при использовании ФДТ является важным аспектом использования терапии у пациенток с ПВИ [9]. Низкий уровень рецидивирования ОК после ФДТ был констатирован всеми авторами [12, 15, 19, 20].
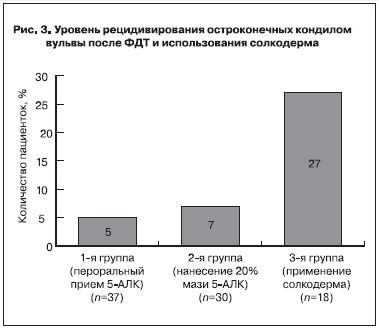
Таким образом, показано, что ФД и ФДТ ОК вульвы в 70–73% случаев приводит к клиническому излечению и в 5 раз снижает число рецидивов заболевания по сравнению с химической деструкцией. Перед сеансом ФДТ необходимо проводить ФД, что позволяет выявлять невидимые глазом субклинические очаги инфекции и проводить их облучение в ходе сеанса ФДТ.
Полученные результаты позволяют заключить, что ФД и ФДТ могут рассматриваться в качестве альтернативного метода диагностики и лечения ОК вульвы.



