Трубно-перитонеальный фактор, характеризующийся нарушением проходимости маточных труб, занимает ведущее место среди всех причин женского бесплодия и составляет от 30 до 50% [1–4]. Поэтому одним из основных этапов в диагностике женского бесплодия является оценка проходимости маточных труб. Точная диагностика состояния маточных труб позволяет правильно определить тактику ведения пациенток с бесплодием.
Современные стандарты обследования женщин с трубно-перитонеальным фактором бесплодия включают такие методы, как: гистеросальпингография (ГСГ), эхогистеросальпингоэхография (ЭхоГСГ), гистероскопия, лапароскопическая хромогидротубация [5–7]. Имеется опыт использования для этих целей магнитно-резонансной гистеросальпингографии, КТ-гистеросальпингографии, радионуклидной гистеросальпингосцинтиграфии, однако эти технологии широкого распространения не получили, используются лишь в отдельных клинических случаях [8, 9].
В настоящее время для оценки проходимости маточных труб все большее распространение получает ЭхоГСГ, в том числе с применением трехмерной реконструкции и с использованием контрастных препаратов (hysterosalpingo contrast sonography, HyCoSy) [1, 10–13]. Имеются многочисленные публикации по применению ультразвуковых контрастных препаратов первого поколения («Эховист») при анализе проходимости маточных труб [14–18]. Научные работы о применении эхоконтрастного препарата (ЭКП) второго поколения «Соновью» единичны [13, 19].
По данным исследования E. Giugliano и соавт. (2012), ГСГ и ЭхоГСГ, кроме диагностического, в 30% случаев имеют терапевтический эффект [20]. F.-K. Lee и соавт. (2017) отметили наступление спонтанной беременности у 29,3% пациенток после выполнения ГСГ, в исследовании E. Giugliano и соавт. (2012) после выполнения ЭхоГСГ спонтанная беременность наступила в 22,2% случаев [4, 20].
Спазм внутреннего зева, истмического отдела маточных труб является одной из причин неправильной интерпретации результатов ГСГ (псевдообструкция маточных труб) [4]. Для уточнения состояния маточных труб показана диагностическая лапароскопия [21].
Цель исследования: оценить диагностические возможности ЭхоГСГ с применением ЭКП «Соновью».
Материал и методы исследования
В отделениях ультразвуковой и функциональной, лучевой диагностики отдела визуальной диагностики ФГБУ НМИЦ АГП им. В.И. Кулакова Минздрава России в период с 06.2015 г. по 06.2017 гг. было обследовано 3365 пациенток с первичным и/или вторичным бесплодием. Средний возраст пациенток составил 32,9±3,6 года. Диагноз «первичное бесплодие» был установлен 1985 (59%) пациенткам, «вторичное бесплодие» – 1380 (41%) пациенткам.
Все пациентки были разделены на три группы: первая группа (n=3263) – пациентки, которым выполнена рентгеновская ГСГ; вторая группа (n=52) – пациентки, которым была проведена ЭхоГСГ с применением в качестве контраста 0,9% раствора хлорида натрия; третья группа (n=50) – пациентки второй группы, которым после использования 0,9% раствора хлорида натрия на следующем этапе исследования был применен ЭКП «Соновью». Перед проведением ГСГ и ЭхоГСГ уточнялся анамнез заболевания, проводилось трансвагинальное ультразвуковое исследование органов малого таза в режиме визуализации 2D/3D для проведения эховолюметрии, описания топографии и анатомических особенностей состояния внутренних половых органов, уточнения локализации внутриматочной патологии, патологии яичников и маточных труб, для исключения инфильтративного ретроцервикального эндометриоза. Кроме того, пациентки проходили предварительное лабораторное обследование: мазок на флору и анализ крови на гепатит В и С, сифилис, ВИЧ.
ЭхоГСГ и ГСГ проводились женщинам в пролиферативную фазу менструального цикла (с 7-го по 11-й день) после исключения всех противопоказаний для их проведения и получения добровольного информированного согласия от пациентки. За 15–30 минут до проведения исследования (ГСГ, ЭхоГСГ) пациентке рекомендовали пероральный прием спазмолитика (но-шпа 40 мг при отсутствии аллергической реакции на спазмолитики) для устранения возможного спазма маточных труб и более легкого прохождения контрастного раствора.
ГСГ – рентгенологический метод обследования матки и маточных труб в режиме реального времени (рентгеноскопия) с помощью водорастворимых рентгеноконтрастных препаратов. ГСГ проводили на цифровом рентгеновском аппарате «Iconos 200» («Siemens», Германия). В качестве контрастного средства использовали иодиксанол 270 мг/мл. Доза на 1 исследование составляла 10–20 мл контрастного препарата, продолжительность – 3–5 минут, лучевая нагрузка в среднем – 0,21 мЗв. Показанием к проведению ГСГ у пациенток первой группы было подозрение на наличие трубного фактора бесплодия. Противопоказаниями к процедуре были: наличие воспалительного процесса женских половых органов, подозрение на онкологическое заболевание органов женской репродуктивной системы, аллергические реакции на йодсодержащие контрастные препараты в анамнезе.
ЭхоГСГ (гидросальпингография) – метод визуальной ультразвуковой диагностики, основанный на введении жидкой контрастной среды в полость матки, позволяющий диагностировать структурные изменения матки, оценить анатомическое и функциональное состояние маточных труб под контролем трансвагинальной эхографии. Пациенткам второй и третьей групп ЭхоГСГ проводили на ультразвуковом сканере «WS80A» («Samsung Medison», Южная Корея) трансвагинальным датчиком с частотой 5,0 МГц. При проведении ЭхоГСГ в качестве контрастных сред использовали анэхогенный контраст (0,9% раствор хлорида натрия) – пациентам второй группы и дополнительно эхопозитивное контрастное вещество «Соновью», (Bracco International BV, Италия) – пациентам третьей группы.
Показанием для проведения ЭхоГСГ пациенткам второй и третьей группы были: оценка проходимости маточных труб под контролем ультразвукового исследования; гиперпластические процессы эндометрия (полипы, гиперплазия); пороки развития матки (внутриматочная перегородка полная/неполная, двурогая матка, однорогая и др.); внутриматочные синехии. Противопоказаниями для проведения ЭхоГСГ были: прогрессирующая беременность; злокачественные образования репродуктивной системы; воспалительные заболевания органов малого таза (в том числе сальпингит, гидросальпинкс).
Результаты исследования
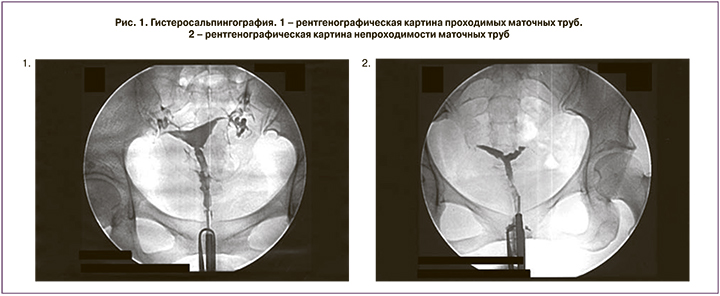
Рентгеновская ГСГ включала несколько этапов (рис. 1.1–2):
Выполнение первого рентгеновского снимка после введения 2–3 мл йодиксанола, чтобы получить рельефное изображение полости матки.
После просмотра врачом-рентгенологом первого снимка дополнительно вводили 2–3 мл йодиксанола и выполняли второй снимок, при этом получая более тугое заполнение полости матки. Контрастное вещество при этом определяли в обеих трубах или одной трубе и брюшной полости (при проходимости труб), или только в матке (при непроходимости маточных труб в интерстициальном отделе).
При необходимости, после просмотра второго снимка выполняли третий рентгеновский снимок.
ЭхоГСГ включала следующие этапы:
Обзорное трансвагинальное ультразвуковое исследование органов малого таза в режиме визуализации 2D/3D.
Установка зеркала Куско, обнажение шейки матки, обработка влагалища и шейки матки раствором антисептика (октенисепт).
Установка в полость матки мягкого баллонного катетера 6600 «Angiotech» (5Fr) и его фиксация за счет раздувания баллона.
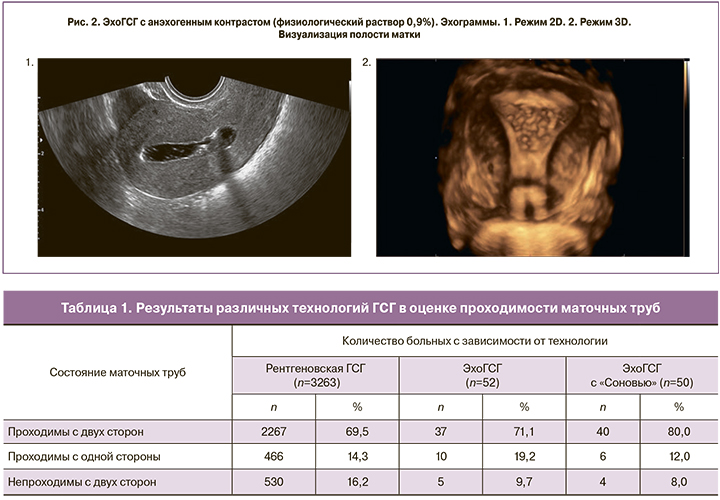
Введение контрастного эхонегативного раствора (0,9% раствор хлорида натрия) в полость матки в объеме 2–3 мл, позволяющем достигнуть достоверного ее контрастирования под контролем 2D/3D трансвагинальной эхографии в режиме реального времени (рис. 2).
Оценка прохождения контраста по маточным трубам при помощи 2D/3D трансвагинальной эхографии в режиме реального времени.
Архивирование полученных фото- и видеофайлов.
Удаление катетера из полости матки.
Оформление заключения.
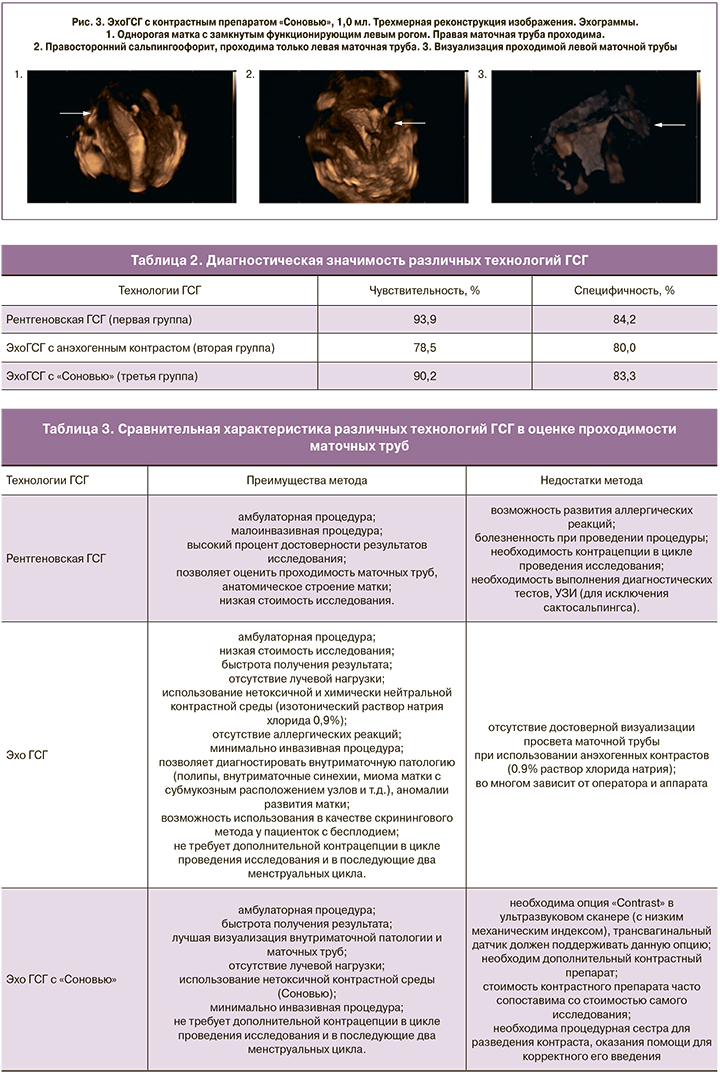
Пациенткам третьей группы при выполнении процедуры в полость матки вводили дополнительно ЭКП (0,5 мл ЭКП «Соновью», разведенный в 5,0 мл физиологического раствора натрия хлорида), достигая достоверного контрастирования просвета маточных труб. Прохождение ЭКП по трубам оценивали при помощи контрастной 2D/3D трансвагинальной эхографии в режиме реального времени. ЭКП в просвете маточной трубы, по данным ультразвуковой визуализации в режиме «Contrast», определялся в виде гиперинтенсивного вещества (структуры), движущегося из полости матки, шириной в истмическом отделе около 1 мм, в ампулярном отделе – до 10–12 мм. Визуализировать всю маточную трубу в одном скане (срезе) в двухмерном режиме иногда не представляется возможным ввиду частой извитости маточных труб. Качество визуализации в таких случаях значительно улучшается при использовании режимов 3D/4D.

При проходимости маточной трубы/труб контрастное вещество в течение 5–30 секунд проникает в трубу/трубы, выполняя ее/их просвет, далее – в брюшную полость (рис. 3, 4), не только в параовариальную область одноименной стороны, но и вдоль задней поверхности матки на контралатеральную сторону, часто имитируя выход контрастного препарата из другой маточной трубы. При непроходимости маточных труб определялось нарушение пассажа, движения ЭКП в их просвете, отсутствие контраста в брюшной полости, параовариальных областях в течение 1–3 минут после его введения в полость матки.
Результаты различных технологий ГСГ для оценки проходимости маточных труб представлены в табл. 1.
Необходимо отметить, что возможность лучшего контрастирования просвета маточных труб при проведении ЭхоГСГ с контрастным препаратом «Соновью» позволила установить факт свободно проходимых маточных труб у пациенток второй группы в тех случаях, когда визуализация просвета труб с применением физиологического раствора была затруднена в связи с особенностями анатомии и топографии маточных труб (длинные и извитые). Кроме оценки состояния маточных труб, методики ЭхоГСГ и ЭхоГСГ с контрастным препаратом «Соновью» также позволили выявить и детализировать патологию полости матки и различные аномалии развития матки: неполную внутриматочную перегородку в 1 (1,9%) и 1 (2,2%) случае наблюдений соответственно, полипы и гиперплазию эндометрия – в 4 (7,7%), 1 (2,2%), синехии – в 1 (1,9%) и 1 (2,2%), миомы матки с субмукозным расположением узла в 2 (3,8%), 2 (4,3%) наблюдений. Однорогая матка определена в 2 (4,3%) случаях ЭхоГСГ с контрастным препаратом «Соновью» (рис. 3.1).
Чувствительность и специфичность различных диагностических технологий отмечена в табл. 2.
При проведении технологий оценки маточных труб отмечены следующие преимущества и недостатки лучевой визуализации (табл. 3).
Обсуждение
Рентгеновская и ультразвуковая контрастная визуализации маточных труб играют важную роль в определении структурных изменений полости матки и маточных труб, диагностической детализации анатомических причин женского бесплодия и субфертильности. Вышеописанные технологии (ГСГ, ЭхоГСГ) позволяют выявить прежде всего органические причины нарушения проходимости маточных труб, в некоторых случаях – оценить функциональную способность маточных труб (детализация гипо-, гипер- и нормокинетических типов). По данным разных авторов, при сравнении результатов ГСГ и лапароскопии (как референтного метода), чувствительность и специфичность ГСГ в диагностике трубной непроходимости составляет 81–92% и 72–86% соответственно. Позитивная и негативная прогностическая ценность метода, по данным литературы, составляет 82–97% и 67–87%, точность – 71–91% [19].
Осложнения при проведении всех видов ГСГ отмечены в 16 (0,49%) случаях, наиболее частым из которых являлось обострение хронического воспалительного процесса. Инфекционных осложнений после ЭхоГСГ нами отмечено не было. При проведении ЭхоГСГ в 3 случаях (5,8%) у пациенток отмечены побочные эффекты: дискомфорт внизу живота или умеренные болевые ощущения, что требовало приема спазмолитических препаратов. Данные побочные эффекты отмечаются в работах других исследователей [22, 23].
ГСГ с применением технологий ультразвуковой и рентгеновской визуализации в настоящее время является скрининговым методом обследования пациенток с подозрением на наличие трубного фактора бесплодия, чувствительным методом в определении проходимости маточных труб. Важным достоинством ЭхоГСГ является отсутствие лучевой нагрузки на органы малого таза.
Заключение
В результате проведенного исследования по оценке проходимости маточных труб у женщин с трубно-перитонеальным фактором бесплодия с применением контраст-усиленной ЭхоГСГ под контролем трансвагинальной эхографии была достигнута лучшая визуализация маточных труб и полости матки в 98,8% наблюдений, что позволило эффективно диагностировать структурные изменения матки, оценить анатомическое состояние маточных труб и определить дальнейшую тактику ведения пациенток с бесплодием.



