Применение различных методов купирования болевого синдрома во время родов является частью стандарта медицинской помощи во многих странах мира, но нет единого подхода к тому, как, когда и какой метод обезболивания применять. Все применяемые в настоящее время методики обезболивания родов не идеальны, поскольку каждый способ имеет свои недостатки и побочные эффекты. Опубликовано множество работ, посвященных вопросам аналгезии в акушерстве, но содержащиеся в них сведения во многом противоречивы. Наиболее эффективными и безопасными в акушерской практике признаны регионарные методики обезболивания [1], но их выполнение требует оснащения, высокого уровня квалификации анестезиолога, может сопровождаться техническими трудностями и не всегда бывает успешным.
Целью нашего исследования стало определение метода выбора обезболивания родов путем сравнительной оценки эффективности и безопасности ультранизкодозированной спинальной, эпидуральной и паравертебральной аналгезии.
Материал и методы исследования
Проведение исследования осуществлялось на базе Перинатального центра ГБУЗ ЯНАО «Ноябрьская ЦГБ», Ямало-Ненецкий Автономный Округ, город Ноябрьск. Исследование было одобрено локальным этическим комитетом по этике при ФГБОУ ВО АГМУ Минздрава России. В исследовании приняли участие роженицы со сроком беременности 37–42 недели в процессе родов, госпитализированные в акушерское отделение Перинатального центра ГБУЗ ЯНАО «Ноябрьская ЦГБ».
Критерии включения: женщины в возрасте 18–40 лет с одноплодной беременностью, головным предлежанием плода, в процессе родов, открытием шейки матки от 4 до 8 см, давшие согласие на проведение аналгезии в родах или отказавшиеся от обезболивания (контрольная группа).
Критериями исключения из групп стали: раскрытие шейки матки более 8 см к началу аналгезии, многоплодная беременность, изменение тактики обезболивания с переходом к другой методике, наличие у пациентки сахарного диабета, эндокринной патологии.
Исходная выборка составила 160 рожениц. В зависимости от вида аналгезии пациентки разделены на клинические группы по 40 рожениц в каждой.
1-я группа – 40 пациенток, которым роды обезболивали эпидуральным фракционным введением 0,2% раствора ропивакаина; во 2-ю группу вошли 40 рожениц, роды которым обезболивали однократным интратекальным введением 0,5% раствора ропивакаина; 3-я группа – 40 рожениц, роды которым обезболивали однократным паравертебральным введением 0,5% раствора ропивакаина по 12 мл на уровне Th12 –L1; контрольная группа – 40 пациенток, обезболивание которым не проводили из-за их категорического отказа.
Оценка эффективности анальгезии в родах осуществлялась по шкале Н.Н. Расстригина и Б.В. Шнайдера (при оценке в 0 баллов женщина ощущает чрезмерную боль, при оценке в 10 баллов – боли нет).
Проводилось исследование гемодинамики: частота сердечных сокращений, среднее артериальное давление (АДср). Моторную блокаду оценивали по шкале Bromage. Осуществлялось клиническое наблюдение за пациентками, оценивалась динамика раскрытия маточного зева, продолжительность первого и второго периодов родов. Проводилась регистрация осложнений и негативного влияния проводимой аналгезии.
Состояние плода определялось по данным кардиотокографии (КТГ) при помощи аппарата SonicaidTeam. Оценка КТГ проводилась в баллах по шкале M. Fisher в модификации Г.М. Савельевой (1986). Состояние новорожденного оценивалось по шкале Апгар на 1-й и 5-й минуте жизни.
Пункцию эпидурального пространства проводили по общепринятой методике, центральным доступом на уровне L2–L3, L3–L4 в положении женщины на левом боку. После идентификации эпидурального пространства катетер проводили на глубину 3–4 см краниально. Катетер фиксировался, проводилась аспирационная проба. Затем вводилась тест-доза местного анестетика – 3 мл 0,2% раствора ропивакаина. Последующие дозы препарата вводили по мере необходимости в зависимости от интенсивности боли, состояния пациентки, акушерской ситуации.
Пункцию субарахноидального пространства проводили также по общепринятой методике, при раскрытии шейки матки не менее 4 см, иглой 26–27G, центральным доступом на уровне L2–L3, L3–L4 в положении женщины на левом боку. Одномоментно вводилось 0,8–1,5 мл 0,5% раствора ропивакаина в зависимости от роста роженицы.
Паравертебральная аналгезия осуществлялась введением 0,5% раствора ропивакаина по 12 мл с двух сторон на уровне верхнего края остистого отростка Th12-L1, на расстоянии 1,5–2 см от линии остистых отростков.
Для оценки типа распределения признаков использовали показатели эксцесса и асимметрии. Непрерывные величины представлены в виде M±m, где M – выборочное среднее, m – стандартная ошибка среднего. Качественные признаки представлены в виде частот и процентов. В случаях нормального распределения для сравнения средних использовали t-критерий Стьюдента. При этом учитывали равенство дисперсий, которое оценивали по F-критерию. Для сравнения связанных выборок использовали парный t-критерий Стьюдента. При распределениях, не соответствующих нормальному закону, использовали непараметрические U-критерий Манна–Уитни (для независимых выборок) и T-критерий Вилкоксона (для связанных выборок). Для сравнения качественных признаков использовали критерий χ2. При наличии частот менее 10 использовали поправку Йейтса на непрерывность. При частотах меньше 5 использовали точный метод Фишера.
Критический уровень статистической значимости при проверке нулевой гипотезы принимали равным 0,05. При сравнении нескольких групп между собой использовали поправку Бонферрони на множественность сравнений. Обработку данных осуществляли с помощью компьютерных программы Statistica 10.0 Rus корпорации StatSoft (США).
Результаты и обсуждение
При анализе эффективности анальгезии в родах по шкале Н.Н. Расстригина и Б.В. Шнайдера обнаружено, что до начала обезболивания на высоте схваток и вне схваток болевые ощущения у женщин всех групп были одинаковыми. На фоне проведения обезболивания чувствительность к боли снизилась и стала сопоставимой у всех пациенток, которым проводилось обезболивание родов. При оценке по шкале Расстригина–Шнайдера, на высоте схватки показатель контрольной группы – 3,88±0,30 балла, в группе эпидуральной аналгезии – 7,15±0,22 балла, ультранизкодозированной спинальной аналгезии – 6,88±0,20 балла, в группе паравертебральной аналгезии – 7,43±0,20 балла. Во втором периоде родов обнаружены значительные различия. В группе ультранизкодозированной спинальной аналгезии уровень болевой чувствительности во втором периоде родов понизился на 1,75 балла (Р<0,001) по сравнению с показателем на высоте схватки после обезболивания, но все же был выше на 2,60 балла (Р<0,001), чем показатель контрольной группы. Это связано с тем, что ультранизкодозированная спинальная аналгезия имеет ограниченную продолжительность действия среди представленных групп, и аналгетический эффект ко второму периоду родов сохранялся не у всех пациенток. Стоит отметить, что при проведении паравертебральной аналгезии часть рожениц (15%) отмечали промежностное давление плода, некоторую болезненность во втором периоде родов. Однако ни в одном случае дополнительное обезболивание не потребовалось.
При анализе параметров АДср были получены данные о том, что до проведения обезболивания у пациенток всех групп оно было повышено, но статистически значимой разницы в группах не обнаружено. После проведения обезболивания на высоте схватки и вне схватки обнаружено снижение АДср по сравнению с данными контрольной группы.
Особенно выраженное снижение АДср отмечено на фоне проведения эпидуральной и ультранизкодозированной спинальной аналгезии. Так, АДср в группе эпидуральной аналгезии на фоне схваток после аналгезии снизилось на 9,2 мм рт. ст. по сравнению с данными до обезболивания (Р<0,001). В группе пациенток, где проводилась ультранизкодозированная спинальная аналгезия отмечалось снижение АДср на 9,1 мм рт. ст. по сравнению с исходными данными (Р<0,001). Это вероятно было обусловлено симпатической блокадой и относительной гиповолемией. Свою роль мог сыграть синдром аортокавальной компрессии в условиях вынужденного временного положения роженицы лежа на спине для достижения аналгетического эффекта. В группе паравертебральной аналгезии АДср снизилось в меньшей степени, чем в двух других группах. Во втором периоде родов при проведении эпидуральной и паравертебральной аналгезии АДср повысилось (Р<0,001). В группе ультранизкодозированной спинальной аналгезии обнаружено повышение АДср во втором периоде родов по сравнению с периодом действия аналгезии на 12,3 мм рт. ст. (Р<0,001).
При оценке частоты пульса до проведения обезболивания у пациенток всех групп данные сопоставимы. Статистически значимой разницы между группами не обнаружено – на высоте схватки у пациенток развивалась тахикардия, вне схваток пульс возвращался в диапазон нормальных показателей.
В контрольной группе отмечалась тахикардия на всех этапах исследования. На высоте схватки пульс достигал 95,2±1,0 ударов в минуту, таким же он оставался и во втором периоде родов. При проведении обезболивания во всех группах отмечено возвращение показателя частоты сердечных сокращений в пределы нормальных значений. Во втором периоде родов тахикардия отмечена в группе с использованием паравертебральной аналгезии – 93,17±6,65 ударов в минуту, в группах эпидуральной и ультранизкодозированной спинальной аналгезии пульс оставался в пределах нормы.
Анализ моторного блока при регионарных методах обезболивания показал, что во всех группах с нейроаксиальным обезболиванием у большинства пациенток он отсутствовал. Оценка Bromage «1» и «2» была представлена в единичных случаях в группе эпидуральной и ультранизкодозированной спинальной аналгезии. Статистически значимых различий между различными видами обезболивания обнаружено не было.

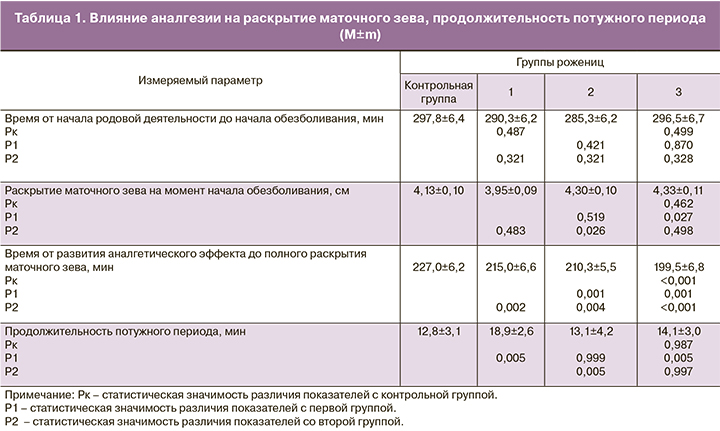
Сведения о влиянии аналгезии на раскрытие маточного зева представлены в табл. 1. Степень раскрытия маточного зева на момент обезболивания во всех группах была одинаковой и статистически значимой разницы между этими показателями не обнаружено. Однако в группах с обезболиванием время раскрытия маточного зева было достоверно меньше. Так, при проведении паравертебральной аналгезии достигнут лучший результат – промежуток времени до полного раскрытия маточного зева на 27,5 мин короче, чем в контрольной группе (Р<0,001). В группе эпидуральной аналгезии полное раскрытие маточного зева наступило на 12,0 минут быстрее, чем в контрольной группе (Р=0,002), при проведении ультранизкодозированной спинальной аналгезии – на 16,7 минут быстрее (Р=0,001). Также отмечено достоверное увеличение продолжительности потужного периода в группе эпидуральной аналгезии, в среднем на 6,1 минут по сравнению с контрольной группой (Р=0,005). Между другими группами достоверного различия в продолжительности потужного периода не выявлено.
В литературе до недавнего времени было много дискуссий относительно влияния эпидуральной аналгезии на исход родов. Существует множество исследований, сообщающих о том, что частота оперативного родоразрешения в группах, где применялась эпидуральная анальгезия, выше, чем в тех, где парентерально вводились опиоидные анальгетики. Однако данные не подтверждаются в последних исследованиях на эту тему: присутствует разнородность пациентов в группах исследования и возможно, пациентки чувствовали более сильную боль в связи с тем, что у них уже развилась дискоординированная родовая деятельность, что само по себе требует проведения оперативного вмешательства [2, 3]. По данным проведенного метаанализа сделаны выводы: эпидуральная аналгезия не оказывает статистически значимого влияния на риск оперативного родоразрешения, не оказывает непосредственного влияния на новорожденного при оценке по шкале Апгар [4]. Об удлинении второго периода родов при применении эпидуральной аналгезии сообщает большинство авторов, изучающих это метод обезболивания. Однако наблюдается небольшое удлинение в пределах нескольких минут и это не имеет большого клинического значения [5, 6].
Чаще всего это явление связывают с угнетением рефлексов с тазового дна, полной утратой чувствительности в промежности, ослаблением контроля роженицы над процессом родов [5, 7].
При анализе течения родов выяснилось, что гипертензия в течение родов чаще возникала в группе пациенток без обезболивания (в 25% случаев), в остальных группах частота встречаемости этого осложнения была низкой (табл. 2). Озноб и мышечная дрожь возникали только в группах, где использовалось обезболивание, и частота развития их была невысокой: в группе эпидуральной аналгезии – 15%, ультранизкодозированной спинальной аналгезии – 10%, паравертебральной аналгезии – 7,5% (табл. 2).
При анализе оценки состояния плода методом КТГ до обезболивания и после обезболивания статистически значимых различий не было обнаружено. Показатели во всех группах соответствовали норме и не указывали на наличие угрожающих жизни плода состояний. Как правило, параметры КТГ не изменялись после проведения обезболивания. Некоторое увеличение базальной частоты, появление децелераций и монотонный ритм нередко возникали после применения окситоцина, и эти явления купировались после развития эффекта аналгезии. У 3 пациенток был зафиксирован патологический тип КТГ с оценкой состояния плода менее 8 баллов по шкале M. Fisher в модификации Г.М. Савельевой – все пациентки были из контрольной группы, и им было проведено срочное родоразрешение путем операции кесарева сечения. Также в конце первого – начале второго периода патологический тип КТГ с оценкой состояния плода более 8 баллов по шкале M. Fisher в модификации Г.М. Савельевой появился у 1 пациентки из группы эпидуральной аналгезии, у 2 – из группы ультранизкодозированной спинальной аналгезии и у 1 – из группы паравертебральной аналгезии. В этом случае пациентки были родоразрешены через естественные родовые пути.
При оценке состояния новорожденных по шкале Апгар на 1-й и 5-й минуте после рождения достоверных различий в группах обследованных больных обнаружено не было. Все показатели соответствовали нормальным значениям здоровых новорожденных.
Таким образом, проведение обезболивания родов позволяет стабилизировать гемодинамические параметры рожениц, значительно уменьшить количество аномалий родовой деятельности. С помощью нейроаксиальных методов достигнут высокий уровень аналгезии. Эпидуральная аналгезия показала свою высокую эффективность, однако в группе пациенток, получивших этот вид обезболивания, обнаружилось увеличение продолжительности потужного периода. По всей видимости, это связано с полным исчезновением болевого импульса во время схватки, поэтому у роженицы утрачивался контроль над схватками и потугами. Ультранизкодозированная спинальная аналгезия также оказала достаточный анальгетический эффект в первом периоде родов. Однако непродолжительность по сравнению с другими методами,ее действия не всегда обеспечивала эффективное обезболивание второго периода родов. Выявлены преимущества паравертебральной аналгезии в виде значительного ускорения раскрытия шейки матки и, таким образом, уменьшения времени родов в целом. По литературным данным, это объясняется блокадой белых и серых коммуникантных ветвей симпатической цепочки, находящихся в паравертебральном пространстве [6]. В литературе имеются сведения о том, что степень афферентной блокады при паравертебральной аналгезии выше, чем при эпидуральной аналгезии [6]. При этом виде аналгезии у женщины не утрачивается контроль потуг, сохраняется согласованность схваток и потуг, не нарушается структура родов. Стоит отметить, что именно при паравертебральной аналгезии не было получено ни одного случая моторного блока с оценкой Bromage «2», в то время как в группе эпидуральной и ультранизкодозированной спинальной аналгезии встречались единичные случаи с оценкой в «1» и «2» балла. Однако некоторые женщины (15%) отмечали промежностное давление плода, некоторую болезненность во втором периоде родов, но ни в одном случае дополнительное обезболивание не понадобилось. Данные обстоятельства позволяют рассматривать эту технологию в качестве метода выбора аналгезии родов у значительного числа беременных.
Выводы
- Нейроаксиальные методики обеспечивают достаточный уровень аналгезии в родах, не влияют негативно на состояние плода.
- Ультранизкодозированная спинальная аналгезия из представленных нейроаксиальных методов имеет самую короткую продолжительность действия и не всегда эффективно обезболивает второй период родов.
- Преимуществом эпидуральной аналгезии является возможность многократного введения анестетика и достижения анальгетического эффекта на необходимое время, однако по сравнению с другими технологиями удлиняется продолжительность потужного периода.
Паравертебральная аналгезия эффективно устраняет болевые ощущения у роженицы, ускоряет созревание шейки матки, уменьшает продолжительность родов. При проведении этого вида обезболивания роженицы отмечали некоторую болезненность во втором периоде родов, что не требовало дополнительного обезболивания.



