Эндометриоз – хроническое заболевание, в настоящее время предоставляющее врачам больше вопросов, чем ответов. В процессе этого заболевания происходит доброкачественное разрастание ткани, подобной эндометрию, за пределами полости матки. При этом повышается локальное образование эстрогенов и чувствительность к ним, а также резистентность к прогестерону. Состоянию сопутствует воспалительный процесс, иммунологическая дизрегуляция, ингибирование апоптоза, активация ангиогенеза – патогенетические факторы, способствующие выживанию и росту эндометриоидных имплантов [1–3].
Согласно последним данным, 6–10% женщин репродуктивного возраста в мире страдают эндометриозом. Заболевание встречается при хронических тазовых болях в 40–70% случаев, при бесплодии – в 30–50% [2, 3].
В большинстве случаев пациентки, страдающие эндометриозом, предъявляют жалобы на маточные кровотечения, боль, бесплодие, запоры, диарею. Нарушения менструального цикла носят характер гиперменореи, менометроррагии, нерегулярных и/или контактных кровянистых выделений.
Боль может быть связана с менструальным циклом либо носить постоянный характер – тянущая боль в нижних отделах живота и области поясницы в течение всего месяца и усиливающаяся перед менструацией, дисменорея, диспареуния, дисхезия. Боль, связанная с функцией кишечника и мочевого пузыря, чаще встречается у пациенток с эндометриозом, чем в общей популяции [4]. Боль может быть периодической и постоянной, резкой, ощущаться в области влагалища, прямой кишки с иррадиацией в область промежности, бедра. Диспареуния встречается, по различным данным, у 26–70% женщин.
Кроме того, при длительном течении заболевания могут наблюдаться симптомы со стороны центральной нервной системы (раздражительность, повышенная утомляемость, подавленное настроение, снижение памяти и концентрации внимания и др.), сужение сферы интересов личности, трудовой и социальной активности, концентрация внимания только на болевых ощущениях, снижение сексуальной функции и потеря интереса к сексуальным отношениям вплоть до полного отказа от них. В ряде случаев заболевание протекает бессимптомно [2].
В своих исследованиях (проспективное когортное исследование, 2015), проведенных на 25 женщинах репродуктивного возраста, G. Mansour и соавт. показали статистически значимо более высокие уровни общего холестерина, триглицеридов и ЛПНП у пациенток с эндометриозом, чем у женщин контрольной группы. Эти результаты подтверждаются исследованиями A Tani и соавт., где определялась жесткость сосудистой стенки как признак субклинического атеросклероза и была продемонстрирована большая подверженность атеросклерозу пациенток с эндометриозом [5, 6].
Исследование, проведенное в Великобритании в 2012–2013 гг., показывает влияние эндометриоза у женщины на ее сексуального партнера. Так, мужчины отмечают, что эндометриоз затрагивает такие сферы жизни, как интимные отношения, наличие детей, трудовую жизнь супруги. Женщине требуется дополнительная психологическая поддержка из-за чувства беспомощности, безысходности, беспокойства и гнева [7].
Согласно исследованиям последних лет, развитию эндометриоидных гетеротопий способствуют локальное перитонеальное воспаление и усиление ангиогенеза. В перитонельной жидкости повышается количество макрофагов, лимфоцитов, провоспалительных цитокинов. Кроме того, очаги эндометриоза сами являются источником провоспалительных цитокинов и факторов роста, усиливая тем самым ангиогенез и активирование клеток.
Аденомиоз – достаточно распространенное заболевание у женщин в пременопаузе; относится к числу эстроген-зависимых заболеваний, поэтому остается востребованной медикаментозная терапия.
Одна из основных проблем современной гинекологии – поздняя диагностика эндометриоза, длительное прогрессирование заболевания без проведения необходимого лечения и, как следствие, значимое снижение репродуктивной функции и качества жизни.
В настоящее время продолжаются поиски и изучение сывороточных маркеров для неинвазивной диагностики эндометриоза [8, 9].
Учитывая тот факт, что эндометриоз – заболевание женщин фертильного возраста, органосохраняющая терапия является наиболее перспективной. Хроническое течение патологического процесса, высокий риск рецидива после хирургического лечения или отмены медикаментозной терапии требуют разработки плана лечения на длительный срок, вплоть до менопаузы.
Лечение эндометриоза комплексное и включает хирургические методы и медикаментозную терапию. Препаратами первой линии для лечения эндометриоза являются прогестагены в режиме монотерапии, принимаемые внутрь, вводимые внутримышечно или подкожно. Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1b) [2].
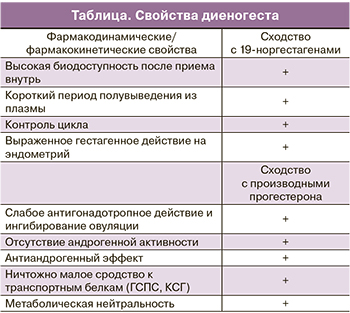
Диеногест (17α, цианометил, 17β, гидрокси, эстра, 4,9, диен, 3,1) – синтетический стероид, относящийся к группе прогестагенов. Обладает исключительной прогестагенной активностью при отсутствии андрогенного, эстрогенного, антиэстрогенного и кортикоидоподобного действия. Оказывает антипролиферативное, антиангиогенное, противовоспалительное, иммуномодулирующее действие. Блокада овуляции осуществляется за счет апоптоза гранулезных клеток растущего фолликула, умеренного ингибирования уровня фолликулостимулирующего и лютеинизирующего гормонов, снижения продукции эстрадиола без симптомов дефицита эстрогенов. Диеногест подавляет воспалительный ответ в стромальных и эпителиальных клетках за счет снижения уровня медиаторов воспаления (простагландинов, интерлейкинов) и повышения активности натуральных киллеров [2, 3, 6, 10] (таблица).
Диеногест в дозе 2 мг/сут. купирует обусловленную эндометриозом боль, уменьшает размеры и распространенность гетеротопий [2].
Препарат хорошо переносится и рекомендован для длительного применения. Прием 2 мг диеногеста не оказывает влияния на метаболизм углеводов и лишь минимально влияет на обмен липидов, что важно, учитывая вероятно более высокие риски развития атеросклероза у пациенток с эндометриозом.
 Одним из наиболее частых побочных эффектов при приеме прогестагенов является возникновение прорывных маточных кровотечений. Частота возникновения данного осложнения при приеме диеногеста сопоставима с другими прогестагенами и снижается по мере увеличения длительности применения [2]. Прогестины не увеличивают тромботический риск, а значит могут применяться в качестве монотерапии эндометриоза у женщин, имеющих противопоказания к применению комбинированных эстроген-гестагенных препаратов. Кроме того, P. Vercellini и соавт. отмечают лучшую переносимость диеногеста в сравнении с норэтистерона ацетатом [11].
Одним из наиболее частых побочных эффектов при приеме прогестагенов является возникновение прорывных маточных кровотечений. Частота возникновения данного осложнения при приеме диеногеста сопоставима с другими прогестагенами и снижается по мере увеличения длительности применения [2]. Прогестины не увеличивают тромботический риск, а значит могут применяться в качестве монотерапии эндометриоза у женщин, имеющих противопоказания к применению комбинированных эстроген-гестагенных препаратов. Кроме того, P. Vercellini и соавт. отмечают лучшую переносимость диеногеста в сравнении с норэтистерона ацетатом [11].
В исследовании, проведенном Bo Liang и соавт. на мышах, по изучению сравнительной эффективности терапии эндометриоза изучали диеногест, улипристала ацетат и дидрогестерон. Показана более высокая эффективность диеногеста в подавлении роста гетеротопий и более длительное сдерживание увеличения зоны поражения после отмены препарата [12].
K. Sugimoto и соавт. в исследовании, проведенном в 2015 г., показали эффективность длительного (от 53 до 120) недель применения диеногеста с целью терапии различных форм эндометриоза. Так, средний показатель толщины миометрия, определяемый путем трансвагинального ультразвукового исследования, постепенно снижался с 53 недель до 21 месяца, и к 24-му месяцу составил 91,3% от первоначального значения [13].
Учитывая тот факт, что эндометриоз требует длительной терапии, изучение эффективности и безопасности лекарственных средств представляется актуальным как с практической, так и с научной точки зрения.
Клиническое наблюдение № 1
Пациентка Е., 49 лет. Принимает диеногест 2 мг (препарат визанна), в течение 6 лет в непрерывном режиме.
В 2012 г. прием препарата начат в связи с установленным диагнозом – аденомиоз, диффузная форма в сочетании с множественной миомой матки, эндометриоз яичников. При первом обращении пациентка предъявляла жалобы на: обильные менструальные кровотечения со сгустками до 10-14 дней, длительность менструаций до 3 недель с пред- и постменструальными мажущими выделениями; боли внизу живота с иррадиацией в поясничную область во время менструации, которые требовали приема нестероидных противовоспалительных средств (НПВС) в инъекционных формах; диспареунию. Диагноз эндометриоз матки и яичников установлен в 2010 г. Репродуктивные планы – беременность не планирует (в анамнезе – двое срочных родов, без осложнений).
Сопутствующая патология: нарушение жирового обмена III ст. (ИМТ 42 кг/м2), артериальная гипертензия, подагрический артрит. Находится на диспансерном учете у врача-кардиолога.
Ранее в качестве терапии эндометриоза применялись чисто прогестиновые оральные контрацептивы, левоноргестрел-содержащая ВМС (мирена) – без выраженного эффекта.
В анамнезе: цистэктомия (эндометриоидная киста яичника), двухкратная резекция правого яичника (2010 г. и 2011 г.); дважды 2011 и 2012 гг. госпитализация в гинекологическое отделение по поводу менометроррагии с выскабливанием полости матки.
Пациентке предложена операция в объеме гистерэктомии в связи с отсутствием эффективности гормональной терапии, выраженным болевым и геморрагическим синдромом. Получен информированный отказ от оперативного лечения.
По результатам обследования выявлено снижение уровня гемоглобина – 84 г/л, эритроцитов – 2,9 млн/мкл (106), гематокрит – 27%, на фоне периодического применения препаратов железа, которые пациентка самостоятельно принимала без контроля показателей крови.
Биохимический анализ крови: общий белок – 81 г/л, глюкоза – 5,8 ммоль/л, билирубин – 4,7 мкмоль/л, АЛТ – 28 ед/л, АСТ – 37 ед/л, общий холестерин – 7,3 ммоль/л, ЛПВП – 1,2 ммоль/л, ЛПНП – 4,3 ммоль/л, ЛПОНП – 0,9 ммоль/л, ТГ – 2,2 ммоль/л, коэффициент атерогенности – 5,08 (норма менее 3,5), железо сыворотки – 7,8 мкмоль/л (норма 9–30 мкмоль/л). Коагулограмма – нормативные значения.
По результатам лабораторного обследования выявлено: хроническая постгеморрагическая железодефицитная анемия средней степени тяжести, гиперлипидемия и дислипидемия.
Ультразвуковое исследование органов малого таза (2012 г. до начала терапии, 17-й день менструального цикла): матка 79×67×72 мм, кпереди, отмечается выраженная асимметрия стенок соотношение передней к задней стенке 3:1, миометрий неоднородный, изменения затрагивают всю толщу до серозы. Визуализируются интерстициально узлы 18×14 мм по передней стенке и в дне 25×16 мм, с четкой капсулой. Эндометрий 14 мм, секреторная трансформация. Цервикальный канал сомкнут, шейка матки с единичными кистами. Правый яичник 13×10×12 мм, фолликулы отсутствуют, визуализация затруднена. Левый 24×18×21 мм, фолликулы 2–3 в поле зрения, желтое тело 16 мм. Маточные трубы не визуализируются.
Пациентке предложена терапия препаратом визанна (по 1 таблетке в день, ежедневно, длительно). Следует отметить, что при наличии у женщины экстрагенитальной патологии (артериальная гипертензия, гиперлипидемия и др.) необходимо информирование пациенток о регулярном мониторинге состояния совместно со смежными специалистами.
Прием препарата начат на 12-й день менструального цикла (в соответствии с инструкцией прием таблеток можно начинать в любой день менструального цикла). В течение первых трех месяцев приема препарата визанна отмечали периодические, хаотичные мажущие кровянистые выделения, уменьшение болевого синдрома. Прием диеногеста сочетали с курсовыми приемами НПВС (ибупрофен), 3 курса по 10 дней один раз в месяц. В соответствии с клиническими рекомендациями НПВС рекомендуется применять кратковременно для лечения боли в ходе ожидания купирования симптомов после назначения целенаправленных методов медикаментозного лечения [2]. Назначен прием препаратов железа (ферлатум), фолиевой кислоты.
После трех месяцев терапии наблюдались скудные менструалоподобные выделения 1 раз в 2–3 месяца, значимое уменьшение болевого синдрома. На фоне приема препарата визанна динамическое наблюдение с контролем показателей общего и биохимического анализа крови, коагулограммы, УЗИ органов малого таза 1 раз в три месяца. После 6 месяцев непрерывного применения диеногеста на фоне терапии артериальной гипертензии и нарушений жирового обмена отмечена нормализация показателей гемоглобина и эритроцитов, снижение общего холестерина, стабилизация артериального давления.
Инструкция к препарату визанна содержит данные о применении диеногеста до 15 месяцев, однако не ограничивает длительность применения. В этой связи решение о длительности дальнейшей терапии зависит от клинической картины заболевания [2]. Учитывая значительное улучшение состояния пациентки, отсутствие геморрагического и уменьшение болевого синдрома, отсутствие побочных эффектов, предложено продолжить терапию до возраста естественной менопаузы под динамическим наблюдением врача акушера-гинеколога.
Через год от начала терапии: жалоб не предъявляет, при активном опросе отмечает некоторое снижение либидо, стойкая аменорея с редкими (примерно 1 раз в 6 мес.) мажущими кровянистыми выделениями. По результатам УЗИ органов малого таза (2013 г.) положительная динамика: матка 68×60×65 мм, кпереди, отмечается асимметрия стенок соотношение передней к задней стенке 2:1, миометрий неоднородный, изменения затрагивают всю толщу до серозы. Визуализируются интерстициально узлы 16×12 мм по передней стенке и в дне 26×15 мм, с четкой капсулой. Эндометрий 3 мм. Цервикальный канал сомкнут, шейка матки с единичными кистами. Правый яичник 13×10×12 мм, фолликулы отсутствуют, визуализация затруднена. Левый 23×19×19 мм, фолликулы единичные в поле зрения. Маточные трубы не визуализируются.
При дальнейшем наблюдении периодически, по результатам УЗИ органов малого таза – функциональное кистозное образование яичника, не требующее терапии. Показатели общего и биохимического анализа крови в пределах нормы (на фоне комплексной терапии гиперхолестеринемии, артериальной гипертензии, нарушений жирового обмена). Показатели коагулограммы в пределах референсных значений. Снижение веса за 5 лет на 9 кг.
Денситоментрия 2017 г. – минеральная плотность костной ткани в пределах нормы.
По данным маммографии 2017 г. – умеренно выраженный диффузный фиброаденоматоз, категория Bi-RADS 2.
Последний визит март 2018 г.: жалоб не предъявляет, стойкая аменорея. По результатам УЗИ органов малого таза положительная динамика: матка 63×56×58 мм, кпереди, асимметрии стенок не отмечается, миометрий неоднородный. Визуализируются интерстициально узлы 14×10 мм по передней стенке и в дне 21×13 мм, с четкой капсулой. Эндометрий 3 мм. Цервикальный канал сомкнут, шейка матки с единичными кистами. Правый яичник 12×10×10 мм, фолликулы отсутствуют, визуализация затруднена. Левый 23×19×19 мм, фолликулы единичные в поле зрения. Маточные трубы не визуализируются.
Признаков климактерического синдрома нет. Планируется отмена препарата в возрасте 50–51 года (предполагаемая менопауза) с контролем ФСГ.
Представленный клинический случай свидетельствует о возможности длительного применения препарата (в приведенном случае – 72 мес.), содержащего диеногест 2 мг, в непрерывном режиме у пациенток с сочетанной патологией матки – диффузная форма аденомиоза и интерстициальная миома матки на фоне экстрагенитальной патологии (артериальная гипертензия, дислипидемия, подагра, нарушение жирового обмена). Достигнут положительный клинический результат – купирование геморрагического и болевого синдрома. Выбранная тактика консервативного лечения позволила избежать оперативного вмешательства и, как следствие, развития постгистерэктомического синдрома.
Клиническое наблюдение № 2
Пациентка В., 50 лет, принимает препарат визанна в течение 6 лет в непрерывном режиме. В 2012 г. прием препарата визанна начат в связи с установленным диагнозом – аденомиоз в сочетании с миомой матки. Пациентка до применения препарата предъявляла жалобы на обильные менструации, отсутствие эффекта от проводимой терапии.
Сопутствующая патология: железодефицитная анемия тяжелой степени (уровень гемоглобина достигал 63 г/л), никотиномания.
Ранее принимала комбинированные оральные контрацептивы в течение 2 лет с различным составом, без эффекта (нестабильность цикла, кровотечения на фоне применения контрацептивов, сохраняющаяся анемия). В 2012 г. была сделана одна инъекция бусерелин-депо 3,75 мг, после чего через 12 дней появились обильные кровянистые выделения, что явилось поводом для выскабливания полости матки. В стационаре предложено оперативное лечение – гистерэктомия.
Ультразвуковое исследование органов малого таза (2012 г. до начала терапии после выскабливания полости матки на 8-й день) – тело матки кпереди по оси таза, округлой формы с четкими ровными контурами 96×9×78 мм, миометрий неоднородный, степень выраженности аденомиоза – 3. Миоматозные узлы по задней стенке 23×32 мм и 15×18 мм. Асимметрия стенок с преобладанием передней. Эндометрий 5 мм, ровный однородный. Яичник справа 20×21×22 мм, слева 17×20×16 мм, фолликулы 3–4 мм, до 3–5 в поле зрения. Маточные трубы не визуализируются.
Учитывая выраженный геморрагический синдром, сочетание аденомиоза 3-й ст. с миомой матки небольших размеров, отказ пациентки от оперативного лечения, рекомендован прием препарата визанна в непрерывном режиме.
На фоне приема препарата визанна пациентка отмечает умеренные кровянистые выделения со сгустками, которые появляются 1 раз в 2 года, купируются приемом транексамовой кислоты, в остальное время стойкая аменорея. Других жалоб нет, препарат переносит хорошо. Восстановление уровня гемоглобина и эритроцитов через 2 месяца от начала терапии. Следует отметить, что появление умеренных кровянистых выделений не приводило к снижению уровня гемоглобина. Динамическое наблюдение включало контроль показателей биохимического анализа крови, на всем протяжении лечения не отмечено отклонений.
При УЗИ органов малого таза периодически обнаруживали функциональные кисты яичников с самостоятельным регрессом.
В динамике по данным УЗИ органов малого таза в 2017 г. – выраженная положительная динамика – уменьшение размеров матки до 75×63×70 мм. Необходимо отметить, что при ультразвуковом исследовании не отмечено наличия узловых образований в миометрии, которые визуализировались ранее. В этой связи пациентке проведена МРТ органов малого таза с контрастным усилением «Омнискан» 10 мл: матка увеличена в размерах (72×64×71 мм), узловые образования в миометрии отсутствуют, признаки диффузного аденомиоза 3-й ст.
Представленные результаты исследований говорят об ошибочной диагностике миомы матки и наличии у пациентки диффузно-узловой формы аденомиоза. На фоне терапии препаратом визанна в течение почти 6 лет (69 мес.) достигнут регресс заболевания.
Результаты маммографии 2018 г. в молочных железах преобладает жировая ткань, множественные соеденительнотканные тяжи, железистая ткань практически не визуализируется. Категория Bi-RADS 1.
Учитывая выраженный эффект от проводимой терапии по согласованию с пациенткой решено продолжить терапию до возраста естественной менопаузы 50–51 года с последующим динамическим наблюдением врача акушера-гинеколога.
Описанные клинические случаи позволяют рекомендовать длительную терапию аденомиоза диеногестом 2 мг (препарат визанна) и подтверждают высокий уровень эффективности и безопасности длительной терапии.



