Эндометриоидные пограничные опухоли яичника (ЭПОЯ) или атипичные пролиферативные эндометриоидные опухоли яичника составляют 0,2% новообразований яичника и 2–3% среди всех пограничных опухолей яичника (ПОЯ) [1, 2]. Из-за редкости ЭПОЯ данные мировой литературы об особенностях развития и клинического течения этого заболевания крайне ограничены [1–4].
Диагноз ПОЯ, по данным разных авторов, устанавливается в 58–86% случаев. Ни один из существующих лабораторных и инструментальных методов исследования не имеет достаточной чувствительности для постановки диагноза ПОЯ. Только гистологическое и иммуногистохимическое исследования позволяют провести дифференциальный диагноз ПОЯ и оптимизировать тактику лечения больных [5].
Поскольку удельный вес женщин репродуктивного возраста в структуре заболеваемости ПОЯ достаточно высок (>30%), вопросы сохранения фертильности занимают значимое место в лечении этой категории пациенток. Благоприятный прогноз, низкая частота рецидивирования и высокие показатели (почти 100%) выживаемости при пограничных опухолях создают предпосылки для более широкого применения органосохраняющего лечения [6–8].
Клиническое наблюдение
Пациентка N., 26 лет, поступила в гинекологическое отделение c диагнозом «Новообразование яичника» для выполнения диагностической лапароскопии в плановом порядке.
Из анамнеза известно, что больная предъявляла жалобы на хроническую тазовую боль, дисменорею (интенсивность болей 7–8 баллов по визуально-аналоговой шкале), требующую приема нестероидных противовоспалительных средств и приводящую к астенизации.
Менструации с 14 лет по 4 дня, через 28–30 дней, регулярные, умеренные, резко болезненные. Беременность одна, закончившаяся искусственным абортом в 2007 году, без осложнений. Прием комбинированных оральных контрацептивов отрицает. Планирует беременность в будущем. Из сопутствующих гинекологических заболеваний – эктропион шейки матки. Наследственный анамнез отягощен по эндометриозу.
Впервые кистозное образование яичника обнаружено в возрасте 23 лет при ультразвуковом исследовании (УЗИ), проведенном в связи с клиникой острого живота. Назначена противоболевая терапия. У гинеколога пациентка наблюдалась нерегулярно.
При гинекологическом осмотре на момент поступления в левой подвздошной области определялось плотное подвижное новообразование размерами около 10 см, тугоэластической консистенции, болезненное, смещающее матку вправо.
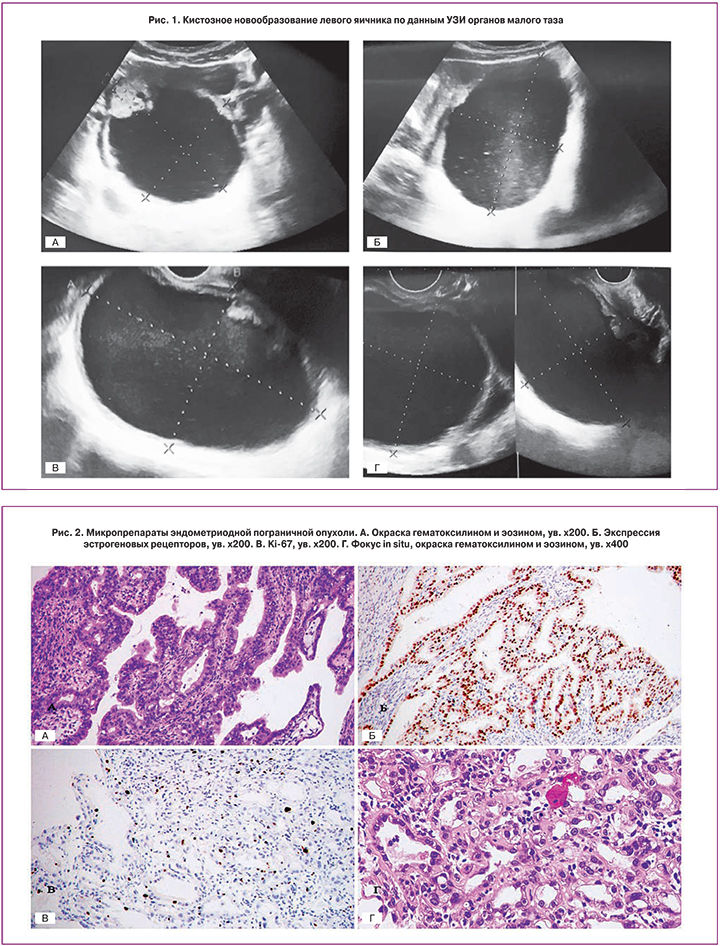
По данным УЗИ органов малого таза в проекции левого яичника, кзади от матки было выявлено кистозное новообразование размерами 120х87 мм с эхогенной взвесью, утолщенной стенкой, пристеночным компонентом повышенной эхогенности; при цветовом допплеровском картировании определялись единичные локусы кровотока (рис. 1). Уровень опухолевых маркеров свидетельствовал о высоком риске злокачественной эпителиальной опухоли (HE 4 – 63,72 пмоль/л, СА 125 – 35,6 Ед/мл, индекс ROMA – 23,97%, референсные значения CA 125: 0–35 Ед/мл, HE 4: 0–150 пмоль/л, индекс ROMA для женщин в пременопаузе <12,5%).
При обзорной лапароскопии обнаружено: левый яичник в спайках, представлен новообразованием кистозного характера, размерами 11,5×10,0 см; на брюшине крестцово-маточных и задних листках широких маточных связок множественные очаги эндометриоза.
Произведен хирургический этап лечения в объеме цистэктомии слева, коагуляции очагов эндометриоза и биопсии эндометрия. Послеоперационный период протекал без осложнений.
При гистологическом исследовании в неспециализированной лаборатории дано заключение о наличии муцинозной аденокарциномы яичника. При пересмотре препаратов в онкологическом учреждении обнаружена атипическая пролиферативная (пограничная) серомуцинозная кистозная опухоль яичника с умеренно выраженной ядерной атипией и низкой митотической активностью. При проведении иммуногистохимического исследования в Федеральном онкологическом центре выявлены: позитивная реакция на эстрогеновые, прогестероновые рецепторы, эпителиальный мембранный антиген, негативная реакция в опухоли на α-ингибин, p53, белок опухоли Вильмса (WT-1), индекс Ki67 – 8% (рис. 2А-Г), что свидетельствовало о наличии пограничной эндометриоидной опухоли с фокусами неинвазивного рака и эндометриоза.
После морфологической верификации диагноза пациентке назначено дообследование: магнитно-резонансная томография органов малого таза, компьютерная томография органов брюшной полости и грудной клетки, видеоэзофагогастроскопия и видеоколоноскопия, по данным которых не вывялено распространенности опухолевого процесса.
Вторым этапом пациентке выполнено хирургическое стадирование и органосохраняющее лечение в объеме: повторной лапароскопии, левосторонней аднексэктомии, резекции правого яичника, субтотальной оментэктомии, смывов с брюшины малого таза, диафрагмальной поверхности и латеральных каналов.
По данным гистологического исследования операционного материала остаточной опухоли не выявлено. Заключение: кистозно-атретические фолликулы правого и левого яичников. Неспецифическое гранулематозное воспаление ткани левого яичника. Исследованные фрагменты жировой клетчатки большого сальника типового строения.
Цитологический анализ смывов с брюшины малого таза, диафрагмальной поверхности и латеральных каналов клеточной атипии не выявил.
Окончательный диагноз: Пограничная эндометриоидная опухоль яичника Ic1 (FIGO, 2012).
Послеоперационный период протекал без осложнений. Менструальная функция восстановилась через 2 месяца. Динамическое наблюдение в течение 24 месяцев не обнаружило признаков прогрессирования заболевания. В настоящий момент пациентке 28 лет, в ближайшее время беременность не планирует.
Обсуждение
В 2014 году Всемирная Организация Здравоохранения обновила морфологическую классификацию новообразований яичника [9] и выделила группу эндометриоз–ассоциированных опухолей, которые включают эндометриоидные, светлоклеточные и серомуцинозные карциномы, а также соответствующие им атипичные пролиферативные опухоли [10].
По наблюдениям L.M. Roth 67% пациенток с ЭПОЯ имели эндометриоз в анамнезе [2]. В исследовании R.R. Snyder. и соавторов из 7 случаев пролиферативных эндометриоидных опухолей в 3 был обнаружен эндометриоз яичника и/или маточных труб. В том же исследовании среди 31 пациентки с ЭПОЯ – 16 имели эндометриомы и/или ретроцервикальный эндометриоз [11]. По данным K.A. Bell. и R.J. Kurman из 33 женщин с диагностированными ЭПОЯ у 12 из них был обнаружен эндометриоз [1]. Согласно данным S. Hauptmann сопутствующий эндометриоз наблюдается в 63% случаев пограничных эндометриоидных опухолей, а в 39% выявляется синхронная гиперплазия или карцинома эндометрия [4].
Все случаи ЭПОЯ, описанные в литературе, кроме 3, имели I стадию заболевания. Перитонеальные импланты при ЭПОЯ крайне редки и были найдены лишь у 2 больных, из всех описанных примеров. У пациенток с ЭПОЯ с высокой частотой встречалась сопутствующая патология эндометрия (полипы, гиперплазия без атипии, атипическая гиперплазия и аденокарцинома) [1–4]. В связи с этим при органосохраняющем лечении ЭПОЯ рекомендуется морфологическое обследование эндометрия.
Поскольку удельный вес женщин репродуктивного возраста в структуре заболеваемости ПОЯ достаточно высок (>30%), вопросы сохранения фертильности занимают значимое место в лечении этой категории больных. Благоприятный прогноз, низкая частота рецидивирования и высокие показатели выживаемости при пограничных опухолях, безусловно, создают предпосылки для более широкого применения органосохраняющих операций [6–8]. При ЭПОЯ чаще наблюдается одностороннее поражение яичника, что расширяет возможности органосохраняющего лечения, в отличие от серозных ПОЯ, при которых в 15–20% встречается билатеральное поражение [3].
Пациенткам с ЭПОЯ, которые заинтересованы в сохранении фертильности, может быть выполнена операция, ограниченная односторонней сальпингоовариоэктомией (с сохранением матки, контрлатерального яичника и маточной трубы), резекция пораженного опухолью яичника или цистэктомия [12].
В последние годы малоинвазивная хирургия, в частности лапароскопия, приобретает широкое применение в лечении онкологических заболеваний. Такие преимущества лапароскопии, как малая травматичность, быстрая реабилитация и низкая частота развития спаечного процесса, безусловно, не только более предпочтительны для больных, но и удовлетворяют требованиям органосохраняющего лечения [6, 13].
В литературе описаны только несколько случаев органосохраняющего лечения ЭПОЯ с последующим динамическим наблюдением. В исследовании R.R. Snyder и соавт. [11] 4 больным была выполнена односторонняя овариоэктомия и не получено данных за рецидив болезни. D.A. Bell и R.E. Scully [14] также описали 5 консервативных операций (4 односторонних аднексэктомий и 1 аднексэктомия в сочетании с биопсией контрлатерального яичника). С. Uzan и соавт. [3] опубликовали 7 случаев органосохраняющего лечения: 5 односторонних аднексэктомий и 2 односторонние цистэктомии. Рецидив ЭПОЯ обнаружен только в одном случае и только на стороне ипсилатерального яичника. Таким образом, согласно данным обзора, авторы делают выводы, что ЭПОЯ имеют благоприятный прогноз независимо от того, выполнено ли органосохраняющее или ультраорганосохраняющее лечение [3].
Заключение
Описанное клиническое наблюдение позволяет предположить, что эндометриоз может являться морфологическим предшественником эндометриоидной пограничной опухоли. Гистологическое и иммуногистохимическое исследования позволяют установить диагноз ЭПОЯ и оптимизировать объем хирургического лечения у женщин фертильного возраста, а также сохранить и реализовать репродуктивный потенциал.



