Снижение материнской смертности – это высокоприоритетное направление общественного здравоохранения во всем мире. Анализ уровня и динамики материнских потерь позволяет оценить результаты деятельности не только службы родовспоможения, но и здравоохранения в целом.
Почти каждые две минуты в мире от осложнений беременности и родов умирает одна женщина. Большинство смертельных случаев происходит в развивающихся странах, особенно в Африке и Южной Азии. За последние десятилетия в мире наблюдается повсеместное сокращение числа материнских смертей с 543 тыс. в 1990 г. до 287 тыс. в 2010 г. [1]. Эти изменения, прежде всего, связаны с увеличением частоты использования контрацепции, сокращением величины показателя фертильности, улучшением социально-экономических условий и уровня образования женщин, а также с повышением доступности медицинской помощи. В развитых странах одновременно со снижением числа материнских смертей от прямых причин возрастает удельный вес непрямых причин [2].
Согласно Международной статистической классификации болезней и проблем, связанных со здоровьем десятого пересмотра (МКБ-10) причины материнской смерти подразделяют на прямые, то есть непосредственно связанные с акушерскими причинами, и непрямые – косвенно связанные с акушерскими причинами [3].
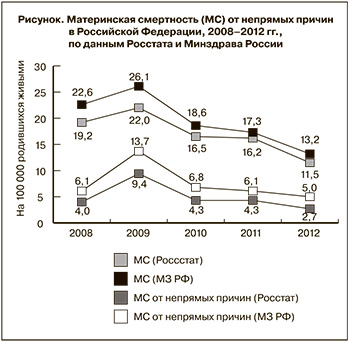
За последние пять лет в России на фоне общего снижения показателя материнской смертности отмечается стабильная динамика сокращения материнской смертности от непрямых причин (рисунок). Показатель материнской смертности от непрямых причин за последние пять лет снизился на 32,5% и в 2012 г. составил 2,7 на 100 000 родившихся живыми. В то же время в Северо-Западном федеральном округе материнская смертность от непрямых причин вдвое превышала среднероссийский уровень. В ряде субъектов Российской Федерации, таких как Кировская область, Санкт-Петербург, Красноярский край, на протяжении последних пяти лет величина материнской смертности от данной группы причин стойко превышала показатель по стране и в 2012 году составляла 11,8 на 100 000 родившихся живыми, 11,2 и 4,9 соответственно. Подъем уровня материнской смертности от непрямых причин был зарегистрирован в Москве (на 19,9% с 5,6 на 100 000 родившихся живыми в 2008 г. до 6,4 в 2012 г.), в Краснодарском крае (на 80,3% с 1,6 в 2008 г. до 2,9 в 2012 г.), в Волгоградской области (почти в 2 раза с 3,4 в 2008 г. до 6,6 в 2012 г.), в Санкт-Петербурге (в 2,7 раза с 4,2 в 2008 г. до 11,2 в 2012 г.) и в Алтайском крае (в 2,7 раза с 3,3 в 2008 г. до 9,1 в 2012 г.).
В развитых странах каждая четвертая материнская смерть приходится на долю непрямых причин (24,7%, 95% ДИ [19,5; 33,9]). Высокое бремя неинфекционных заболеваний среди женщин репродуктивного возраста, особенно сердечно-сосудистых, онкологических, хронических респираторных болезней и диабета, вносит ощутимый вклад в материнские потери от непрямых причин. В развитых странах на их долю приходится 20,3% (95% ДИ [16,1; 29,1]). [4].
Экстрагенитальные заболевания (ЭГЗ) в России занимают лидирующее место в структуре причин материнской смертности (37,7% в 2012 году) [5].
Цель исследования – проанализировать материнскую смертность и представить характеристику женщин, умерших от этих заболеваний, в Российской Федерации за период 2010–2012 гг.
Материал и методы исследования
Накоплено достаточно данных о том, что рутинная регистрация через систему записи актов гражданского состояния не позволяет получать полную информацию обо всех случаях материнских смертей, в частности о женщинах, умерших вне стационара [6]. В связи с этим в 2006 г. приказом Минздравсоцразвития России №500 «О совершенствовании учета и анализа случаев материнской смерти в Российской Федерации» была утверждена «Карта донесения о случае материнской смерти». Данная учетная форма, наряду с пояснительными записками главных акушеров-гинекологов субъектов РФ к форме №32 «Сведения о медицинской помощи беременным, роженицам и родильницам», позволяет получать более полную информацию о числе материнских потерь, исправлять дефекты, связанные с кодированием основной причины смерти, в соответствии с МКБ-10, и технические ошибки передачи.
 Согласно МКБ-10 материнская смерть, косвенно связанная с акушерскими причинами – это смерть в результате существовавшей прежде болезни или болезни, развившейся в период беременности, вне связи с непосредственной акушерской причиной, но отягощенной физиологическим воздействием беременности [3].
Согласно МКБ-10 материнская смерть, косвенно связанная с акушерскими причинами – это смерть в результате существовавшей прежде болезни или болезни, развившейся в период беременности, вне связи с непосредственной акушерской причиной, но отягощенной физиологическим воздействием беременности [3].
В исследовании проведен анализ данных учетных форм №003/у-МС «Карта донесения о случае материнской смерти» (далее – Карта) за период 2010–2012 гг., отобранных в соответствии с основной причиной смерти, указанной в пункте 31. Карты, в которых отсутствовали сведения об основной причине смерти, или были указаны две причины и более – исключались из анализа. Таким образом, всего в исследование было включено 824 Карт, из них в 249 Картах в качестве основной причины была указаны ЭГЗ, что составило 76,4% от общего числа материнских потерь от указанной причины за весь анализируемый период в Российской Федерации.
В Карте содержится информация о социально-экономическом статусе женщины, ее анамнезе, течении настоящей беременности. Наряду с этим в Карте представлены данные экспертной оценки качества оказанной медицинской помощи (амбулаторной, стационарной, реанимационно-анестезиологической, других видов), а также оценивается предотвратимость летального исхода каждого случая. В исследовании представлена характеристика материнских смертей от ЭГЗ по следующим параметрам: возрасту, месту жительства, месту работы, образованию, семейному положению, жилищным условиям, вредным привычкам, профессиональным вредностям, наблюдению беременной, первой явке по беременности, паритету беременности, экстрагенитальным и гинекологическим заболеваниям, сроку гестации на момент завершения беременности и периоду наступления смерти. Дефекты оказания первичной медико-санитарной, специализированной, в том числе реанимационно-анестезиологической, медицинской помощи представлены в зависимости от степени предотвратимости летального исхода.
При анализе каждой переменной оценивалась валидность полученной информации. С этой целью для каждого пункта Карты рассчитывался процент невалидных наблюдений как отношение числа пропущенных пунктов (или вариант «нет данных») к общему числу пунктов.
В ходе исследования проведено сравнение параметров, характеризующих случаи материнской смерти от ЭГЗ и других причин. В качестве категории сравнения (КС) для каждой из изучаемых характеристик была выбрана подгруппа с наименьшим риском материнской смертности.
Для описания групп использовались доли, выраженные в % к общему числу наблюдений, и 95% доверительный интервал (95% ДИ). При сравнении двух групп между собой рассчитывалось отношение шансов (ОШ) с оценкой достоверности критерием χ2 Мантеля–Ханзеля.
Статистическая обработка данных проводилась в программе SPSS 18.0 для Windows (SPSS Inc, Chicago, IL, USA), WinPepi (Pepi-for-Windows) версия 11.39.
Результаты исследования
ЭГЗ, на фоне которых возникает и протекает беременность, в значительной степени повышают риск развития различных осложнений во время беременности, родов и в послеродовом периоде. Увеличение числа беременных, имеющих те или иные сопутствующие ЭГЗ, можно считать вполне закономерным в связи с повышением верхней возрастной границы наступления беременности, а также широкими возможностями современной медицины, направленными на коррекцию всевозможных врожденных пороков и других состояний, позволяющих женщине реализовать свою репродуктивную функцию. Распространенность ЭГЗ довольна высока. Так, например, в 2013 году анемия была диагностирована у 33,6% женщин, закончивших беременность, болезни системы кровообращения – у 9,7%, а заболевания щитовидной железы – у 5,5%. В тоже время анемия осложняет течение родов и послеродового периода у 23,1% женщин, а заболевания системы кровообращения – у 6,3%.
Экстрагенитальная патология является ведущим фактором риска материнской смертности и в структуре российского показателя занимает первое место – 37,7%. По данным Минздрава России материнская смертность вследствие непрямых причин в 1,8 раз превышает цифры, зарегистрированные в системе записи актов гражданского состояния, и в 2012 году достигла 5,0 на 100 000 родившихся живыми (рисунок). Этот факт подтверждает эффективность существующего мониторинга материнской смерти, который проводит Минздрав России, по активному выявлению случаев материнской смерти, произошедших вне стационара, а также по исправлению дефектов, связанных с кодированием основной причины смерти.
Снижение материнской смертности произошло в связи с внедрением в акушерскую практику новых технологий из других медицинских дисциплин, особенно терапии, хирургии, анестезиологии и интенсивной терапии [7].
Основной причиной смерти беременных женщин, рожениц и родильниц от ЭГЗ стати болезни системы кровообращения (55,8%). Среди этой группы заболеваний причинами летальных исходов явились разрывы аневризм сосудов, венозные тромбозы, кардиомиопатии и врожденные пороки сердца. От злокачественных новообразований различной локализации погибло 10,5%, от инфекционных заболеваний – 8,4%, от болезней органов дыхания – 7,4%, от болезней органов пищеварения – 5,3%, от болезней эндокринной системы – 4,2%, от заболеваний почек – 4,2% и других – 4,2% [5].
Структура причин материнской смертности зависит от уровня ее показателя в регионе. Так в регионах с величиной материнской смертности, превышающей третий квартиль (Р75=7,3 на 100 000 родившихся живыми), в 2012 году на долю ЭГЗ приходилось в среднем половина всех случаев материнских потерь (Me=50%).
Характеристика женщин умерших от ЭГЗ по данным Карт представлена в таблице. Практически каждая вторая женщина была старше 30 лет (52,2%, 95% ДИ [41,6; 64,0]). Удельный вес городских жительниц преобладал над сельскими (64,3%, 95% ДИ [58,0; 70,2] и 34,5%, 95% ДИ [28,6; 40,8] соответственно). Следует отметить значительный процент неработающих женщин (41,4%, 95% ДИ [35,2; 47,8]). Уровень образования в половине случаев соответствовал среднему и среднему специальному (49,4%, 95% ДИ [38,9; 61,0]). Подавляющее большинство женщин состояли в зарегистрированном или гражданском браке (82,7%, 95% ДИ [77,5; 87,2]). Две трети имели отдельное жилье (73,1%, 95% ДИ [67,1; 78,5]). Одна треть женщин указали на наличие вредных привычек (29,7%, 95% ДИ [24,1; 35,8]), это оказалось в 1,5 раза выше по сравнению с группой женщин, умерших от других причин (17,7%, 95% ДИ [14,7; 21,1]) и в 2,1 раза увеличивает шансы наступления летального исхода при наличии ЭГЗ (p≤0,0001). Половина не имели профессиональных вредностей (53,4%, 95% ДИ [47,0; 59,7]).
Приведенные данные медико-социальной характеристики женщин, умерших от ЭГЗ, указывают на отсутствие достоверных отличий по сравнению с группой женщин, умерших от других причин, за исключением более высокой частоты вредных привычек. Обращает на себя внимание низкое качество заполнения отдельных пунктов Карты, а именно: при описании уровня образования – 36,1% невалидных сведений, профессиональных вредностей – 36,1%, наличия вредных привычек – 24,1%.
Наблюдение беременных с ЭГЗ в антенатальном периоде имеет решающее значение для исхода беременности. Удельный вес первобеременных в двух сравниваемых группах практически не отличался и в группе с ЭГЗ составлял 25,3% (95% ДИ [20,0; 31,2]). Наблюдение беременности в подавляющем большинстве случаев осуществлялось врачом (65,9%, 95% ДИ [59,6; 71,7]), в то время как почти каждая третья женщина, погибшая от ЭГЗ, не находилась под наблюдением медицинского персонала (29,3%, 95% ДИ [23,7; 35,4]). Сроки постановки на учет также имеют большое значение, особенно в случае необходимости принятия решения о возможности пролонгации беременности у женщин с тяжелыми ЭГЗ. Информация о сроке первой явки по беременности в анализируемых группах практически не различались. Среди женщин, умерших от ЭГЗ, около половины встали на учет до 12 недель (49,8%, 95% ДИ [43,4; 56,2]). Следует отметить, что подобная ситуация наблюдается при анализе всех случаев материнской смерти в стране.
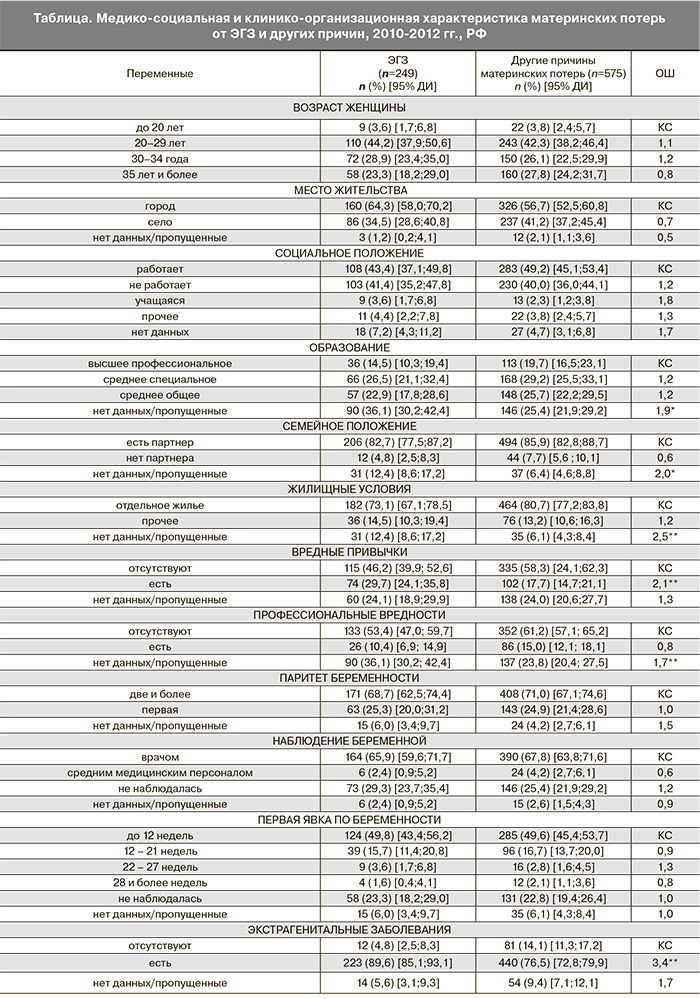
Характеристика акушерско-гинекологического анамнеза в изучаемых группах достоверно не различалась. При этом гинекологические заболевания встречались более чем у 40% погибших.
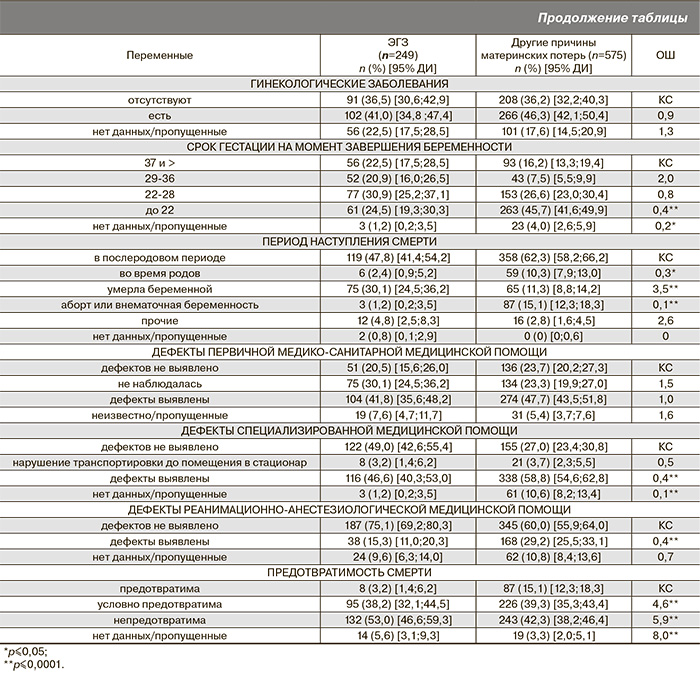
В нашем исследовании в структуре материнской потерь от ЭГЗ болезни системы кровообращения, осложняющие беременность, роды и послеродовый период (код МКБ-10 О99.4), занимали первое место и составляли 37,7% (95% ДИ [31,7; 44,1]), из них 40,4% (95% ДИ [30,4; 51,0]) смертей произошло из-за разрыва аневризмы и 19,1% (95% ДИ [11,8; 28,6]) – вследствие развития кардиомиопатии. Заболевания дыхательной системы (код МКБ-10 О99.5) представлены в основном воспалительными заболеваниями легких и были зарегистрированы у 17,7% (95% ДИ [13,1; 23,0]) погибших от ЭГЗ. За период 2010–2012 гг. от гриппа А (H1N1), подтвержденного лабораторными методами исследования, умерло 28 женщин (11,2%, 95% ДИ [7,6; 15,8]). Инфекционные и паразитарные болезни матери, осложняющие беременность, роды и послеродовый период (код МКБ-10 О98) стали причиной 16,1% (95% ДИ [11,7; 21,2]) смертей вследствие ЭГЗ, из них 17,5% (95% ДИ [7,3; 32,8]) – ВИЧ инфекция и 15% (95% ДИ [5,7; 29,8]) – туберкулез с полиорганными поражениями. Материнские смерти вследствие тяжелых онкологических заболеваний зарегистрированы в 9,2% (95% ДИ [5,9; 13,5]). Заболевания пищеварительной системы, осложняющие беременность, роды и послеродовый период (код МКБ-10 О99.6) составляли 6,8% (95% ДИ [4,0; 10,7]) от всех случаев материнской смерти от ЭГЗ.
Каждая третья женщина, умершая от ЭГЗ, погибла в период беременности (30,1%, 95% ДИ [24,5; 36,2]). Показано, что у этой группы женщин шансы умереть во время беременности были в 3,5 раза выше по сравнению с группой женщин умерших от других причин (p≤0,0001). В то же время шансы наступления летального исхода в результате аборта или внематочной беременности, а также в родах и в послеродовом периоде были достоверно ниже, чем в группе женщин, умерших от других причин (p≤0,05).
Среди женщин, умерших в 2012 году от ЭГЗ, в условиях стационара погибли 87,4%, вне медицинской организации – 12,6%. Следует отметить, что в медицинских организациях I уровня погибло 9,6% женщин, II уровня – 48,2%, III уровня – 42,2%. Представленная структура указывает на концентрацию пациенток с ЭГЗ в стационарах II и III уровня [5].
Для разработки эффективных мер, направленных на снижение материнских потерь, решающее значение имеет анализ ошибок, допущенных на амбулаторном и стационарном этапе оказания медицинской помощи женщинам в период беременности, родов и в послеродовом периоде. Британские эксперты полагают, что некачественное оказание медицинской помощи имело место в 55% случаях материнской смерти от непрямых причин [2].
Частота обнаруженных дефектов оказания медицинской помощи в группе женщин, умерших от ЭГЗ, была достоверно ниже, чем в группе женщин, умерших от других причин. В случае наличия дефектов оказания специализированной, в том числе реанимационно-анестезиологической медицинской помощи, шансы материнской смертности у женщин с ЭГЗ по сравнению со всеми другими причинами были в 2,5 раза ниже (p≤0,001).
По данным экспертного заключения доля предотвратимых случаев материнских смертей в группе умерших от ЭГЗ была минимальна – 3,2% (95% ДИ [1,4;6,2]). В то время как почти каждый второй летальный случай от данной причины был признан непредотвратимым (53,0%, 95% ДИ [46,6;59,3]). Следует особо подчеркнуть, что доля непредотвратимых смертей в группе умерших от ЭГЗ была достоверно выше, чем в группе умерших от других причин (42,3%, 95% ДИ [38,2;46,4]). В этом случае шансы неблагоприятного исхода в группе женщин с ЭГЗ были в 5,9 раз выше, чем в группе предотвратимых материнских смертей от других причин (p≤0,001).
Среди дефектов оказания первичной медико-санитарной помощи предотвратимого случая материнской смерти от ЭГЗ преобладали недостатки обследования (30,8%) и недостатки диагностики ЭГЗ (23,0%). Непредотвратимые летальные исходы были связаны с отсутствием антенатального наблюдения (28,2%) и недостатками диагностики ЭГЗ (20,4%).
Дефекты оказания специализированной медицинской помощи в стационарных условиях среди предотвратимых случаев были обусловлены недостатками диагностики и обследования (по 29% соответственно), а также несвоевременной постановкой вопроса о необходимости прерывания или пролонгирования беременности, неправильным выбором метода завершения беременности – 13%. В непредотвратимых случаях при оказании данного вида медицинской помощи обнаружены недостатки диагностики (35,1%) и дефекты, связанные с госпитализацией женщины (например, госпитализация в непрофильное отделение, нарушение перемещения внутри стационара, госпитализация в стационар более низкого уровня, задержка с переводом в другой стационар или отделение) – 18,1%.
Все дефекты анестезиолого-реанимационной помощи непредотвратимого случая материнской смерти от ЭГЗ были связаны с наличием аспирационного синдрома, передозировкой анестетиков и наркотических средств, неправильным выбором метода анестезии, преждевременной экстубацией, реанимационными мероприятиями, оказанными не в полном объеме, невосполнением объема циркулирующей крови, избыточной инфузионно-трансфузионной терапией, а среди непредотвратимых случаев аналогичный перечень дефектов выявлялся у 50%.
Обращает на себя внимание, что достаточно большая доля ЭГЗ впервые диагностируется во время беременности, родов и в послеродовый период (42,7%). Было показано, что среди непредотвратимых случаев материнской смерти от ЭГЗ до наступления беременности ЭГЗ было выявлено лишь у 22% умерших от этой причины женщин. Кроме того, у 14,1% женщин, умерших от ЭГЗ, это заболевание было выявлено на аутопсии.
Дальнейшее снижение материнской смертности будет связано с мерами, направленными на повышение качества оказания медицинской помощи. Однако не следует забывать, что большое значение имеет масса факторов – экономических, культурных, социально-гигиенических, медико-организационных. Немалую роль играет низкий уровень понимания у населения необходимости заботиться о собственном здоровье и здоровье будущего ребенка, необходимости лечения и профилактики инфекционных заболеваний, экстрагенитальной патологии [7].
Заключение
Важной составляющей в снижении материнской смертности является создание сети перинатальных центров в стране, оснащенных современным оборудованием и укомплектованных высококвалифицированными кадрами. В данном исследовании было установлено, что материнская смертность от ЭГЗ тесно сопряжена с качеством оказания медицинской помощи. Обращает на себя внимание, что ведущее место среди всех категорий предотвратимости занимали дефекты диагностики, в том числе ЭГЗ. Каждая третья женщина, умершая от ЭГЗ, погибла беременной. Этот факт заставляет серьезно задуматься о мерах, направленных на повышение качества антенатальной помощи, и мультидисциплинарном подходе в решении проблемы снижения материнских потерь от ЭГЗ.



