Сезонным аллергическим ринитом страдают примерно 20–30% женщин репродуктивного возраста, поэтому его по праву можно считать одним из самых распространенных заболеваний, осложняющих течение беременности [1]. Такие симптомы, как затруднение носового дыхания, ринорея, чихание, зуд, слезотечение, отрицательно сказываются на качестве жизни пациентов, могут приводить к гипоксии матери и плода, нарушению сна, ухудшению течения сопутствующих заболеваний: бронхиальной астмы, хронических заболеваний ЛОР-органов.
В основе лечения сезонного аллергического ринита лежат четыре принципа: элиминация аллергена, барьерные методы защиты слизистых, фармакотерапия и аллерген-специфическая иммунотерапия.
При лечении беременных особое внимание уделяется немедикаментозным методам. Пациенты должны стремиться к максимальной элиминации причинно-значимого аллергена. При аллергии к ветроопыляемым растениям рекомендовано на время цветения переселиться в другие климатические зоны. Возможно применение специальных фильтров, с помощью которых происходит удаление частиц аллергенов в закрытом помещении. Обязательным условием является запрет на воздействие веществ, раздражающих дыхательные пути (пыль, дым, резко пахнущие вещества, аэрозоли). Пациентам с пыльцевой аллергией запрещен прием лекарственных препаратов и использование косметических средств, в состав которых входят растения.
Довольно часто при наличии пыльцевой сенсибилизации происходит формирование перекрестной пищевой непереносимости, в связи с этим в сезон поллинации необходимо соблюдение специфической гипоаллергенной диеты. В настоящее время в 12 городах России проводится пыльцевой мониторинг, позволяющий получить актуальные данные по концентрации аллергенов в воздухе (http://www.kestine.ru/monitoring.aspx). При поллинозе с сенсибилизацией к пыльце деревьев на период пыления (конец апреля – май) необходимо соблюдение диеты с исключением яблок, груш, косточковых плодов (персики, абрикосы, сливы, вишня, черешня, маслины), орехов (особенно фундук и миндаль), моркови, петрушки, сельдерея. При сенсибилизации к пыльце злаковых трав (конец июня – июль) рекомендуется соблюдение беззлаковой диеты, а при сенсибилизации к пыльце сложноцветных (август) – исключение из рациона семян подсолнечника, подсолнечного масла, халвы, горчицы, майонеза, бахчевых и тыквенных культур (арбузы, кабачки, дыни, тыквы). Кроме того, необходимо исключение из рациона меда, продуктов пчеловодства и продуктов-гистаминолибераторов (цитрусовые, клубника, земляника, шоколад, кофе, копчености, ветчина, сосиски, ферментированные сыры, квашеная капуста, уксус, горчица, майонез и другие специи, хрен, редис, редька, томаты, баклажаны, дыня, ананас, пакетированные соки, алкоголь).
Необходимо отметить, что соблюдение неспецифической гипоаллергенной диеты на протяжении всей беременности в настоящее время не рекомендовано. Анализ пяти исследований (суммарно почти 1000 пациенток) не показал уменьшения риска развития аллергических заболеваний у ребенка в последующей жизни [2].
Одним из самых безопасных и в то же время достаточно эффективных средств является промывание полости носа водно-солевыми растворами 2–4 раза в день [3]. В систематическом обзоре и мета-анализе 10 исследований (более 400 пациентов) было показано, что проведение туалета полости носа уменьшает клиническую симптоматику, улучшает качество жизни и более чем в 60% позволяет уменьшить потребность в противоаллергических лекарственных средствах (ЛС) [4]. В настоящее время отдается предпочтение гипертоническим солевым растворам, которые помимо элиминации аллергена со слизистой оболочки обеспечивают и выраженный противоотечный эффект. При выраженных симптомах ринита возможно осторожное применение в минимальных дозах деконгестантов не более 5–7 дней [5].
В последнее время для предупреждения контакта аллергена со слизистой оболочкой полости носа широко применяется микродисперсный порошок целлюлозы (назаваль, назаваль плюс), который действует как естественный барьер по отношению к воздушным аллергенам и возбудителям бактериально-вирусных респираторных инфекций [6]. Назаваль активно рекомендуется беременным, т.к. он не содержит в себе местнодействующих веществ, не попадает в системный кровоток, в его составе отсутствуют консерванты [7]. Также с целью создания барьера, который препятствует контакту аллергена со слизистой оболочкой носа, применяется препарат превалин (голубая глина, мятное масло, кунжутное масло, глицерин) [8]. В настоящее время появился инновационный метод предотвращения воздействия аллергена на слизистую оболочку полости носа – применение интраназальных воздушных фильтров.
При неэффективности всех вышеперечисленных мероприятий необходимо прибегнуть к фармакотерапии. На сегодняшний день одними из самых эффективных и безопасных ЛС для лечения сезонного аллергического ринита являются местные глюкокортикостероиды (ГКС) [9]. Более того, эффективное лечение аллергического ринита при помощи назальных ГКС приводит к улучшению течения бронхиальной астмы [10] и уменьшает проявление глазных симптомов при аллергическом риноконъюнктивите [11].
Системные антигистаминные препараты рассматриваются в качестве вспомогательных средств; они показаны в том случае, если при применении топических ГКС не достигнут контроль над офтальмологическими симптомами и зудом в полости носа. Н1-гистаминоблокаторы (Н1-ГБ) 2-го поколения считаются предпочтительными при аллергическом рините в общей терапевтической практике, поскольку при длительном применении ЛС этой группы не развивается тахифилаксия и они вызывают минимальный седативный эффект [12]. Однако в большинстве случаев крайней необходимости в использовании антигистаминных препаратов у беременных с аллергическим ринитом нет, так как имеются данные об отсутствии клинически значимой эффективности дополнительного назначения системных Н1-ГБ к местным ГКС [13].
Несмотря на высокую распространенность сезонного аллергического ринита, среди врачей до сих пор существуют опасения относительно безопасности применения различных противоаллергических препаратов в период беременности, в связи с чем, становится актуальным проведение фармакоэпидемиологического исследования тактики лечения этого заболевания у беременных.
Цель исследования: оценить рациональность фармакотерапии аллергического ринита у беременных в реальной клинической практике в Российской Федерации и проанализировать подходы к лечению данной нозологии в клинических рекомендациях отечественных и зарубежных профессиональных обществ.
Материал и методы исследования
В рамках второго этапа Всероссийского фармакоэпидемиологического исследования «Эпидемиология использования лекарственных средств у беременных» было проведено анонимное анкетирование врачей (февраль – апрель 2015 г.). Было проанализировано 1066 анкет (734 акушеров-гинекологов и 332 терапевтов) из 4 федеральных округов. Полученные результаты сравнивались с первым этапом исследования (сроки проведения анкетирования октябрь – декабрь 2008г.) [14].
В анкете было предложено выбрать из перечня, какие ЛС врачи применяют у беременных при поллинозе (без учета срока беременности): лоратадин (кларитин), хлоропирамин (супрастин), клемастин (тавегил), прометазин (пипольфен), топические ГКС без уточнения торгового наименования, или указать другие препараты. На 2-м этапе исследования с учетом спектра ЛС, указанных в качестве своего варианта ответа, в анкету были добавлены мебгидролин (диазолин), цетиризин (зиртек), дезлоратадин (эриус) и кромоглициевая кислота. Был предусмотрен вариант ответа «не назначаю, направляю к другому специалисту».
Статистический анализ данных выполнен с помощью SAS 9.4 (Центр Биостатистика, под руководством к.т.н. В.П. Леонова). Статистическая значимость различий между группами оценивалась с использованием анализа парных таблиц сопряжённости. Критическое значение уровня статистической значимости принималось равным 0,05.
Результаты и обсуждение
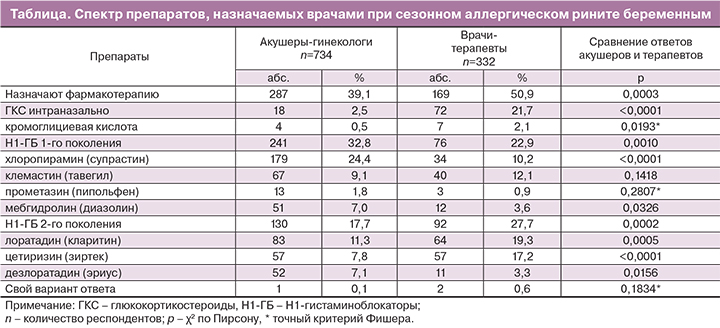
Выявлено, что при сезонном аллергическом рините по-прежнему почти половина врачей самостоятельно не назначает лечение (42,8 против 47,3% на 1-м этапе исследования). Наиболее часто при ответе на этот вопрос фигурировали Н1-ГБ 1-го поколения, однако частота их применения уменьшилась по сравнению с 1-м этапом (29,7 против 36,1% на 1-м этапе исследования). Значительное увеличение частоты назначения Н1-ГБ 2-го поколения (20,8 против 14,2% на 1-м этапе исследования), возможно, связано с введением цетиризина в качестве варианта ответа на 2-м этапе исследования. ГКС для назального применения были указаны в 8,4% анкет на 2-м этапе исследования и в 9,4% на 1-м. Кромоглициевая кислота была указана лишь в единичных анкетах (11 и 3 анкеты соответственно). Сравнение тактики медикаментозной терапии врачей разных специальностей представлено в таблице (2-й этап).
Анализ фармакотерапии в зависимости от специальности, стажа работы и типа лечебно-профилактического учреждения показал результаты аналогичные 1-му этапу. Акушеры-гинекологи достоверно реже терапевтов назначают топические ГКС и Н1-ГБ 2-го поколения и чаще – Н1-ГБ 1-го поколения, такие как хлоропирамин и мебгидролин. Дезлоратадин на 2-м этапе был указан преимущественно акушерами-гинекологами. Более молодые врачи со стажем работы менее 5 лет и 5–10 лет чаще указывали Н1-ГБ 2-го поколения, чем врачи со стажем работы 10–20 лет и более 20 лет (23,2, 28,0, 21,1 и 16,5% соответственно, р=0,0106). Врачи, работающие в стационаре, чаще назначают терапию в целом (55,1%, р<0,0001), за счет более частого применения Н1-ГБ 1-го поколения (41,2%, р<0,0001), в частности хлоропирамина (34,3%, р<0,0001). Дезлоратадин также был указан преимущественно врачами стационарного звена (9,3%, р=0,0005).
В настоящее время выбор медикаментозной терапии при аллергическом рините при беременности представляется сложным вопросом для практикующих врачей в нашей стране. С одной стороны, отсутствуют официально утвержденные рекомендации по терапии этого заболевания у данной категории пациенток, с другой стороны – выбор ЛС в клинической практике ограничивают официальные инструкции по медицинскому применению большинства противоаллергических препаратов.
Федеральные клинические рекомендации по терапии аллергического ринита и аллергического конъюнктивита, разработанные Российской ассоциацией аллергологов и клинических иммунологов, не содержат рекомендаций по лечению этих заболеваний у беременных [15]. Модуль «Аллергический ринит», разработанный для непрерывного медицинского образования (http://www.raaci.ru/AR.pdf.), содержит информацию, что водно-солевые растворы и ЛС, создающие барьер на слизистой для аллергенов, могут применяться у беременных без ограничения; приведен перечень противоаллергических препаратов с указанием категорий риска при беременности по классификации, разработанной Агентством по контролю безопасности пищевых продуктов и лекарственных средств США (Food and Drug Administration – FDA), однако тактика выбора ЛС не представлена. В рекомендациях по терапии аллергического риноконъюнктивита, разработанных Российским обществом ринологов, упоминается, что при беременности возможно применение кромоглициевой кислоты, а системные деконгестанты противопоказаны [16].
Наиболее полно вопросы выбора ЛС при беременности освещены в Национальном руководстве по аллергологии и иммунологии [17]. В руководстве указано, что при беременности ингаляционные ГКС применяются в стандартных схемах и дозах, предпочтение для назального применения отдается флутиказону. Антигистаминные препараты, как для местного, так и для системного применения не рекомендуется применять в 1-м триместре, при выборе в легких случаях предпочтение отдается топическим Н1-ГБ, среди системных – клемастину, а также лоратадину и цетиризину. Допустимо применение кромогликата натрия и недокромила, а также антагонистов лейкотриеновых рецепторов по строгим показаниям.
В рекомендациях Американского колледжа акушеров и гинекологов, Американского колледжа аллергии, астмы и иммунологии и FDA (2003 г.) назальные ГКС рассматриваются как препараты низкого риска, в качестве антигистаминных препаратов рекомендуются хлорфенирамин (не зарегистрирован в РФ) и трипеленамин (не зарегистрирован в РФ). Пациенткам, которые не переносят эти ЛС или не отвечают на их максимальные дозы, могут быть назначены лоратадин или цетиризин [18].
В свою очередь, канадскими специалистами (рекомендации 2005 г.) в качестве ЛС первой линии предложены назальные ГКС, второго ряда – Н1-ГБ 1-го поколения, а также наиболее изученный из «новых» препаратов лоратадин [19].
Аналогичной тактики при аллергическом рините придерживаются европейские эксперты, предлагающие, по возможности, ограничиваться местными лекарственными формами кромоглициевой кислоты и ГКС, при недостаточном эффекте – добавлять Н1-ГБ 1-го поколения (хлорфенамин, прометазин, клемастин, диметинден), а лоратадин и цетиризин резервировать для пациенток, не ответивших на терапию первой линии [20, 21]. В международных рекомендациях Allergic Rhinitis and its Impact on Asthma (ARIA) 2008 года указано, что и топические ГКС, и «новые» Н1-ГБ могут применяться у беременных [22].
Как видно, кромоглициевая кислота (FDA категория «В») указанная лишь в единичных анкетах в нашем исследовании, большинством экспертов рассматривается как препарат низкого риска и широко рекомендуется для применения у беременных, хотя при использовании стабилизаторов мембран тучных клеток далеко не всегда удается достичь адекватного контроля заболевания.
Топические стероиды, рекомендованные в качестве терапии первой линии у беременных, также назначаются врачами относительно редко (8,4%), однако на 2-м этапе отмечено увеличение применения ГКС терапевтами (21,7 против 12,9% на 1-м этапе, р<0,0001). Беклометазон, мометазон и флутиказон относятся к категории «С» по FDA, будесонид – единственный ингаляционный стероид, отнесенный экспертами FDA в 2001 г. к категории «В». Препараты обладают низкой всасываемостью со слизистых оболочек и, следовательно, низкой системной биодоступностью (в частности для флютиказона и мометазона она составляет менее 1%). Высокая безопасность применения ингаляционных ГКС при беременности (для лечения бронхиальной астмы) подтверждена в ряде исследований и в систематическом обзоре и мета-анализе [23]. В крупном обзоре, включавшем более 6600 детей, было показано отсутствие негативного влияния применения ингаляционного будесонида во время беременности на перинатальные исходы. Несмотря на то, что данные о влиянии назальных форм будесонида при беременности ограничены, по мнению экспертов профили безопасности назальных и ингаляционных форм сопоставимы [24].
Антигистаминные препараты, рассматриваемые в качестве ЛС второй линии, врачи применяют в своей практике значительно чаще, в том числе в виде монотерапии. Отсутствие тератогенности Н1-ГБ 1-го поколения во время беременности было показано в крупномасштабных исследованиях и подтверждено мета-анализом, включившем более 200 000 пациенток [25]. Наиболее часто назначаемый в нашем исследовании хлоропирамин (супрастин) не зарегистрирован в США, соответственно категория безопасности FDA для него не определена, так же, как и для мебгидролина; клемастин относится к категории «В», а прометазин – к категории «С».
Лоратадин (FDA категория «В») является наиболее изученным Н1-ГБ 2-го поколения. Предположение о повышенном риске гипоспадии при приеме лоратадина во время беременности, сделанное по результатам анализа Шведского регистра в 2001 году, не подтвердилось в последующих исследованиях, в том числе и в более позднем анализе этого регистра (4251 случая применения) и нескольких проспективных исследованиях (более 350 беременных) [21]. Благоприятные результаты показал и мета-анализ включивший 2 694 новорожденных мальчиков, матери которых получали лоратадин в критический период органогенеза [26].
Цетиризин, отнесенный FDA к категории «В», также является относительно изученным препаратом. Безопасность его применения в период органогенеза была показана при ретроспективном анализе Шведского регистра рождений, в нескольких проспективных исследованиях и подтверждена результатами мета-анализа (суммарно 1293 пациенток), не показавшими ассоциации с пороками развития или другими неблагоприятными перинатальными исходами [27].
Заключение
Таким образом, выбор ЛС для лечения сезонного аллергического ринита при беременности является сложным вопросом, о чем косвенно свидетельствует тот факт, что почти половина врачей воздерживается от фармакотерапии. Проведенное исследование выявило низкую частоту назначения беременным топических ГКС и высокую – Н1-ГБ 1-го поколения, в том числе в качестве монотерапии, и еще раз показало необходимость разработки клинических рекомендаций и проведения образовательной работы среди врачей по данной проблеме.
В заключение с информационно-образовательной целью можно сформулировать основные рекомендации по терапии сезонного аллергического ринита у беременных:
- проводить комплекс мероприятий, направленных на исключение (ограничение) контакта с аллергеном;
- соблюдать специальную гипоаллергенную диету в период пыления причинно-значимых растений;
- исключить применение лекарственных препаратов и косметических средств, в состав которых входят растения, избегать полипрагмазии и ЛС, обладающих гистаминолиберирующей активностью (поливитамины и др.);
- промывать полость носа водно-солевыми растворами 2–4 раза в день;
- ограничиться в легких случаях применением ЛС, создающих «барьер» на слизистой полости носа;
- рассматривать в качестве препаратов выбора при лечении аллергического ринита у беременных современные, отвечающие критериям безопасности и эффективности, местные ГКС; в качестве ЛС второй линии возможно применение антигистаминных препаратов 2-го поколения (с учетом информации, указанной в официальной инструкции по применению);
- не проводить в сезон поллинации плановые вакцинации;
- рекомендовать проведение перед оперативными вмешательствами и инвазивными процедурами премедикации: дексаметазон (4–8 мг) или преднизолон (30–60 мг);
- обеспечить во время беременности динамическое наблюдение аллергологом-иммунологом.



