Аденомиоз, являясь одним из частых заболеваний, вызывающих маточные кровотечения, альгоменоррею, бесплодие, служит показанием к длительной гормонотерапии или гистерэктомии [1–4]. Использование органосохраняющих методов оперативного лечения при аденомиозе с целью сохранения фертильности и устранения симптоматики – важный современный аспект терапии [5, 6]. Среди всех причин женского бесплодия на долю аденомиоза приходится около 20% [7].
Многие авторы указывают на неуклонный рост выявляемости аденомиоза во всех возрастных группах, в том числе, наблюдается тенденция к увеличению частоты встречаемости аденомиоза у молодых женщин, не реализовавших репродуктивную фунцию. Частота его выявления в популяции, по данным различных авторов, варьирует от 10 до 61% [8–12]. После гистерэктомий в препаратах частота обнаружения аденомиоза достигает 46–70% в популяции [13]. Отсутствие эффекта консервативных методов лечения приводит к увеличению количества радикальных хирургических вмешательств у молодых женщин [14].
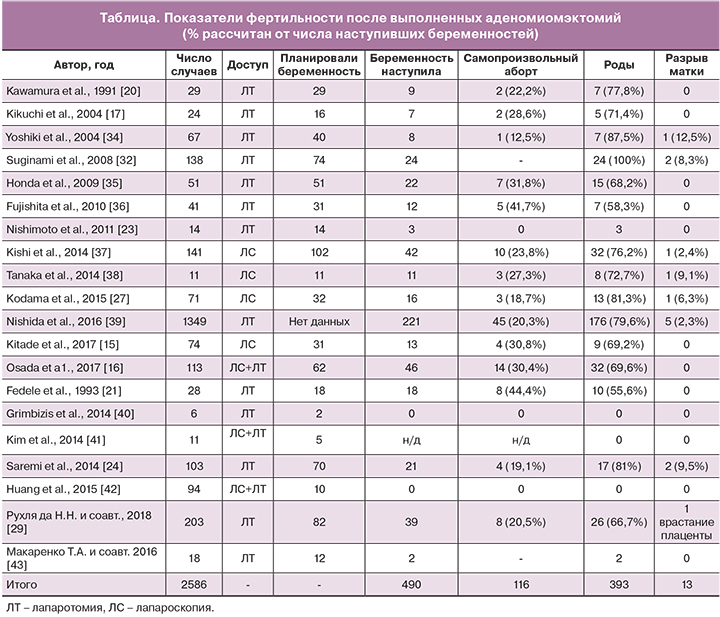
В то же время, обзор медицинской литературы показывает, что с 1990 года было выполнено не менее 2300 аденомиомэктомий, в том числе 2123 (89,8%) в Японии. Сообщалось о 397 беременностях после перенесенных органосберегающих операций. В 337 (84,89%) беременности закончились родами, тогда как 23 беременности осложнились разрывами матки [15–17].
Аденомиомэктомия является признанным методом лечения манифестного аденомиоза в сочетании с миомой матки, проявляющихся дисменореей, меноррагией и бесплодием. Однако у беременных после аденомиомэктомии имеется более высокий риск самопроизвольного аборта, несостоятельности рубца на матке или спонтанного разрыва матки в течение беременности и в родах, считает Ota Y. et. аl [18]. Воздействие хирургических энергий в ходе операции на матке повышает риски разрыва матки [15, 16]. В настоящее время апробируются различные хирургические методы лечения аденомиоза. Показаниями к операции являются дисменорея и гиперменорея, резистентные к консервативной терапии, бесплодие, привычное невынашивание беременности, а также желание сохранить фертильность или менструальную функцию при значительном увеличении размеров матки.
Хирургическое лечение
Органосохраняющее хирургическое лечение аденомиоза у молодых женщин впервые было описано Van Praagh в 1952 году [19]. Затем была принята методика клиновидной резекции миометрия. В 1991 году были представлены результаты резекции пораженного миометрия у 37 пациенток. В описанных случаях производили микрохирургическую резекцию пораженного миометрия лапаротомным доступом. В результате 6 женщин после операции забеременели, причем все беременности окончились родами [20]. Сообщалось, что в 1993 году была выполнена серия операций данной модификация с частичным удалением аденомиомы у 28 пациенток. Из 18 женщин, пытавшихся забеременеть, 13 достигли желаемого результата. В итоге было 9 (50,5%) живорожденных детей и 7 (38,8%) выкидышей, говорится в статье Fedele L et. al [21].
Интересен опыт выполнения Fujishita A. et. al. лапаротомной модификации аденомиомэктомии Н-образным разрезом в дне матки с широкой отсепаровкой серозной части [6]. Измененную ткань миометрия иссекали с помощью электрохирургического скальпеля или ножниц. Стенка матки восстанавливалась двухрядным швом. Первым рядом швов (мышечно-мышечный) восстанавливали стенку матки, шов при этом также являлся гемостатическим. Двусторонние серозные лоскуты, появляющиеся после вертикального разреза, а также верхние и нижние лоскуты, возникающие в результате поперечного разреза, сшивались узловыми серо-серозными швами.
На основании полученных данных, собранных до 2010 года, у 41 пациентки, подвергшейся методу H-разреза, 31 попыталась забеременеть; 12 (38,7%) достигли клинической беременности, 5 (16,1%) выкидышей и 7 (22,5%) сообщили о живорожденных детях [22]. В другом исследовании Nishimoto M et. al. были зарегистрированы 14 женщин, которым была выполнена эта методика [23]. При этом все женщины после операции планировали беременность, 3 (21,4%) достигли беременности и у всех были здоровые дети.
В недавнем исследовании Saremi A.T. сообщалось о клиновидной резекции стенки матки вплоть до эндометрия после сагиттального разреза тела матки [24]. Реконструкция стенки матки выполняется непрерывным горизонтальным матрасным швом. Затем накладывается вворачивающий серо-серозный шов для снижения риска спаек. Из 103 прооперированных пациенток, 70 пытались забеременеть в течение периода исследования, из них 21 (30%) достигли клинических беременностей. У 16 (22,8%) беременности закончились успешными живорождениями.
К методикам полного иссечения аденомиоза относится метод тройного лоскута (Osada H., 2009). Эта методика аденомиомэктомии основана на совершенно новой идее, которая отличается от стандартных хирургических методов [25]. Метод включает реконструкцию дефекта стенки матки с использованием оставшейся нормальной маточной мышцы. В исследовании Osada H. с соавторами 2017 г [16], при котором оценивали 113 женщин после проведения операции по этому методу, было показано, что в течение 6 месяцев кровоток в зоне действия нормализовался почти во всех случаях (92/113, 81,4%). Из 62 женщин, планировавших беременность, 46 забеременели и 32 родили здорового ребенка путем планового кесарева сечения. Случаев разрыва матки не было. За период исследования (27 лет), было зафиксировано только 4 случая (3,5%) рецидивов, требовавших повторного хирургического лечения. В тех случаях, когда резекция аденомиоза матки выполняется без вскрытия полости матки, а стенка матки формируется серозно-мышечным лоскутом, операция называется методом двойного лоскута [15].
Лапароскопическая хирургия при аденомиозе
В первом отчете о лапароскопической аденомиомэктомии дефект матки после удаления аденомиоза был восстановлен по методике перекрестных лоскутов [26]. 14 пациенткам с очаговым аденомиозом (диаметром до 30 мм), диагностированным с использованием МРТ, выполнялась резекция аденомиоза, которая включала поперечные разрезы на матке монополярным электродом. Лоскуты были наложены друг на друга в косом направлении, чтобы компенсировать потерянный мышечный слой. Если интраоперационно вскрывается полость матки, то при такой операции ее закрывают путем наложения швов. Беременность после операции была достигнута у 2 пациентов. К 2017 году этот метод был выполнен Kitade et al. у 74 пациентов. 31 пациентка планировала беременность, у 13 (41,9%) беременность наступила: 4 выкидыша и 9 (29,0%) закончились живорождениями. При этом не были зафиксированы случаи разрывов матки [15].
Kodama et al. сообщили о 71 случае, при которых выполнялась аденомиомэктомия с хорошими результатами [27]. Из всех пациенток, которым выполнялась данная операция, 32 (45,1%) планировали беременность; 16 женщин достигли клинической беременности, в том числе зафиксировано 3 (18,7%), выкидыша и 13 случаев живорожденных детей (40,6%). Также был зафиксирован один случай разрыва матки.
Показатели фертильности после оперативного лечения женщин с аденомиозом
Частота наступления беременности после различных модификаций оперативного лечения аденомиоза колеблется от 17,5 до 72,7%. Однако, относительно высокой частоте наступления беременностей способствуют вспомогательные репродуктивные технологии. Всего к 2016 году было проведено 2365 аденомиомэктомий матки по сообщениям из 19 учреждений (таблица). Из них 2112 процедур были выполнены в 13 учреждениях в Японии, что составляет 89,8% от общего объема. Среди них 449 беременностей были подтверждены и 363 (80,8%) привели к родам, в том числе к 2 случаям антенатальной гибели плода. Было 13 (3,6%) случаев разрывов матки.
Риск разрыва матки
Частота разрыва не оперированной матки составляет 0,005%, сообщают Ofir K et al., но увеличивается до 0,04–0,02% у женщин с рубцами на матке [28]; естественные роды после кесарева сечения увеличивают риск разрыва до 0,27–0,7% [29]. В родах у женщин, которым выполнялась аденомиомэктомия, имеется значимо более высокий риск спонтанного разрыва матки, чем c неоперированной маткой. При беременности после хирургического удаления аденомиоза частота разрыва матки также достоверно выше [16]. Morimatsu Y et al., в работе 2007 года показал, что риск разрыва матки после данных операций составляет 6,0% [30]. Таким образом, риск разрыва матки выше после операций по поводу аденомиоза, нежели при миоме матки (6 и 0,26 % соответственно).
Согласно обзору Azziz R. 1986 года, было только 29 случаев акушерских осложнений из-за тяжелого аденомиоза матки за предыдущие 80 лет. Таким образом, можно сделать вывод, что такие осложнения считались редкими [31]. Мы изучили литературу за 1990 год для информации о разрывах матки при беременности у женщин, перенесших удаление аденомиоза и обнаружили в общей сложности 24 случая в 18 учреждениях. Дальнейший анализ показал, что эти разрывы матки произошли после лапаротомной аденомиомэктомии – в 13 случаях, после лапароскопической операции – в 11 случаях; 3 наблюдения закончились гистерэктомией из-за кровотечения.
Согласно работе 2008 года, Suginami et al., авторы выполнили аденомиомэктомию в 138 случаях [32]. Из 74 ранее бесплодных женщин, 24 забеременели, в том числе 2 (8,3%), перенесли разрывы матки. В 2016 году Nishida et al. сообщили о 5 случаях разрыва матки. На сегодняшний день они выполнили 1 349 аденомиомэктомий. Из 221 пациентов, которые планировали беременность, у 176 беременность наступила, а разрыв матки произошел у 5 женщин на 31, 27, 30, 16 и 19 неделе беременности. Частота разрыва матки составляла 2,3% от всего числа беременностей; во всех случаях интраоперационно при аденомиомэктомии вскрывалась полость матки. Плацента была имплантирована в ушитую часть эндометрия в 5 случаях, в 2-х случаях диагностировано истинное приращение плаценты.
В 2014 году Saremi et al. [24] сообщили о случаях аденомиомэктомии по клиновидной методике удаления стенки матки у 103 женщин, в том числе у 57 бесплодных пациенток. Послеоперационные осложнения наблюдались у 6 пациенток, у 4 – синдром Ашермана; у 2 – спонтанный разрыв матки (на 32 и 37 неделях гестации); 1 – антенатальная гибель на 37 неделе и 1 – преждевременные роды.
Первое сообщение о разрыве матки при беременности после лапароскопической аденомиомэктомии было описано Wada S. et al. в 2006 году и связано с беременностью двойней. Лапароскопическую аденомиомэктомию очагового аденомиоза проводили с использованием монополярного иссечения, а оставшийся миометрий сшивали 1–0 полиглекапроном (в два слоя). Пациентка забеременела через 10 месяцев после аденомиомэктомии, но произошел спонтанный разрыв матки по рубцу на 30-й неделе беременности. Несмотря на это, два младенца, весом 1585 г и 1545 г, были рождены путем кесарева сечения, и у обоих оценка по шкале Апгар составляла 5 из 9 баллов. Разрыв стенки матки длиной 7 см был успешно восстановлен после возмещения кровопотери в объеме 2600 мл. Послеоперационный период протекал без осложнений, и дети нормально развивались [33].
В 2015 году Kodama и соавт. сообщили об исходах беременностей после 71 лапароскопической аденомиомэктомии, которые включали один случай разрыва матки. Среди 71 пациенток, 32 планировали беременности; у 14 (43,8%) беременность наступила, при этом у 3 (18,7%) произошел выкидыш и у 13 (40,6%) – роды. Зафиксирован 1 случай разрыва матки. У этой пациентки естественная беременность наступила через 4 месяца после операции. Беременность протекала без осложнений, однако на 34 неделе на фоне полного благополучия развилась острая боль в животе и клиника геморрагического шока. Во время лапаротомии обнаружен разрыв стенки матки длиной 8 см по задней стенке с переходом на дно. Для остановки кровотечения была выполнена гистерэктомия (интраоперационная кровопотеря 5150 мл). У новорожденного масса составила 2032 г, оценка по шкале Апгар – 4 балла [27].
Лапароскопическая аденомиомэктомия приводит к неполному устранению мышечных дефектов по сравнению с лапаротомической хирургией. Таким образом, риск разрыва матки, как полагают, увеличивается после лапароскопических операций [16].
Сообщается, что эффективность миомэктомии с лапароскопической ассистенцией, которая была описана Nezhat et al. достаточно высока. Исследователи обнаружили, что это безопасная альтернатива миомэктомии путем лапаротомии, технически проще, чем лапароскопическая миомэктомия и позволяет полноценно реконструировать стенку матки; при этом требуется меньше времени для выполнения операции [44].
Заключение
Аденомиомэктомия при различных формах манифестного аденомиоза доказала свою состоятельность в хирургии данного заболевания. Из экспериментальной операции или «вмешательства отчаяния» она стала общепринятым видом вмешательства, все шире применяющимся в современной хирургии.



