1) Academician V.I. Kulakov National Medical Research Center of Obstetrics, Gynecology, and Perinatology, Ministry of Health of the Russian Federation, Moscow, Russia;
2) Department of Obstetrics, Gynecology, Perinatology, and Reproductology, Institute of Professional Education, I.M. Sechenov First Moscow State Medical University, Ministry of Health of the Russian Federation (Sechenov University), Ministry of Health of the Russian Federation, Moscow, Russia
Objective. To describe ultrasound imaging techniques during labor and interpretation of ultrasound data to assess the progress of the fetal head through the birth canal as well as decision-making about further labor management tactics.
Materials and methods. The paper describes ultrasound imaging techniques during labor to assess the obstetric situation.
Results. Ultrasound imaging techniques, a procedure for measuring the angle of progression and distance of passage, direction of movement of the fetal head, distance to the perineum, to the inner surface of the symphysis pubis, the angle of rotation of the fetal head and pubic angle are described.
Conclusion. The echographic study allows accurate assessment of fetal head passage during labor. Ultrasound used during labor is an additional tool for diagnosing complications and choosing the labor management tactics.
ultrasound during labor
labor management
progression angle
progression distance
direction of fetal head movement
distance to the perineum
distance to the inner surface of the symphysis pubis
head rotation angle
pubic a
Для определения уровня положения головки плода относительно плоскостей таза женщины используют мануальное влагалищное исследование. Одной из наиболее важных является полость узко й части (+2 по классификации ACOG), однако частота ошибки определения головки на данном уровне при мануальном исследовании достигает 30—40%. По данным Dupuis О. et al. [1], до 80% специалистов допускают ошибку при определении уровня головки плода, что неблагоприятно отражается на тактике ведения родов.
В связи с этим в последние годы развивается метод ультразвукового определения положения и продвижения головки плода в родах [2]. При проведении ультразвукового исследования (УЗИ) в родах для диагностики продвижения головки плода определяют следующие параметры: угол прогрессии, дистанция продвижения, направление движения (вектор направления) головки плода, расстояние до промежности, расстояние от головки до внутренней поверхности лонного сочленения, степень ротации головки плода, а также лонный угол (таблица) [3]. Все измерения проводят в положении матери лежа на спине.
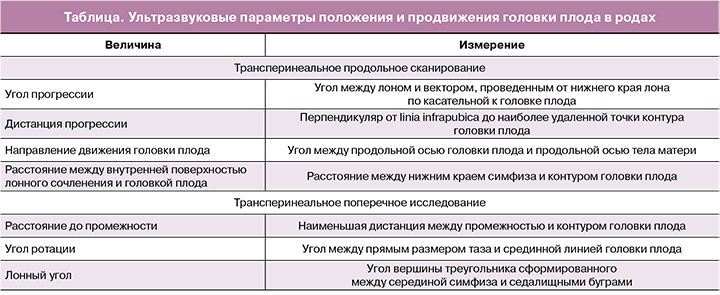
Одним из параметров, позволяющих оценить продвижение головки по родовым путям, является угол прогрессии. Его измеряют при трансперинеальном продольном сканировании. Датчик устанавливают по средней линии лонного сочленения, чтобы его изображение располагалось горизонтально. Первый вектор строится от нижнего до верхнего края лонного сочленения, второй — от нижнего края лона по касательной к контуру головки плода [4]. Barbera A.F. et al. [5] для определения величины условного угла прогрессии провели томографическое исследование таза 70 небеременным женщинам. При помощи компьютерного моделирования было рассчитано, что при положении головки в плоскости «0» величина угла прогрессии составляет 99°. Также были определены углы прогрессии для всех (от «-5» до «+5») положений головки плода – от 65° до 135°. По мере опускания головки плода в родах величина угла прогрессии увеличивается. При угле прогрессии больше 120°, 90% родов заканчиваются самопроизвольно, а вакуум-экстракция плода бывает успешной. Если же в момент принятия решения о дальнейшей тактике ведения родов этот угол меньше 100°, вероятность родоразрешения путем операции кесарева сечения возрастает до 75% [6—8].
Дистанцию продвижения (прогрессии) измеряют трансперинеально при продольном сканировании. Изображение лонного сочленения выводят горизонтально, как при измерении угла прогрессии. Первый вектор проводят вертикально вниз от нижнего края лонного сочленения (linia infrapubica). Дистанция прогрессии — расстояние от linia infrapubica до наиболее удаленной точки головки плода [9]. По данным Gilboa Y. et al. [10], измерение дистанции прогрессии во втором периоде родов не является прогностически значимым для определения способа родоразрешения, однако указывает на положение головки плода при ее опускании. В исследовании Henrich W. [11] неблагоприятным маркером в отношении самопроизвольных родов или успешной вакуум-экстракции плода была дистанция прогрессии менее 3 см.
Направление движения головки плода (вектор направления) определяют при трансперинеальном продольном сканировании, как направление продольной оси головки плода относительно продольной оси тела матери (так как женщина находится в положении лежа, то по сути – линии горизонта, которая перпендикулярна linia infrapubica). Измеряют угол между продольной осью головки плода и перпендикуляром к linia infrapubica. Если этот угол ≥30°, то вектор головки имеет направление вверх, меньше 0° — вниз, при промежуточных значениях направление считается горизонтальным [12]. Когда вектор головки направлен вверх, ее наибольшая окружность располагается на уровне седалищных остей или ниже и вероятность самопроизвольного завершения родов или успешной операции вакуум-экстракции плода высокая. Вектор головки, направленный вниз или горизонтально — плохой прогностический признак для вакуум-экстракции плода. Согласно Ghi T. et al. [13], при направлении вектора головки вниз, ее положение соответствует уровню «+1» или выше, при горизонтальном направлении в 15% — уровню «+1», в 71% — «+2» и 15% - «+3»; направление вверх в 88% свидетельствует о положении головки в плоскости «+3» или ниже.
Расстояние до промежности – это наименьшая дистанция между промежностью и головкой плода. Измерение этой дистанции проводят при трансперинеальном поперечном сканировании в горизонтальном направлении от задней спайки до контура головки плода [14]. Расстояние до промежности менее 4,5 см ассоциировано с коротким интервалом времени до рождения головки плода и низкой вероятностью родоразрешения путем кесарева сечения [15]. По данным Kasbaoui T. [16], УЗИ было более точным в прогнозировании затрудненной вакуум-экстракции плода, чем мануальное влагалищное исследование. При расстоянии до промежности более 4 см в 2,34 раза чаще отмечалась затрудненная вакуум-экстракция плода (высокая сложность операции, два и более срыва чашечки вакуум-экстрактора, продолжительность вакуум-экстракции более 10 мин, необходимость проведения кесарева сечения в связи с неудачей вакуум-экстракции).
Расстояние от головки до внутренней поверхности лонного сочленения — это дистанция, измеренная от нижнего края середины внутренней поверхности лона до контура головки плода. Она измеряется при трансперинеальном продольном сканировании. По мере опускания головки плода на тазовое дно, это расстояние должно уменьшаться. Если расстояние до внутренней поверхности лона большое в начале второго периода родов и на протяжении 40 мин не изменяется, вероятность оперативного родоразрешения путем кесарева сечения значительно возрастает. Если в начале второго периода родов это расстояние больше 2 см, продолжительность второго периода будет составлять в среднем около 1,5 ч [17]. Значение этого параметра не коррелирует с положением головки плода при влагалищном исследовании, а также с углом прогрессии [18]. Следует учитывать, что угол прогрессии, дистанция прогрессии и расстояние до внутренней поверхности лонного сочленения отличаются при переднем и заднем виде [17, 19].
Определение поворота головки производится во втором периоде родов при трансперинеальном поперечном сканировании. Угол ротации измеряют между прямым размером таза и срединной линией (линия, проходящая между полушариями головного мозга, спереди разделяющая глазницы, посредине – таламус, сзади – мозжечок) головки плода. Если угол ротации менее 45°, то положение головки на уровне «+2» или более. Если угол ротации более 45° или срединная линия головки плода не визуализируется, то положение головки менее «+2». Угол ротации менее 45° является достаточным для успешной вакуум-экстракции плода [13].
Лонный угол. Лонная дуга представляет собой треугольник, вершина которого находится в области симфиза, а основание проходит через седалищные бугры. Измерение вершины этого треугольника — лонного угла проводят во втором периоде родов при трансперинеальном поперечном сканировании под углом в 45°. Чем меньше значение лонного угла, тем меньше размеры полости таза [20]. Если размер лонного угла менее 110°, то продолжительность второго периода родов увеличивается, повышается вероятность оперативного родоразрешения и травм промежности.
Заключение
Таким образом, УЗИ в родах дает инструменты для объективной оценки положения головки плода в тазу и течения биомеханизма родов. Дальнейшее изучение и стандартизация ультразвуковых параметров позволит получить более точные данные о нарушениях в ходе родового процесса для своевременного определения дальнейшей тактики ведения и снижения числа осложнений.
- Dupuis O., Silveira R., Zentner A., Dittmar A., Gaucherand P., Cucherat M. et al. Birth simulator: Reliability of transvaginal assessment of fetal head station as defined by the American College of Obstetricians and Gynecologists classification. Am. J. Obstet. Gynecol. 2005; 192(3): 868-74.
- Мифтахутдинова Д.К., Терегулова Л.Е., Хасанов А.А. Ультразвуковое исследование в родах. Ультразвуковая и функциональная диагностика. 2014; 3: 81-2. [Miftakhutdinova D. K., Teregulova L. E., Khasanov A. A. Ultrasound examination in childbirth. Ultrasound and functional diagnostics. 2014; 3: 81-2. (in Russian)]
- Мифтахутдинова Д.К., Терегулова Л.Е., Галимова И.Р. Протокол ультразвукового исследования в родах. Практическая медицина. 2015; 4-1: 143-6. [Miftakhutdinova D. K., Teregulova L. E., Galimova I. R. Protocol of ultrasound examination in childbirth. Practical medicine. 2015; 4-1: 143-6.(in Russian)]
- Barbera A.F., Pombar X., Peruginoj G., Lezotte D.C., Hobbins J.C. A new method to assess fetal head descent in labor with transperineal ultrasound. Ultrasound Obstet. Gynecol. 2009; 33(3): 313-9.
- Barbera A.F., Imani F., Becker T., Lezotte D.C., Hobbins J.C. Anatomic relationship between the pubic symphysis and ischial spines and its clinical significance in the assessment of fetal head engagement and station during labor. Ultrasound Obstet. Gynecol. 2009; 33(3): 320-5.
- Kalache K.D., Dückelmann A.M., Michaelis S.A.M., Lange J., Cichon G., Dudenhausen J.W. Transperineal ultrasound imaging in prolonged second stage of labor with occipitoanterior presenting fetuses: how well does the ‘angle of progression’ predict the mode of delivery? Ultrasound Obstet. Gynecol. 2009; 33(3): 326-30.
- Калачев В.Н., Захаренкова Т.Н. Интрапартальная ультразвуковая диагностика при выборе тактики ведения затянувшегося второго периода родов. Репродуктивное здоровье. Восточная Европа. 2017; 7(3): 342-50. [Kalachev V. N., Zakharenkova T. N. Intrapartum ultrasound in choosing management strategy for prolonged second stage of labor. Reproductive health. Eastern Europe. 2017; 7(3): 342-50. (in Russian)]
- Мифтахутдинова Д.К., Терегулова Л.Е., Галимова И.Р., Губайдуллина С.В. Значение угла прогрессии для оценки продвижения головки плода во втором периоде родов при трансперинеальном ультразвуковом исследовании. Практическая медицина. 2013; 2: 108-11. [Miftakhutdinova DK, Teregulova L.E., Galimova I.R., Gubaidullina S.V. The value of the angle of progression for assessing the fetal head progression in the second stage of labor using transperineal ultrasound Practical medicine. 2013; 2: 108-11. (in Russian)]
- Dietz H.P., Lanzarone V., Simpson J.M. Predicting operative delivery. Ultrasound Obstet. Gynecol. 2006; 27(4): 409-15.
- Gilboa Y., Kivilevitch Z., Spira M., Kedem A., Katorza E., Moran O. et al. Head progression distance in prolonged second stage of labor: relationship with mode of delivery and fetal head station. Ultrasound Obstet. Gynecol. 2013; 41(4): 436-41.
- Henrich W., Dudenhausen J., Fuchs I., Kämena A., Tutschek B. Intrapartum translabial ultrasound (ITU): sonographic landmarks and correlation with successful vacuum extraction. Ultrasound Obstet. Gynecol. 2006; 28(6): 753-60.
- Tutschek B., Braun T., Chantraine F., Henrich W. A study of progress of labour using intrapartum translabial ultrasound, assessing head station, direction, and angle of descent. BJOG. 2011; 118(1): 62-9.
- Ghi T., Farina A., Pedrazzi A., Rizzo N., Pelusi G., Pilu G. Diagnosis of station and rotation of the fetal head in the second stage of labor with intrapartum translabial ultrasound. Ultrasound Obstet. Gynecol. 2009; 33(3): 331-6.
- Tutschek B., Torkildsen E.A., Eggebø T.M. Comparison between ultrasound parameters and clinical examination to assess fetal head station in labor. Ultrasound Obstet. Gynecol. 2013; 41(4): 425-9.
- Eggebø T.M., Gjessing L.K., Heien C., Smedvig E., Økland I., Romundstad P. et al. Prediction of labor and delivery by transperineal ultrasound in pregnancies with prelabor rupture of membranes at term. Ultrasound Obstet. Gynecol. 2006; 27(4): 387-91.
- Kasbaoui S., Séverac F., Aïssi G., Gaudineau A., Lecointre L., Akladios C. et al. Predicting the difficulty of operative vaginal delivery by ultrasound measurement of fetal head station. Am. J. Obstet. Gynecol. 2017; 216(5): 507.e1-507. e9.
- Ghi T., Maroni E., Youssef A., Morselli-Labate A.M., Paccapelo A., Montaguti E. et al. Sonographic pattern of fetal head descent: Relationship with duration of active second stage of labor and occiput position at delivery. Ultrasound Obstet. Gynecol. 2014; 44(1): 82-9.
- Youssef A., Maroni E., Ragusa A., De Musso F., Salsi G., Iammarino M.T. et al. Fetal head-symphysis distance: a simple and reliable ultrasound index of fetal head station in labor. Ultrasound Obstet. Gynecol. 2013; 41(4): 419-24.
- Ghi T., Youssef A., Maroni E., Pilu G., Rizzo N. Head rotation in labor and intrapartum sonography diagnosis with 2D and 3D. In: Malvasi A., ed.
- Intrapartum ultrasonography for labor management. Berlin, Heidelberg: Springer; 2012: 101-8.
- Gilboa Y., Kivilevitch Z., Spira M., Kedem A., Katorza E., Moran O. et al. Pubic arch angle in prolonged second stage of labor: clinical significance. Ultrasound Obstet. Gynecol. 2013; 41(4): 442-6.
Reseived 04.12.2018
Accepted 22.02.2019
Prikhodko Andrey Mikchailovich, PhD, physician of the maternity department, assistant of the Department Obstetrics and Gynecology, Researcher of the Innovative Technologies Department of Obstetrics Institute, National Medical Research Center for Obstetrics, Gynecology and Perinatology Ministry of Healthcare of Russian Federation. 117997, Russia, Moscow, Ac. Oparina str. 4. Tel. +7 (495) 438-30-47. E-mail:
a_prikhodko@oparina4.ru
Romanov Andrey Yurievich, postgraduate student, specialist of R&D Department, National Medical Research Center for Obstetrics, Gynecology and Perinatology Ministry of Healthcare of Russian Federation. 117997, Russia, Moscow, Ac. Oparina str. 4 Tel. +7 (903) 158-94-00. E-mail:
romanov1553@yandex.ru
Professor
Baev Oleg Radomirovich, MD, Head of maternity department, National Medical Research Center for Obstetrics, Gynecology and Perinatology Ministry of Healthcare of the Russian Federation, Professor of the Department of Obstetrics, Gynecology, Perinatology, and Reproductology of I.N. Sechenov First Moscow State Medical University of Ministry of Healthcare of Russian Federation 117997, Russia, Moscow, Ac. Oparina str. 4 Tel: +7 (495) 438-11-88.E-mail:
o_baev@oparina4.ru
For citation: Prikhodko A.M., Romanov A.YU., Baev O.R. Ultrasound during labor: techniques and practical application. Akusherstvo i Ginekologiya/Obstetrics and Gynecology. 2019; (6):151-4(in Russian)
https://dx.doi.org/10.18565/aig.2019.6.151-154




