Лимфангиома – это доброкачественная опухоль, образованная за счет расширения лимфатических сосудов, состоящая из эндотелиальных клеток и соединительнотканной основы. В основе этой патологии лежит порок развития лимфатической системы. Чаще всего лимфангиома локализуется на слизистой оболочке полости рта, языка, коже проксимальных отделов верхних и нижних конечностей рук и ног, паховой и аксилярных областей, туловища. Лимфангиома вульвы встречается достаточно редко. В настоящее время в литературе описано менее 100 случаев лимфангиомы наружных половых органов [1].
Одной из гипотез формирования первичной лимфангиомы является предположение об отсутствии связи между поверхностными и глубокими лимфатическими сосудами, за счет чего происходит формирование небольших герпетиформных псевдовезикул с прозрачным содержимым [2]. Везикулы могут иметь четкие границы, располагаться диффузно или сгруппировано. Первичная лимфангиома формируется вследствие локального порока развития лимфатических сосудов и проявляется в раннем возрасте [3]. Вторичная лимфангиома вульвы является следствием длительной обструкции лимфатических сосудов малого таза после хирургического вмешательства, лучевой терапии, инфекционных заболеваний (туберкулез и др.), болезни Крона, врожденной диспластической ангиопатии и лимфедемы [2, 4, 5]. Описаны два случая лимфангиомы, сформировавшейся после гистерэктомии, экстирпации паховых лимфатических узлов и лучевой терапии, которые первично были диагностированы как остроконечные кондиломы [6].
K. Aboud и соавт. (2003) описали случай лимфангиомы у пациентки с врожденной недостаточностью лимфатической системы, у которой патологический процесс сформировался вследствие нарушения циркуляции лимфатической жидкости во время беременности и первично был также ошибочно диагностирован как аногенитальные бородавки. Впоследствии диагноз лимфангиомы был установлен при патоморфологическом исследовании [7]. Мы представляем клинический случай лимфангиомы вульвы у пациентки 33 лет.
Описание клинического наблюдения
Пациентка Е., 33 года, обратилась в консультативно-поликлиническое отделение ФГБУ УрНИИДВиИ Минздрава России с жалобами на высыпания на большой половой губе, сопровождающиеся периодически возникающим зудом, чувством дискомфорта и диспареунией. Считает себя больной в течение 10 лет, когда впервые заметила высыпания. Неоднократно обращалась в специализированные медицинские учреждения, где наблюдалась с диагнозом «Аногенитальные бородавки, генитальный герпес». Получала терапию ациклическими нуклеозидами и симптоматическое лечение, без выраженного эффекта. Соматические заболевания не выявлены.
Из акушерско-гинекологического анамнеза – половая жизнь с 18 лет, постоянный половой партнер в течение 4 лет, использует барьерные методы контрацепции, беременностей не было.
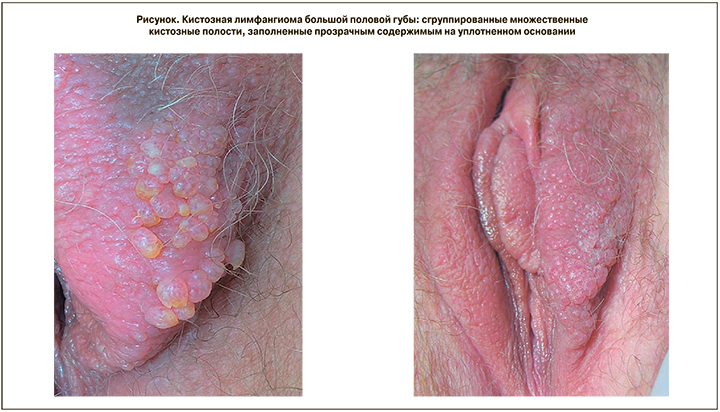
Локальный статус: на коже левой большой половой губы – веррукозные образования на уплотненном основании, представленные сгруппированными множественными кистозными полостями, заполненными прозрачным желтоватым содержимым (рисунок, см. на вклейке).
При влагалищном исследовании: слизистая вульвы розового цвета, половая щель сомкнута, из влагалища незначительное количество слизистых выделений. Бартолиниевы железы и их протоки не определяются. Уретра мягкая, безболезненная. Парауретральные железы не определяются. Шейка матки цилиндрическая, зев точечный. Слизистая оболочка эктоцервикса розового цвета, высыпаний нет. Из цервикального канала и в заднем своде влагалища умеренное количество слизистого отделяемого. Тело матки тестоватой консистенции, не увеличено, безболезненное, подвижное, своды свободны.
Результаты обследования: C. trachomatis, M. hominis U. urealyticum M. genitalium, цитомегаловирус, вирус простого герпеса, папиилломавирусы методом ПЦР не обнаружены, иммуноферментный анализ на сифилис иммуноглобулины М и G отрицательный; антитела к ВИЧ, гепатиту С, HBs Ag не обнаружены.
Результаты патоморфологического исследования: материал представлен фрагментом кожи с кистозно-расширенными лимфатическими сосудами, выстланными преимущественно эндотелиальной тканью, содержащие лимфатическую жидкость и эритроциты. В эпидермисе признаки акантоза, папилломатоза.
Пациентка с диагнозом «Кистозная лимфангиома вульвы» направлена для проведения лазерной CO2-вапоризации.
Заключение
В описанном нами клиническом наблюдении пациентке первично был поставлен диагноз «Аногенитальные бородавки, генитальный герпес». Подробный сбор анамнеза, отсутствие эффекта от противовирусной терапии и патоморфологическое исследование позволили установить правильный диагноз и рекомендовать адекватную и своевременную терапию. В настоящее время наиболее эффективным считается лазерная CO2-вапоризация очагов поражения [8], которая позволяет добиться максимального косметического эффекта и предотвратить развитие рецидива заболевания. Дифференциальная диагностика лимфангиомы должна проводиться с заболеваниями аногенитальной области, сопровождающимися веррукозными и везикулезными высыпаниями.