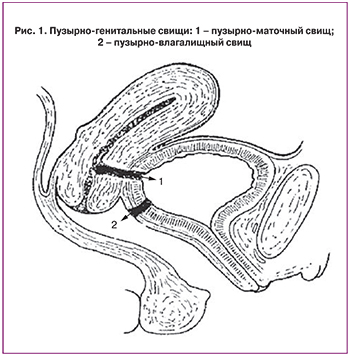
 Свищ (fistula) – искусственный ход, образовавшийся между двумя смежными полыми органами или полыми органами и наружными кожными покровами. Генитальные свищи – одно из наиболее тяжелых заболеваний у женщин, приводящих к полиорганным нарушениям, длительной и стойкой утрате трудоспособности, что связано с тяжелыми моральными и физическими страданиями с ограничениями социальной активности. Генитальные свищи – патология сложная и многогранная, объединяющая фистулы половых органов и тазовой клетчатки с кишечником, мочевой системой, передней брюшной стенкой. Международная классификация боленей трактует данную патологию под шифром N82 – свищи с вовлечением женских половых органов. Генитальные свищи являются, в основном, результатом гинекологических и акушерских вмешательств, но могут быть и осложнением гнойно-воспалительных заболеваний придатков матки или одним из исходов послеоперационных осложнений. Различают пузырно-генитальные (рис. 1), мочеточнико-генитальные и уретровлагалищные свищи, а также комбинированные мочеполовые и мочекишечные свищи. Истинная частота генитальных свищей неизвестна. Это связано с тем, что лечение таких больных осуществляется в различных стационарах (урологических, проктологических, общехирургических, гинекологических) [1, 2]. В развивающихся странах (страны Африки и Юго-Восточной Азии) более часто встречаются акушерские свищи, в то время как в США на фоне резкого снижения частоты возникновения акушерских свищей, в последнее время увеличилось количество больных со свищами после гинекологических операций. Увеличение частоты гинекологических свищей объясняется высокой оперативной активностью, расширением показаний к оперативному лечению онкологических больных, поздней диагностикой повреждений мочеполовых путей. Так, Lee и соавт. (1988) сообщили о 303 женщинах с мочеполовыми свищами, прооперированных в клинике Мейо в течение пятнадцати лет. Авторы отметили, что в 82% наблюдений причиной образования свищей были гинекологические операции, в 8% – акушерские вмешательства, в 6% – лучевая терапия и в 4% случаев – травма [3]. Конкретизируя вышеуказанную информацию, другие исследователи добавляют, что большинство случаев развития мочеполовых свищей связано с радикальной экстирпацией матки, и по данным Baltzer et. al. (1980) частота пузырно-влагалищных и мочеточниково-влагалищных свищей после проведения 1092 экстирпаций матки по Вертгейму составила 0,3 и 1,4% соответственно [4].
Свищ (fistula) – искусственный ход, образовавшийся между двумя смежными полыми органами или полыми органами и наружными кожными покровами. Генитальные свищи – одно из наиболее тяжелых заболеваний у женщин, приводящих к полиорганным нарушениям, длительной и стойкой утрате трудоспособности, что связано с тяжелыми моральными и физическими страданиями с ограничениями социальной активности. Генитальные свищи – патология сложная и многогранная, объединяющая фистулы половых органов и тазовой клетчатки с кишечником, мочевой системой, передней брюшной стенкой. Международная классификация боленей трактует данную патологию под шифром N82 – свищи с вовлечением женских половых органов. Генитальные свищи являются, в основном, результатом гинекологических и акушерских вмешательств, но могут быть и осложнением гнойно-воспалительных заболеваний придатков матки или одним из исходов послеоперационных осложнений. Различают пузырно-генитальные (рис. 1), мочеточнико-генитальные и уретровлагалищные свищи, а также комбинированные мочеполовые и мочекишечные свищи. Истинная частота генитальных свищей неизвестна. Это связано с тем, что лечение таких больных осуществляется в различных стационарах (урологических, проктологических, общехирургических, гинекологических) [1, 2]. В развивающихся странах (страны Африки и Юго-Восточной Азии) более часто встречаются акушерские свищи, в то время как в США на фоне резкого снижения частоты возникновения акушерских свищей, в последнее время увеличилось количество больных со свищами после гинекологических операций. Увеличение частоты гинекологических свищей объясняется высокой оперативной активностью, расширением показаний к оперативному лечению онкологических больных, поздней диагностикой повреждений мочеполовых путей. Так, Lee и соавт. (1988) сообщили о 303 женщинах с мочеполовыми свищами, прооперированных в клинике Мейо в течение пятнадцати лет. Авторы отметили, что в 82% наблюдений причиной образования свищей были гинекологические операции, в 8% – акушерские вмешательства, в 6% – лучевая терапия и в 4% случаев – травма [3]. Конкретизируя вышеуказанную информацию, другие исследователи добавляют, что большинство случаев развития мочеполовых свищей связано с радикальной экстирпацией матки, и по данным Baltzer et. al. (1980) частота пузырно-влагалищных и мочеточниково-влагалищных свищей после проведения 1092 экстирпаций матки по Вертгейму составила 0,3 и 1,4% соответственно [4].
Особенности формирования и клинического течения мочеполовых свищей зависят от причин их возникновения. Основной симптом пузырно-влагалищных свищей – непроизвольное подтекание мочи из влагалища. При прогрессировании заболевания появляются боли в области мочевого пузыря и влагалища, психоэмоциональные расстройства (связанные с постоянным подтеканием мочи). У таких больных часто возникает гематурия в результате попадания менструальной крови в мочевой пузырь. Этот симптом (меноурия) является патогномоничным для пузырно-шеечного свища.
Пузырно-шеечные свищи могут образовываться после кесарева сечения, произведенного поперечным разрезом в области матки, если в шов захватывается стенка мочевого пузыря. С помощью цистоскопии можно непосредственно установить местоположение и размеры свища и исключить наличие нескольких свищей.
При первичном выявлении свища, на первом этапе, как правило, проводится консервативное лечение: введение постоянного катетера в мочевой пузырь на 8–10 суток, промывание мочевого пузыря антисептиками, мазевые тампоны во влагалище, антибактериальная терапия, назначение уросептиков. По данным литературы, у 2–3% больных небольшие свищи рубцуются. Преобладающее большинство пациенток с пузырно-влагалищными свищами подвергаются хирургическому вмешательству. Главная цель операции у больных с пузырно-влагалищными свищами – восстановление мочеиспускания естественным путем [5]. При лечении пузырно-влагалищных свищей важно определить сроки проведения хирургического вмешательства. Классическая стратегия заключается в выжидании от 3 до 6 месяцев после повреждения, чтобы добиться максимального стихания воспалительной реакции, вызванной хирургическим вмешательством. Профилактика пузырно-генитальных свищей заключается в предупреждении фоновых заболеваний мочевых и половых путей, прогнозировании течения родов и своевременном выполнении операции кесарева сечения, широком использовании современного арсенала методов ранней диагностики послеродовых гнойно-септических заболеваний, адекватном лечении развившихся осложнений.
В хирургическом отделении ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Минздрава России выполнено 56 оперативных вмешательств по поводу данной патологии.
Цель работы: клиническое описание, методы диагностики, техника оперативного вмешательства и ведение послеоперационного периода у пациентки с пузырно-маточным свищом.
Клиническое наблюдение. Больная Г., 38 лет, обратилась с жалобами на постоянное подтекание мочи из влагалища, болезненное мочеиспускание, боли в нижних отделах живота. Из анамнеза заболевания отмечено, что симптомы беспокоят пациентку в течение 1 месяца после оперативного родоразрешения путем кесарева сечения, выполненного по месту жительства. Медицинской документации у больной не было, и со слов женщины известно, что показанием для операции послужило врастание плаценты. В связи с интраоперационным массивным кровотечением объем операции был расширен с выполнением надвлагалищной гистерэктомии и цистостомии. Через 3,5 недели цистостома была удалена и спустя 1,5 недели больная отметила вышеуказанные жалобы.
 В апреле 2016 г. пациентка госпитализирована в хирургическое отделение клиники. При сборе клинико-анамнестических данных отмечено, что среди перенесенных заболеваний имели место простудные заболевания, пневмония, среди хронической патологии зарегистрирована хроническая анемия, хронический гепатит В. Аллергологический анамнез отягощен лекарственной аллергией на нифедипин и нолицин, после приема препаратов отмечает мелкопапуллезную сыпь. Анализ репродуктивной функции показал, что женщина имела 4 беременности, 3 из которых закончились оперативными родами, 1 беременность закончилась выкидышем на раннем сроке. Дети здоровы. Менархе в 12 лет, менструации с регулярным ритмом, умеренные. Хирургическая менопауза с марта 2016 г.
В апреле 2016 г. пациентка госпитализирована в хирургическое отделение клиники. При сборе клинико-анамнестических данных отмечено, что среди перенесенных заболеваний имели место простудные заболевания, пневмония, среди хронической патологии зарегистрирована хроническая анемия, хронический гепатит В. Аллергологический анамнез отягощен лекарственной аллергией на нифедипин и нолицин, после приема препаратов отмечает мелкопапуллезную сыпь. Анализ репродуктивной функции показал, что женщина имела 4 беременности, 3 из которых закончились оперативными родами, 1 беременность закончилась выкидышем на раннем сроке. Дети здоровы. Менархе в 12 лет, менструации с регулярным ритмом, умеренные. Хирургическая менопауза с марта 2016 г.
При гинекологическом осмотре шейка матки цилиндрической формы, из цервикального канала визуализируется подтекание мочи. При ультразвуковом исследовании (УЗИ) в мочевом пузыре определялась гиперэхогенная неоднородная взвесь. Между мочевым пузырем и влагалищем визуализировался свищевой ход длиной 7,0 см, заполненный гиперэхогенной взвесью (рис. 2). С целью уточнения анатомического расположения свища больной выполнена цистография. При выполнении цистографии с ретроградным введением водорастворимого контрастного вещества (урографин) заполняется мочевой пузырь, и по заднему контуру мочевого пузыря отмечается заброс урографина в цервикальный канал, во влагалище с контрастированием его стенок.
По результатам проведенного обследования женщине поставлен клинический диагноз: пузырно-шеечный свищ. На первом этапе в стационаре проведена антибактериальная, противовоспалительная терапия. После проведенного лечения состояние женщины улучшилось (снизилась интенсивность болевого синдрома, уменьшилось количество отделяемого из влагалища). Спустя 10 дней больная была выписана домой с продолжением консервативного лечения. На фоне терапии пациентку продолжали беспокоить боли во влагалище, подтекание мочи из влагалища – эффект от лечения не был достигнут. В августе 2016 г. (через 5 месяцев) женщина поступила на стационарное лечение в хирургическое отделение для проведения плановой операции.
При поступлении в стационар общее состояние пациентки было удовлетворительным, сознание ясное. При объективном осмотре телосложение женщины гиперстеническое с ростом 172 см и массой тела 72,0 кг. Для уточнения расположения свищевого хода выполнено повторное УЗИ органов малого таза и брюшной полости. По данным УЗИ (31.08.2016 г.) культя шейки матки была размерами 3,3×2,9×4,2 см и визуализировался свищевой ход между мочевым пузырем и влагалищем толщиной 2,4 мм (рис. 2). Проведены стандартные предоперационные лабораторные исследования, диагностирована анемия легкой степени тяжести (уровень гемоглобина –111 г/л). Пациентке установлен клинический диагноз: Пузырно-шеечный свищ. Анемия легкой степени тяжести. Спаечный процесс в малом тазу.
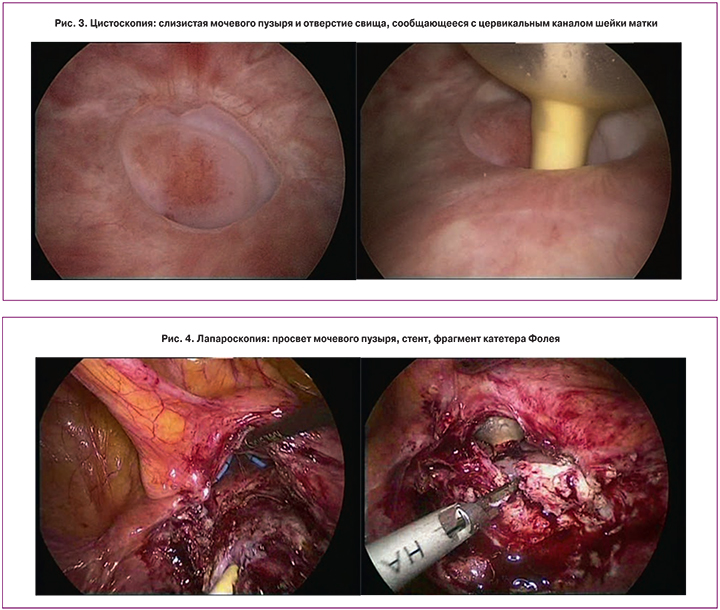
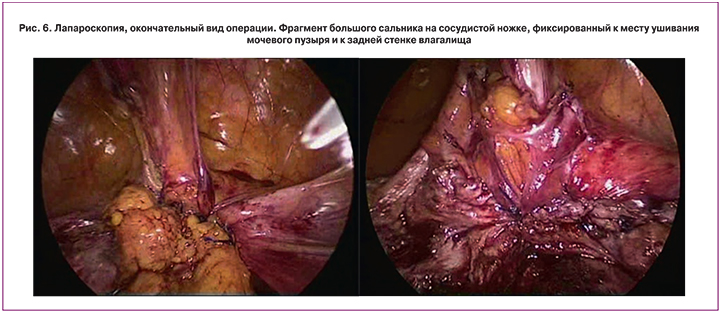
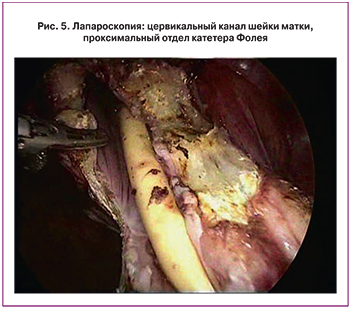 Выполнено оперативное вмешательство: лапароскопия, экстирпация культи шейки матки, иссечение, разобщение, ушивание свища, цистоскопия, катетеризация мочеточников. Под эндотрахеальным наркозом в цервикальный канал культи шейки матки проведен катетер Фолея №14 – истекает моча. При проведении цистоскопии слизистая мочевого пузыря не изменена, сосудистый рисунок обычный. На 12 часах в 4,0 см от устья правого мочеточника определяется дистальный отдел катетера Фолея (рис. 3). После удаления катетера визуализируется свищевое отверстие диаметром 6 мм. Учитывая сложившуюся клиническую ситуацию, характер анатомических нарушений решено выполнить удаление шейки матки с последующим ушиванием дефекта стенки мочевого пузыря. Перед выполнением вмешательства выполнена двусторонняя катетеризация мочеточниковыми катетерами F7. Выполнена открытая лапароскопия с иссечением старого послеоперационного рубца (рис. 4, 5). Культя шейки матки прикрыта мочевым пузырем. Задний свод влагалища выведен в поле зрения с помощью влагалищного проба. Брюшина по нижнему краю культи шейки матки, над влагалищным сводом рассечена, крестцово-маточные связки пересечены. Выделена боковая поверхность влагалища. Стенка мочевого пузыря рассечена по краю шейки матки. Шейка матки высечена из стенки мочевого пузыря, проведена мобилизация задней стенки пузыря путем разделения пузырно-влагалищного пространства. Рубцовые ткани на стенке мочевого пузыря иссечены. Дефект стенки размерами 4,0×4,0 см ушит двухрядными отдельными викриловыми швами под постоянным контролем места расположения устья мочеточников. Контроль на герметичность швовN– герметичны. Шейка матки отсечена от влагалища, удалена из брюшной полости и отправлена на гистологическое исследование. Влагалище ушито отдельными викриловыми швами. В месте ушивания пузыря к задней стенке влагалища фиксирована прядь большого сальника на сосудистой ножке (рис. 6). Культя влагалища также окутана прядью сальника путем дополнительной фиксации сальника к задней его стенке. Полость малого таза дренирована. Кровопотеря составила 100 мл. Продолжительность операции 01 час 30 мин.
Выполнено оперативное вмешательство: лапароскопия, экстирпация культи шейки матки, иссечение, разобщение, ушивание свища, цистоскопия, катетеризация мочеточников. Под эндотрахеальным наркозом в цервикальный канал культи шейки матки проведен катетер Фолея №14 – истекает моча. При проведении цистоскопии слизистая мочевого пузыря не изменена, сосудистый рисунок обычный. На 12 часах в 4,0 см от устья правого мочеточника определяется дистальный отдел катетера Фолея (рис. 3). После удаления катетера визуализируется свищевое отверстие диаметром 6 мм. Учитывая сложившуюся клиническую ситуацию, характер анатомических нарушений решено выполнить удаление шейки матки с последующим ушиванием дефекта стенки мочевого пузыря. Перед выполнением вмешательства выполнена двусторонняя катетеризация мочеточниковыми катетерами F7. Выполнена открытая лапароскопия с иссечением старого послеоперационного рубца (рис. 4, 5). Культя шейки матки прикрыта мочевым пузырем. Задний свод влагалища выведен в поле зрения с помощью влагалищного проба. Брюшина по нижнему краю культи шейки матки, над влагалищным сводом рассечена, крестцово-маточные связки пересечены. Выделена боковая поверхность влагалища. Стенка мочевого пузыря рассечена по краю шейки матки. Шейка матки высечена из стенки мочевого пузыря, проведена мобилизация задней стенки пузыря путем разделения пузырно-влагалищного пространства. Рубцовые ткани на стенке мочевого пузыря иссечены. Дефект стенки размерами 4,0×4,0 см ушит двухрядными отдельными викриловыми швами под постоянным контролем места расположения устья мочеточников. Контроль на герметичность швовN– герметичны. Шейка матки отсечена от влагалища, удалена из брюшной полости и отправлена на гистологическое исследование. Влагалище ушито отдельными викриловыми швами. В месте ушивания пузыря к задней стенке влагалища фиксирована прядь большого сальника на сосудистой ножке (рис. 6). Культя влагалища также окутана прядью сальника путем дополнительной фиксации сальника к задней его стенке. Полость малого таза дренирована. Кровопотеря составила 100 мл. Продолжительность операции 01 час 30 мин.
Послеоперационный период протекал без особенностей с назначением антибактериальной, инфузионной, противовоспалительной терапии, проведено адекватное обезболивание, назначена профилактическая доза клексана. Дренаж из полости малого таза удален на четвертые сутки после операции. В послеоперационном периоде проводился постоянный контроль диуреза и цвета мочи. Мочевой катетер удален на 11 сутки после операции. Больная выписана домой под наблюдение врача по месту жительства.
При контрольном осмотре спустя 6 месяцев после операции пациентка чувствует себя хорошо, жалоб не предъявляет. Физиологические отправления не нарушены. Мочеиспускание самостоятельное, безболезненное. При гинекологическом осмотре и по данным УЗИ органов малого таза патологии не обнаружено.
Обсуждение
Представленное нами клиническое наблюдение пациентки с пузырно-шеечным свищом является редким и классическим примером осложнений, связанных с операцией кесарева сечения. В данном случае кесарево сечение осложнилось кровотечением из маточных сосудов в связи с врастанием плаценты, и пациентке по жизненным показаниям была выполнена надвлагалищная ампутация шейки матки. Однако, в послеоперационном периоде сформировался пузырно-шеечный свищ. В связи с неэффективностью консервативной терапии на первом этапе лечения, больной было выполнено оперативное вмешательство. Спаечный процесс в полости малого таза, необходимость в экстирпации культи шейки матки, расположение свища (вблизи устья правого мочеточника) с резекцией стенки мочевого пузыря осложняло ход операции. Особенностью оперативного вмешательства была фиксация фрагмента большого сальника на сосудистой ножке в месте ушивания мочевого пузыря к задней стенке влагалища с целью предупреждения рецидива заболевания. Создание такой «подушки» между пузырем и влагалищем позволяет избежать возможности образования нового свища.
Заключение
Иссечение свищей – это технически сложные операции, и их должен выполнять хирург, обладающий большим хирургическим опытом и имеющий высокую квалификацию. Частоту образования свищей и минимизацию послеоперационных осложнений позволят снизить правильно выполненные акушерские и гинекологические операции.



