Послеродовое кровотечение – это кровопотеря, возникшая в результате естественных родов или после оперативного родоразрешения путем операции кесарева сечения, превышающая или равная 500 мл при естественных родах и 1000 мл и более при оперативном родоразрешении, или любой клинически значимый объем кровопотери (приводящий к гемодинамической нестабильности), возникающий на протяжении 42 дней после рождения плода.
Массивная кровопотеря – одномоментная потеря ≥1500 мл крови (25–30% объема циркулирующей крови (ОЦК)) или ≥2500 мл крови (50% ОЦК) за 3 ч.
Раннее (первичное) послеродовое кровотечение – кровотечение, возникшее после рождения плода ≤24 ч.
Позднее (вторичное) послеродовое кровотечение – кровотечение, возникшее >24 ч и ≤6 недель (42 дней) послеродового периода.
Шоковый индекс – отношение частоты сердечных сокращений (ЧСС) к систолическому артериальному давлению (АД). Нормальные показатели шокового индекса после родов составляют 0,7–0,9. Используется для оценки степени геморрагического шока у женщин с послеродовым кровотечением.
Диагностика
Физикальное обследование
- Всем родильницам с послеродовым кровотечением необходимо установить локализацию кровотечения (из матки, шейки матки, влагалища, промежности) путем визуального осмотра наружных половых органов, осмотра шейки матки в зеркалах, ручного обследования матки.
Лабораторное обследование

Инструментальные диагностические исследования
- Для установления причины кровотечения рекомендовано выполнение ультразвукового исследования органов малого таза с оценкой состояния полости матки и наличия свободной жидкости в брюшной полости.


Лечение
Консервативное лечение
Основные правила
- С первых минут кровотечения организацию медицинской помощи необходимо осуществлять по принципу работы мультидисциплинарной бригады с четким распределением обязанностей и одновременным оповещением, установлением причины кровотечения, оценкой дефицита ОЦК и проведением лечебных мероприятий в условиях развернутой операционной.

Необходимо обеспечить оборудование и условия для проведения быстрой внутривенной инфузии родильницам с послеродовым кровотечением путем катетеризации 2 периферических вен венозными катетерами размерами 14–16G.
Всем родильницам с послеродовым кровотечением в качестве мероприятий первой линии провести катетеризацию мочевого пузыря и наружный массаж матки, затем установить локализацию кровотечения (из матки, шейки матки, влагалища, промежности) путем визуального осмотра наружных половых органов, осмотра шейки матки в зеркалах, ручного обследования матки; выполнить бимануальную компрессию матки и зашивание разрывов мягких родовых путей при их наличии. В качестве временной меры по остановке кровотечения до начала специализированной терапии рекомендуется использовать компрессию аорты.
Утеротоническую терапию послеродового кровотечения необходимо начинать с инфузии окситоцина. При отсутствии эффекта от окситоцина показано внутривенное введение раствора метилэргометрина, а при отсутствии эффекта или наличии противопоказаний (артериальная гипертензия) – введения мизопростола 800 мкг.
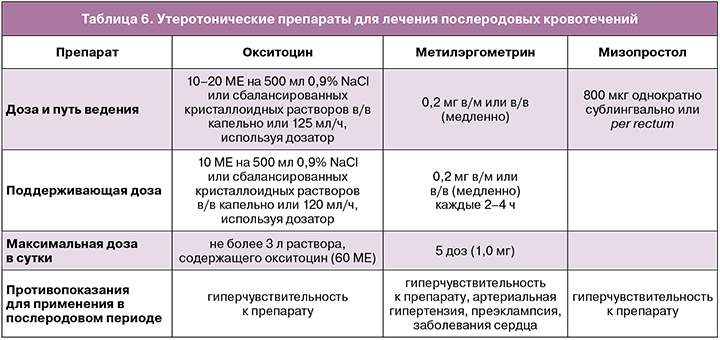
При отсутствии эффекта от утеротонической терапии при послеродовом кровотечении – установить катетер маточный баллонный – вмешательство 1-й линии для большинства женщин, у которых гипотония матки является единственной или главной причиной кровотечения.
Рекомендовано введение транексамовой кислоты в составе комплексной терапии послеродового кровотечения. При кровопотере до 1000 мл вводят 15 мг/кг (в среднем 1000 мг) транексамовой кислоты с возможным увеличением дозы до 4000 мг при продолжающемся кровотечении.
При послеродовом кровотечении незамедлительно начинать инфузионную терапию с теплых (подогреть до 35– 40°С) сбалансированных кристаллоидных растворов.
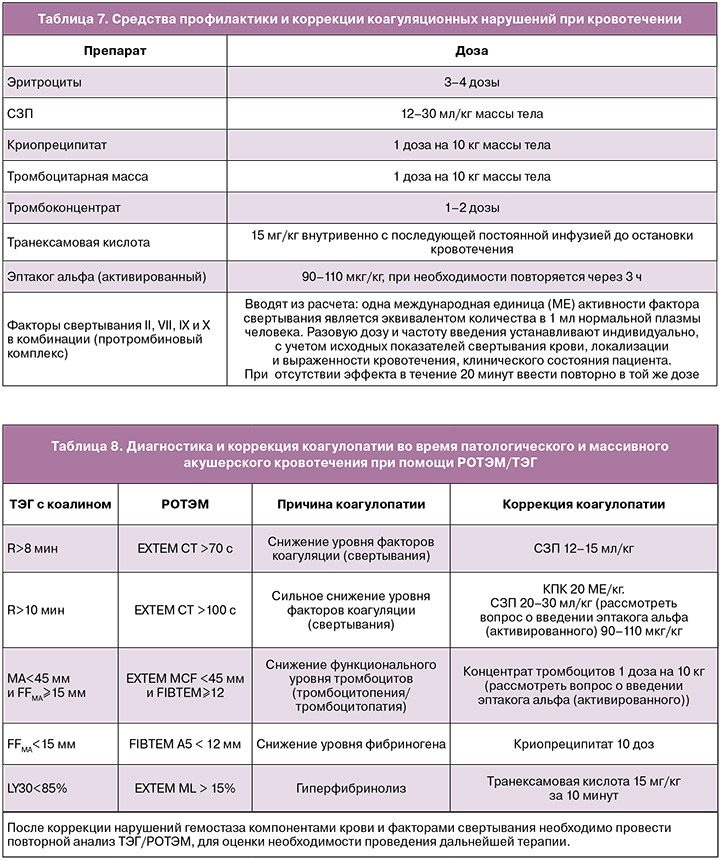
При массивной кровопотере и отсутствии данных лабораторной диагностики необходимо как можно раньше начать реализацию «протокола массивной трансфузии» с соотношением компонентов – донорские эритроциты:свежезамороженная плазма (СЗП):тромбоконцентрат:криопреципитат – 1:1:1:1. При отсутствии тромбоконцентрата и криопреципитата рекомендовано вводить СЗП и донорские эритроциты в соотношении 1:1 или 4:6.
Показанием для начала гемотрансфузии при продолжающемся послеродовом кровотечении является уровень гемоглобина менее 70 г/л, а при уровне гемоглобина более 70 г/л – наличие признаков гемической гипоксии.
Трансфузию СЗП в дозе 12–15 мл/кг проводят при коагулопатии и/или массивной кровопотере, при выявлении показателей ПТВ/АЧТВ в 1,5 раза выше нормы и продолжающемся кровотечении. В период времени до начала плазмотрансфузии допустимо введение факторов свертывания II, VII, IX и X в комбинации (протромбиновый комплекс) из расчета согласно инструкции: 1 МЕ активности фактора свертывания является эквивалентом количества в 1 мл нормальной плазмы человека. При отсутствии эффекта в течение 20 минут повторное введение в той же дозировке.
При уровне фибриногена менее 2 г/л, даже если уровни ПТВ и АЧТВ в норме, рекомендовано вводить криопреципитат (1 доза на 10 кг массы тела).
При тромбоцитопении менее 50×109/л и продолжающемся кровотечении рекомендовано переливать донорские тромбоциты.
Коррекцию артериальной гипотонии, шока необходимо начинать с инфузии плазмозаменителей в объеме 30–40 мл/кг. При отсутствии эффекта стабилизации гемодинамики от введения плазмозаменителей в течение 1 ч начать введение вазопрессоров и инотропных препаратов.
Эптаког альфа (активированный) вводится при неконтролируемом кровотечении в дозировке не менее 90 мкг/кг. При необходимости введение можно повторить через 3 ч. Рутинное использование эптакога альфа (активированного) не рекомендовано для лечения массивной кровопотери в акушерстве.
Профилактика венозных тромбоэмболических осложнений (ВТЭО) должна проводиться во всех случаях кровопотери более 1000 мл с трансфузией препаратов крови и при отсутствии противопоказаний через 12 ч после остановки кровотечения (окончания операции).
Хирургическое лечение
Если кровотечение развивается во время кесарева сечения, можно наложить гемостатические компрессионные швы в модификации, которой владеет врач.
При рефрактерных кровотечениях рекомендованы совместное использование баллонной тампонады матки и наложение гемостатических компрессионных швов.
Если предшествующие меры по остановке кровотечения оказались неэффективны, рекомендовано провести хирургический гемостаз.
Провести нижнесрединную лапаротомию, деваскуляризацию матки, которая включает перевязку/временное клипирование магистральных сосудов матки, и/или перевязку внутренних подвздошных артерий, или эндоваскулярную эмболизацию маточных артерий (при возможности). Возможны отдельная или совместная билатеральная перевязка маточной артерии и вены. В случае продолжающегося кровотечения и неэффективности первой лигатуры возможно наложение второй лигатуры ниже для перевязки ветвей маточных артерий, кровоснабжающих нижний маточный сегмент и шейку матки. При неэффективности – выполнить перевязку маточно-яичниковых сосудов.
При неконтролируемом кровотечении, когда мероприятия предыдущих этапов по остановке маточного кровотечения неэффективны, рекомендовано провести тотальную гистерэктомию. При невозможности обеспечить принцип поэтапного хирургического гемостаза (в акушерских стационарах 1-й и 2-й группы) максимально быстро должна быть выполнена тотальная гистерэктомия как наиболее эффективный метод остановки кровотечения.
В случае выявления остатков плацентарной ткани при послеродовом кровотечении в позднем послеродовом периоде рекомендовано провести гистероскопию и хирургическое их удаление.
Анестезия
- При массивной кровопотере и геморрагическом шоке, в случае необходимости, рекомендовано применение общей анестезии с искусственной вентиляцией легких. Препаратом выбора для индукции является кетамин. Поддержание общей анестезии рекомендовано выполнять с помощью любых доступных ингаляционных агентов либо путем внутривенного введения анестетиков. К препаратам для общей анестезии путем внутривенного введения относятся кетамин (1–1,5 мг/кг), пропофол (в дозе не выше 2,5 мг/кг), тиопентал натрия (4–5 мг/кг), препараты опиоидной группы.
- Проведение регионарной анестезии возможно при кровопотере, не превышающей 15% дефицита ОЦК (не более 1000 мл), при стабильных показателях гемодинамики, оценке по ASA I–III балла и отсутствии противопоказаний.
- Применение продленной ИВЛ рекомендовано при следующих клинических ситуациях: остановка кровообращения, апноэ или брадипноэ, истощение функции основных и вспомогательных дыхательных мышц, нарушение сознания вследствие гипоксии, продолжительная тахикардия гипоксического генеза, отек легких, гипоксемия без ответа на ингаляционное введение кислорода (PaO2 менее 60 мм рт. ст., SaO2 менее 90%, PaCO2 более 55 мм рт. ст.).




