Дефиниции
Железодефицитные состояния (латентный и манифестный дефицит железа) вызываются нарушениями метаболизма железа вследствие его дефицита в организме и характеризуются клиническими и лабораторными признаками, выраженность которых зависит от стадии дефицита железа [1].
Латентный и манифестный дефицит железа у беременных обусловлены повышенным потреблением железа матерью и плодом на фоне его недостаточного экзогенного поступления и/или усвоения и встречаются в любом сроке гестации [1].
Железодефицитная анемия (ЖДА) – это приобретенное заболевание, характеризующееся снижением содержания железа в сыворотке крови, костном мозге и тканевых депо, в результате чего нарушается образование гемоглобина и эритроцитов, развиваются гипохромная анемия и трофические расстройства в тканях [2].
Латентный железодефицит – это состояние, характеризующееся истощением запасов железа в организме при нормальном уровне гемоглобина.
ЖДА — полиэтиологичное заболевание, развитие которого связано с дефицитом железа в организме из-за нарушения поступления, усвоения или повышенных потерь данного микроэлемента, характеризующееся микроцитозом и гипохромной анемией.
Кодирование по Международной классификации болезней
Рубрики, присвоенные различным железодефицитным состояниям в Международной статистической классификации болезней и проблем, связанных со здоровьем, 10-го пересмотра (МКБ-10), представлены в таблице 1 [2].

Эпидемиология
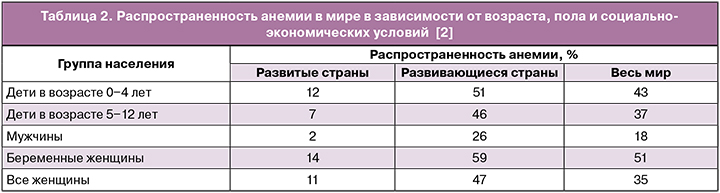
ЖДА является одним из самых распространенных заболеваний в мире и стоит на первом месте по частоте встречаемости у женщин детородного возраста. Распространенность анемии, в том числе ЖДА, зависит от многих причин: социально-экономических условий проживания, питания, кровотечений различной локализации, поражения паразитарными заболеваниями и др. Экспертами ВОЗ было показано, что анемия чаще встречается в развивающихся странах и наиболее подвержены анемии две группы населения – дети раннего возраста и беременные женщины (табл. 2) [2].
Диагностика
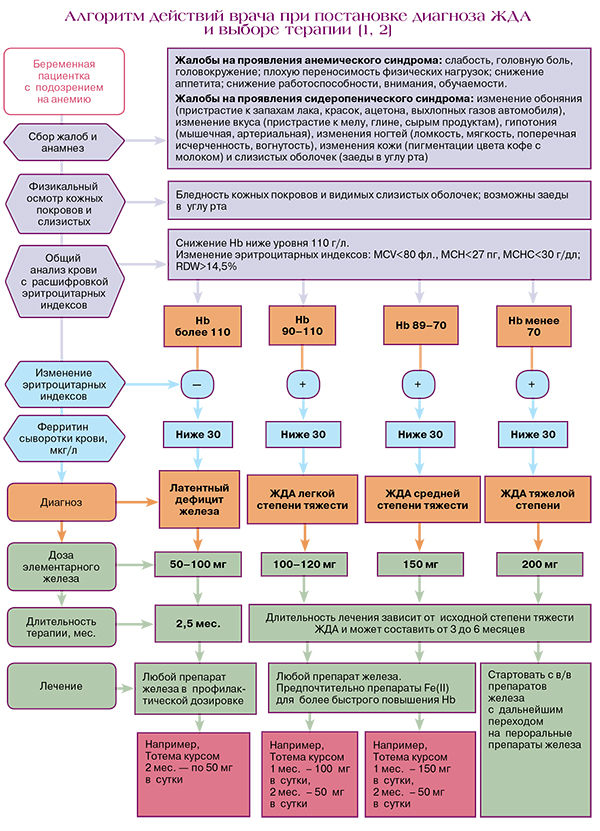
Диагноз ЖДА основывается на характерной клинико-гематологической картине заболевания и наличии лабораторных доказательств абсолютного дефицита железа [2].
Физикальное обследование на признаки сидеропенического и анемического синдромов для верификации диагноза
- Изменения кожи (пигментации цвета кофе с молоком) и слизистых оболочек (заеды в углу рта).
- Изменения ногтей (ломкость, мягкость, поперечная исчерченность, вогнутость).
- Изменения волос (ломкость, тусклость, раздваивание кончиков, алопеция).
- Гипотония (мышечная, артериальная).
- Изменения обоняния (пристрастие к запахам лака, красок, ацетона, выхлопных газов автомобиля).
- Изменения вкуса (пристрастие к мелу, глине, сырым продуктам).
Основные проявления анемического синдрома, обусловленного развитием анемической гипоксии, включают:
- слабость, головную боль, головокружение;
- плохую переносимость физических нагрузок;
- снижение аппетита;
- снижение работоспособности, внимания, обучаемости;
- бледность кожных покровов и видимых слизистых оболочек;
- тахикардию, систолический шум.
Симптомы анемии и сидеропении обладают низкой диагностической ценностью и не позволяют уверенно диагностировать ЖДА. Решающее значение в диагностике ЖДА имеют лабораторные исследования [2].
Лабораторные диагностические исследования
Рекомендуются выполнение общего (клинического) анализа крови, оценка гематокрита (Hct), исследование уровней эритроцитов и ретикулоцитов в крови с определением среднего содержания и средней концентрации Hb в эритроцитах, определение размеров эритроцитов у пациентов с анемическим синдромом с целью диагностики ЖДА (табл. 3) [2].

Развитию ЖДА предшествует период латентного железодефицита, лабораторными критериями которого служат низкие показатели сывороточного железа и ферритина на фоне нормального уровня гемоглобина.
Отличительными признаками истинной ЖДА являются низкий уровень сывороточного ферритина, отражающий истощение тканевых запасов железа, и повышенные показатели общей железосвязывающей способности сыворотки (ОЖСС) и трансферрина.
Терапия ЖДА
Целью лечения ЖДА является введение железа в количестве, необходимом для нормализации уровня гемоглобина (у женщин 120–140 г/л, у мужчин 130–160 г/л) и восполнения тканевых запасов железа (ферритин сыворотки (СФ)>40–60 мкг/л). Для лечения и профилактики используют пероральные препараты солей железа.
Количественный и качественный состав лекарственных препаратов железа сильно варьирует: высокои низкодозированные, односоставные и комбинированные. В соответствии с рекомендациями РОАГ
«Диагностика, профилактика и лечение железодефицитных состояний у беременных и родильниц» оптимальная доза железа для лечения ЖДА составляет 100–120 мг в день, для профилактики железодефицита – 50–100 мг в день [1].
Применение высокодозированных препаратов железа сопровождается увеличением частоты побочных эффектов со стороны желудочно-кишечного тракта (ЖКТ). Длительность лечения определяется глубиной исходного железодефицита и может продолжаться до нескольких месяцев [2].
Биодоступность двухвалентных солей железа в несколько раз выше, чем трехвалентных [3–5], так как они свободно диффундируют через каналы ДМТ1-белков и ферропортин. Поэтому препараты, содержащие в составе двухвалентное железо, являются препаратами выбора [3] (степень доказательности 1А), оказывают быстрый эффект и нормализуют уровень гемоглобина в среднем через 2 недели—2 месяца, а нормализация депо железа происходит уже через 3–4 месяца от начала лечения, в зависимости от тяжести анемии и дозировки препарата. Переносимость и эффективность препаратов также зависят от используемой дозировки. Чем выше доза, тем сильнее эффект и хуже переносимость [6]. Жидкие формы имеют лучшую всасываемость благодаря равномерному распределению по слизистой и большей поверхности всасывания, при этом создаются меньшие локальные концентрации железа, поэтому жидкие препараты железа лучше переносятся, чем таблетированные формы [7].
Но не все препараты железа одинаково эффективно справляются с проблемой лечения ЖДА у беременных. В рамках ограниченного физиологией периода до начала родов необходим препарат железа, который обеспечивает быструю нормализацию Hb и восполнение депо железа без дополнительной лекарственной нагрузки на организм беременной женщины.
Уникальным препаратом железа с синергичными микроэлементами, характеризующимся оптимальной дозой железа для лечения ЖДА у беременных, является Тотема, у которой нет аналогов на российском рынке [8].
Тотема – «умное» железо для быстрого и эффективного лечения ЖДА без дополнительной лекарственной нагрузки у беременных [8]. В составе Тотема – двухвалентное железо, которое не нуждается в преобразовании для всасывания в энтероцитах кишечника. Уникальная комбинация микроэлементов меди и марганца увеличивает биодоступность железа и позволяет использовать меньшую дозу с более высокой эффективностью. Оптимальная разовая доза соответствует Клиническим рекомендациям. Жидкая форма Тотема обеспечивает равномерное распределение по поверхности 12-перстной кишки, что ускоряет всасывание в кишечнике. Органическая соль – глюконат железа, что снижает количество нежелательных явлений со стороны ЖКТ [8].
Препарат «Тотема» – это оптимальное сочетание эффективности и безопасности [8]. Тотема позволяет нормализовать Hb всего за 1 месяц и восполнить депо железа всего за 2 месяца в большинстве случаев. Тотема характеризуется низким уровнем лекарственной нагрузки для беременной женщины (табл. 4) [8].

Мониторинг эффективности лечения препаратами железа на этапе лечения
В соответствии с Клиническими рекомендациями Минздрава РФ «Железодефицитная анемия» (2021), рекомендуется проводить контроль эффективности лечения ЖДА путем мониторинга показателей гемограммы и сывороточных показателей обмена железа (ферритин, ОЖСС и трансферрин) у всех пациентов, получающих лечение препаратами железа.
Эффективность лечения пациентов с ЖДА определяется по динамике клинических и лабораторных показателей. Самочувствие пациентов должно начинать улучшаться через 5−6 дней после начала ферротерапии, содержание ретикулоцитов – повышаться через 8−12 дней, содержание гемоглобина должно возрастать через 2,5−3 недели и нормализоваться в большинстве случаев через месяц или позже. По окончании курса лечения препаратами железа необходимо контролировать показатели гемоглобина ежемесячно в течение года для определения необходимости поддерживающей ферротерапии.
Критериями эффективности лечения ЖДА пероральными препаратами железа являются:
- ретикулоцитарная реакция: на 7−10-й день от начала лечения препаратами железа количество ретикулоцитов повышается (обычно на 2–3%);
- повышение концентрации Hb к концу 4-й недели лечения препаратами железа на 10 г/л и Hсt на 3%;
- исчезновение клинических проявлений заболевания;
- преодоление тканевой сидеропении и восполнение железа в депо, что контролируется по нормализации концентрации СФ (более 30 мкг/л) [2].
Алгоритм действий врача при постановке диагноза ЖДА
Рекомендуется всем пациентам с ЖДА назначение препаратов железа в лекарственной форме для перорального применения с целью возмещения дефицита железа в организме. Дозы препаратов железа и длительность лечения рассчитывают индивидуально с учетом возраста, массы тела пациента и терапевтического плана лечения [2].
Согласно клиническим рекомендациям, диетотерапия при ЖДА не применяется [2].