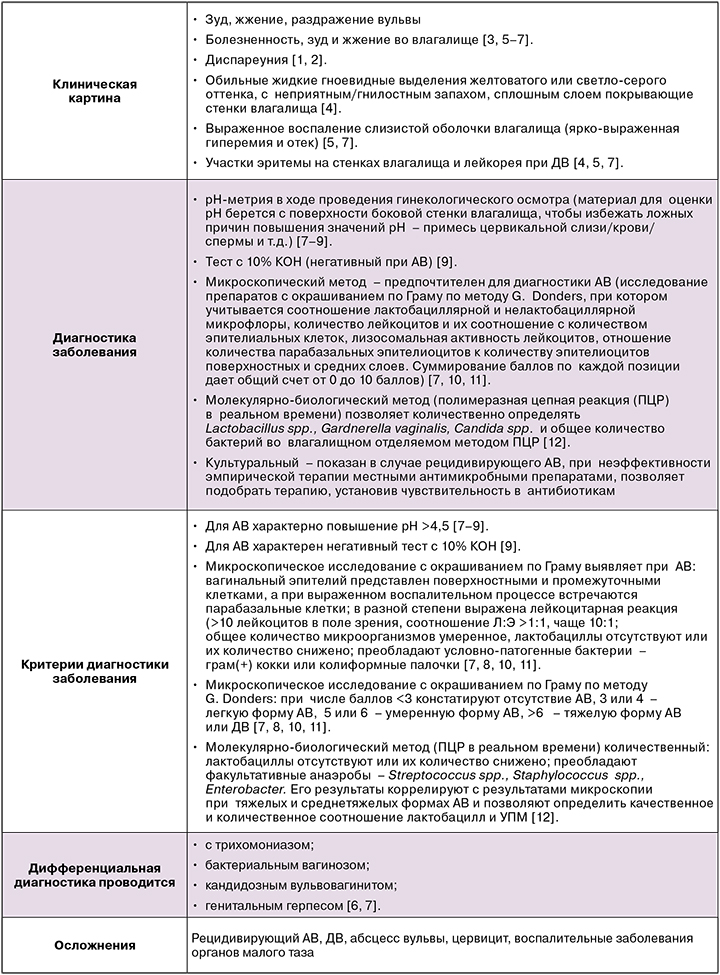
Аэробный вагинит (АВ) — это воспаление слизистой оболочки влагалища, обусловленное воздействием условно-патогенных аэробных и факультативно-анаэробных микроорганизмов на фоне нарушения микробиоценоза влагалища [1, 2].
Десквамативный вагинит (ДВ) — хроническое заболевание влагалища неизвестной этиологии, считается тяжелым проявлением АВ, чаще наблюдается у женщин в перименопаузе и связан с низким уровнем эстрогена [1, 3-7].
Условно-патогенные микроорганизмы (УПМ) — микроорганизмы, которые в норме могут присутствовать на слизистых оболочках и кожных покровах человека.
Коды МКБ-10
N76.0 Острый вагинит.
Вагинит без дополнительных уточнений (БДУ).
Вульвовагинит: БДУ. Острый.
N76.1 Подострый и хронический вагинит.
Вульвовагинит: хронический, подострый.
Характеристика заболевания

Лечение аэробного вагинита
Осуществляется в амбулаторных условиях, госпитализация необходима при развитии абсцесса вульвы.

В период беременности
Не следует использовать пероральные препараты.
С I триместра беременности и во время лактации возможно применение интравагинально:
- деквалиния хлорид таблетки вагинальные 1 раз на ночь в течение 6 дней [19];
- хлоргексидина биглюконат 16 мг вагинальный суппозиторий 2 раза в сутки в течение 7 дней [21];
- хлоргексидина биглюконат 16 мг + декспантенол 100 мг вагинальный суппозиторий 2 раза в сутки в течение 7 дней, затем молочная кислота 100 мг вагинальный суппозиторий 1 раз в сутки в течение 10 дней [22];
- нифурател 500 мг/нистатин 200 000 МЕ вагинальные капсулы 1 раз в сутки в течение 10 дней [18];
- нифурател 250 мг/нистатин 100 000 МЕ вагинальный крем 5 г 1—2 раза в сутки в течение 10 дней [18];
- НЧУЗК с водным раствором хлоргексидина 0,05% 150—200 мл, интравагинально 1 раз в сутки, курс № 3-5 процедур [23].
Со II триместра беременности возможно применение интравагинально:
- тернидазол 0,2 г/неомицина сульфат 0,1 г/нистатин 100 000 МЕ/ преднизолона натрия метасульфобензоат 0,0047 г вагинальные таблетки 1 раз в сутки перед сном в течение 10 дней [14-16];
- метронидазол 500 мг/миконазола нитрат 100 мг суппозитории вагинальные 2 раза в сутки в течение 7 дней [17].
На исход лечения АВ влияют соблюдение режима приема препаратов, использование средств барьерной контрацепции (защитные свойства презерватива снижаются при использовании клиндамицина и метронидазола в виде вагинальных препаратов, т.к. в их состав входят минеральные масла, воздействующие на латекс), лечение половых партнеров, исключение случайных половых контактов. Врач должен рекомендовать пациенту в период лечения и диспансерного наблюдения воздержаться от половых контактов или использовать барьерные методы контрацепции до установления излеченности.
Контроль излеченности: рН-метрия и микроскопия с окраской по Граму не ранее чем через 14 дней после завершения лечения [6, 7].
Факторы риска АВ: длительный и/или бесконтрольный прием антибиотиков, применение цитостатиков, глюкокортикоидов, комбинированных оральных контрацептивов с высоким содержанием эстрогенного компонента, лучевая и химиотерапия, вагинальные спринцевания [1, 24].
Лечение десквамативного вагинита
Двумя наиболее распространенными видами лечения являются интравагинальный клиндамицин или глюкокортикоиды на срок от 4 до 6 недель, что приводит к значительному улучшению симптомов у большинства пациентов:
- клиндамицин 2% крем 5 г интравагинально 1 раз в сутки [25];
- гидрокортизон 10% крем 3—5 г интравагинально 1 раз в сутки (вводится вагинальным аппликатором). 10% крем с гидрокортизоном коммерчески недоступен, но его может приготовить фармацевт [26];
- метронидазол 500 мг/хлорамфеникол 200 мг/натамицин 150 мг/гидрокортизона ацетат 15 мг вагинальные суппозитории 1 раз в сутки, возможен также при легкой форме заболевания [14].
Контроль излеченности: полная клиническая и микроскопическая ремиссия, определяемая как полное отсутствие признаков и симптомов заболевания и отсутствие увеличения количества лейкоцитов или парабазальных клеток при микроскопии через 4 недели после завершения лечения.
После полной ремиссии терапию прекращают и пациента ежемесячно обследуют в течение нескольких месяцев, чтобы убедиться, что ремиссия сохраняется.
Если после первых 4 недель терапии улучшение не наступило, следует провести дифференциальную диагностику. Если другие диагнозы исключены, следует поменять терапию, например, перейти с клиндамицина на гидрокортизон или наоборот, на курс продолжительностью от 4 до 6 недель.
Если состояние пациентки улучшилось, но не наступила полная ремиссия, лечение продолжают до достижения полной ремиссии: от 2 недель или более.



